I bifosfonati sono un tipo di farmaco / farmaco che blocca la perdita di densità ossea per il trattamento di disturbi correlati all'osteoporosi. Sono più frequentemente prescritti per il trattamento dell'osteoporosi. I bifosfonati hanno due gruppi fosfonato. Le prove dimostrano che riducono la probabilità di fratture nelle donne in post-menopausa con osteoporosi.
Il tessuto osseo subisce un continuo rimodellamento che viene immagazzinato per fornire l'equilibrio, o omeostasi, attraverso gli osteoblasti che generano ossa e osteoclasti rovinando l'osso. I bifosfonati inibiscono la digestione ossea incoraggiando gli osteoclasti a subire l'apoptosi o la morte cellulare.
Gli usi dei bifosfonati includono la prevenzione e il trattamento dell'osteoporosi, della malattia ossea di Paget, metastasi ossee (con o senza ipercalcemia), mieloma multiplo, iperparatiroidismo primitivo, osteogenesi imperfetta, displasia fibrosa e altre condizioni che presentano fragilità ossea. Lo scopo del seguente articolo è discutere il meccanismo di azione e il ruolo nella pratica clinica dei bifosfonati.
Contenuti
Astratto
I bifosfonati sono agenti primari nell'attuale arsenale farmacologico contro la perdita ossea mediata da osteoclasti dovuta all'osteoporosi, alla malattia ossea di Paget, ai tumori maligni metastatici all'osso, al mieloma multiplo e all'ipercalcemia di neoplasia. Oltre agli usi attualmente approvati, i bifosfonati sono comunemente prescritti per la prevenzione e il trattamento di una varietà di altre condizioni scheletriche, come la bassa densità ossea e l'osteogenesi imperfetta. Tuttavia, il recente riconoscimento che l'uso di bifosfonati è associato a condizioni patologiche tra cui l'osteonecrosi della mandibola ha acuito il livello di controllo dell'attuale uso diffuso della terapia con bifosfonati. Usando le parole chiave bifosfonato e pratica clinica in una ricerca di letteratura PubMed da gennaio 1, 1998, a maggio 1, 2008, esaminiamo l'attuale comprensione dei meccanismi con cui i bifosfonati esercitano i loro effetti sugli osteoclasti, discutiamo il ruolo dei bifosfonati nella pratica clinica, ed evidenzia alcune aree di interesse associate all'uso di bifosfonati.
Introduzione
Dalla loro introduzione alla pratica clinica più di 3 decenni fa, i bifosfonati sono stati sempre più utilizzati per una serie di disturbi scheletrici. I bifosfonati sono ora usati per trattare condizioni così varie come i disturbi ereditari scheletrici nei bambini, l'osteoporosi indotta da menopausa e glucocorticoidi (GIO) e le metastasi ossee in pazienti con neoplasie maligne. I bifosfonati possono offrire sostanziali benefici clinici in condizioni in cui uno squilibrio tra la formazione ossea mediata da osteoblasti e il riassorbimento osseo mediato da osteoclasti è alla base della patologia della malattia; tuttavia, l'associazione più recentemente riconosciuta di uso di bifosfonati con condizioni patologiche, tra cui bassi stati di rotazione ossea con risultanti fratture patologiche, osteonecrosi della mandibola (ONJ) e un'aumentata incidenza di fibrillazione atriale, ha portato un maggiore controllo all'attuale ampio uso di terapia con bifosfonati.
La letteratura PubMed da gennaio 1, 1998, a maggio 1, 2008, è stata esaminata utilizzando bifosfonati e pratica clinica come termini di ricerca. Ulteriori articoli non ottenuti nella ricerca primaria sono stati identificati dalla valutazione della letteratura citata negli articoli recensiti. Presentiamo i dati sullo sviluppo dei bisfosfonati come agenti terapeutici, i meccanismi proposti con cui questi agenti esercitano i loro effetti e i ruoli correnti per la terapia con bifosfonati nella pratica clinica. Inoltre, affrontiamo alcune aree di interesse per i medici e attiriamo l'attenzione su alcuni problemi attualmente non risolti associati all'uso di bifosfonati.
Struttura chimica come base per l'attività clinica
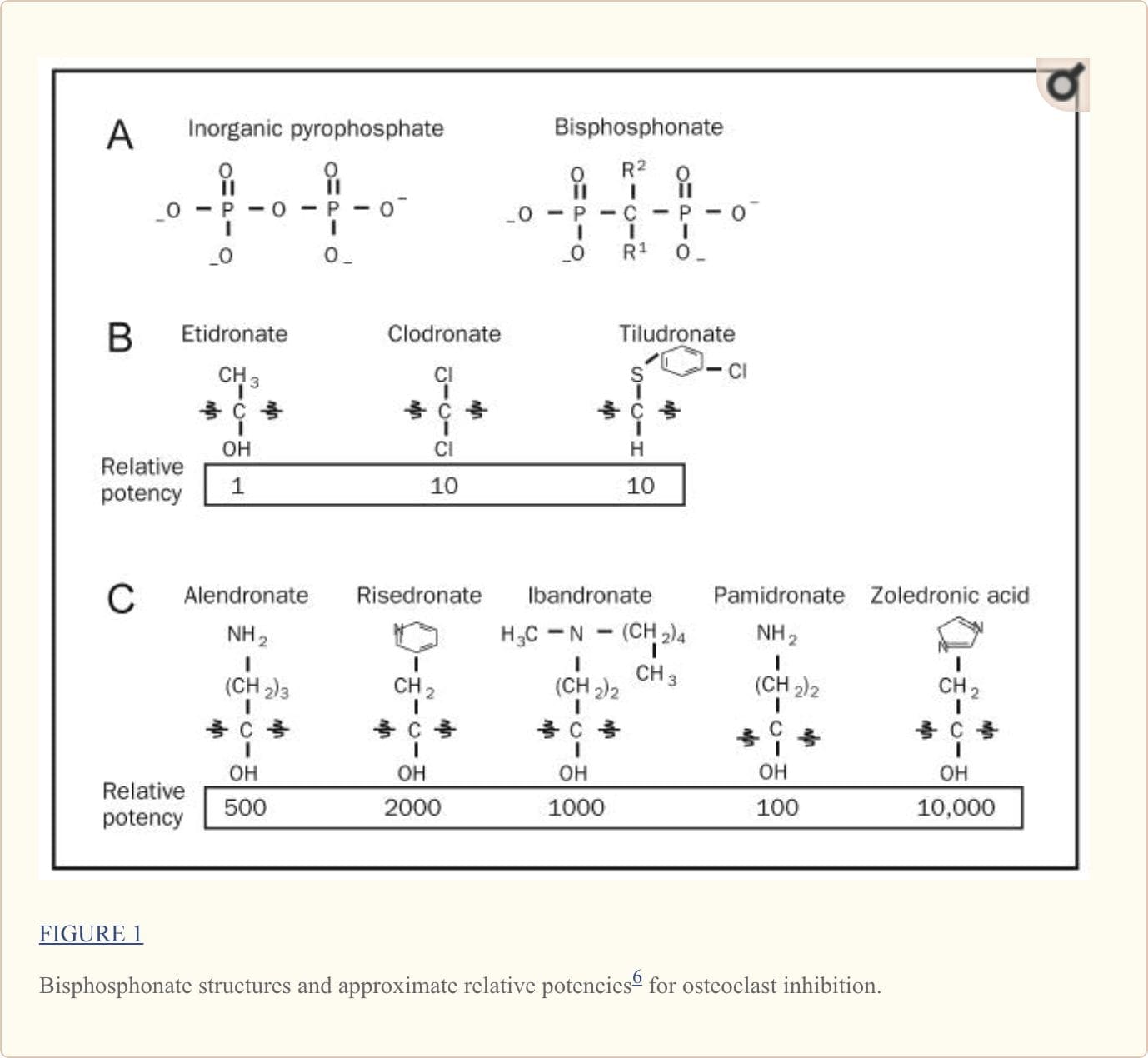
Strutturalmente, i bifosfonati sono derivati chimicamente stabili del pirofosfato inorganico (PPi), un composto presente in natura in cui 2 gruppi fosfato sono collegati mediante esterificazione (Figura 1, A). All'interno degli esseri umani, il PPi viene rilasciato come sottoprodotto di molte reazioni sintetiche del corpo; quindi, può essere facilmente rilevato in molti tessuti, inclusi sangue e urina.1 Studi pionieristici degli anni '1960 hanno dimostrato che PPi era in grado di inibire la calcificazione legandosi ai cristalli di idrossiapatite, portando all'ipotesi che la regolazione dei livelli di PPi potrebbe essere il meccanismo quale mineralizzazione ossea è regolata 2
Come il loro analogo naturale PPi, i bifosfonati hanno un'affinità molto elevata per il minerale osseo perché si legano ai cristalli di idrossiapatite. Di conseguenza, la ritenzione scheletrica dei bifosfonati dipende dalla disponibilità di siti di legame dell'idrossiapatite. I bifosfonati sono incorporati preferenzialmente in siti di rimodellamento osseo attivo, come comunemente si verifica in condizioni caratterizzate da un turnover scheletrico accelerato. I bifosfonati non trattenuti nello scheletro vengono rapidamente eliminati dalla circolazione per escrezione renale. Oltre alla loro capacità di inibire la calcificazione, i bifosfonati inibiscono la disgregazione dell'idrossiapatite, sopprimendo efficacemente il riassorbimento osseo. 3 Questa proprietà fondamentale dei bifosfonati ha portato alla loro utilità come agenti clinici. Più recentemente, è stato suggerito che i bifosfonati funzionano anche per limitare l'apoptosi sia degli osteoblasti che degli osteociti.4,5 L'importanza relativa di questa funzione per l'attività dei bifosfonati non è al momento chiara.
La modifica della struttura chimica dei bifosfonati ha ampliato le differenze tra le concentrazioni effettive di bifosfonati necessarie per l'attività antiriassorbitiva rispetto a quelle che inibiscono la mineralizzazione della matrice ossea, rendendo attive essenzialmente solo per l'inibizione del riassorbimento scheletrico le concentrazioni circolanti di tutti i bifosfonati attualmente utilizzati nella pratica clinica .1 Come mostrato nella Figura 1, A, la struttura del nucleo dei bifosfonati differisce solo leggermente da PPi in quanto i bifosfonati contengono un carbonio centrale non idrolizzabile; i gruppi fosfato che fiancheggiano questo carbonio centrale vengono mantenuti. Come dettagliato nella Figura 1, B, e distinto da PPi, quasi tutti i bifosfonati nell'attuale uso clinico hanno anche un gruppo idrossile attaccato al carbonio centrale (chiamato posizione R1). I gruppi fosfato fiancheggianti forniscono ai bisfosfonati una forte affinità per i cristalli di idrossiapatite nell'osso (e si vedono anche in PPi), mentre il motivo idrossile aumenta ulteriormente la capacità di un bisfosfonato di legare il calcio. Collettivamente, i gruppi fosfato e idrossile creano un'interazione terziaria piuttosto che binaria tra il bifosfonato e la matrice ossea, conferendo ai bisfosfonati la loro notevole specificità per l'osso.1
Sebbene i gruppi fosfato e idrossile siano essenziali per l'affinità dei bifosfonati per la matrice ossea, la parte strutturale finale (nella posizione R2) legata al carbonio centrale è il determinante primario della potenza di un bisfosfonato per l'inibizione del riassorbimento osseo. La presenza di un gruppo azoto o amminico aumenta la potenza antiriassorbimento del bifosfonato da 10 a 10,000 rispetto ai bifosfonati precoci non contenenti azoto, come l'etidronato.1,6 Studi recenti (descritti successivamente) delineano il meccanismo molecolare mediante il quale l'azoto- contenenti bifosfonati inibiscono l'attività degli osteoclasti.
Una caratteristica farmacologica critica di tutti i bifosfonati è la loro estrema affinità e conseguente deposizione nell'osso rispetto ad altri tessuti. Questa elevata affinità per il minerale osseo consente ai bifosfonati di raggiungere un'alta concentrazione locale in tutto lo scheletro. Di conseguenza, i bisfosfonati sono diventati la terapia primaria per i disturbi scheletrici caratterizzati da un rimodellamento scheletrico eccessivo o squilibrato, in cui le attività di osteoclasti e osteoblasti non sono strettamente accoppiate, portando a un eccessivo riassorbimento osseo mediato dagli osteoclasti.
I primi bisfosfonati non contenenti azoto (etidronato, clodronato e tiludronato) (Figura 1, B) sono considerati bifosfonati di prima generazione. A causa della loro stretta somiglianza strutturale con PPi, i bifosfonati non contenenti azoto vengono incorporati nelle molecole di adenosina trifosfato di nuova formazione (ATP) dalle sintetasi dell'RNA di trasferimento aminoacilico di classe II dopo assorbimento mediato dagli osteoclasti dalla superficie minerale ossea.1 Accumulo intracellulare di questi analoghi dell'ATP non idrolizzabili si ritiene che siano citotossici per gli osteoclasti perché inibiscono più processi cellulari dipendenti dall'ATP, portando all'apoptosi degli osteoclasti.
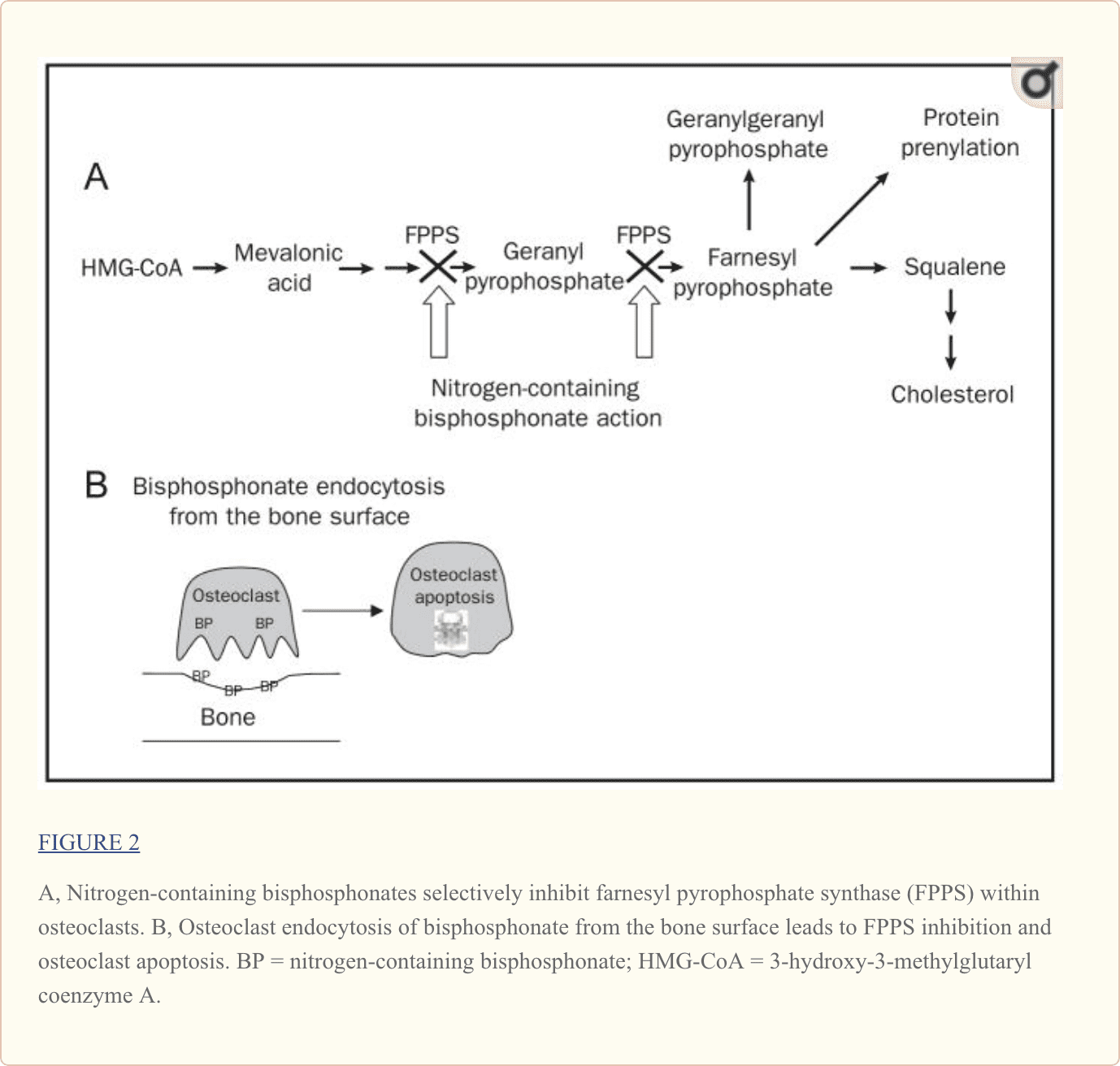
A differenza dei primi bisfosfonati, i bisfosfonati di seconda e terza generazione (alendronato, risedronato, ibandronato, pamidronato e acido zoledronico) hanno catene laterali R2 contenenti azoto (Figura 1, C). Il meccanismo mediante il quale i bifosfonati contenenti azoto promuovono l'apoptosi degli osteoclasti è distinto da quello dei bifosfonati non contenenti azoto. Come elegantemente illustrato in studi recenti, i bifosfonati contenenti azoto si legano e inibiscono l'attività della farnesil pirofosfato sintasi, un enzima regolatore chiave nella via dell'acido mevalonico fondamentale per la produzione di colesterolo, altri steroli e lipidi isoprenoidi6,7 (Figura 2, UN). l'analogo è probabilmente una funzione diretta della capacità dei bifosfonati di aderire selettivamente e di essere trattenuto all'interno dell'osso prima dell'endocitosi all'interno degli osteoclasti durante la dissoluzione minerale ossea mediata dagli osteoclasti e la digestione della matrice (Figura 2, B). Dato che quasi tutti i pazienti ora ricevono un trattamento con i più potenti bifosfonati contenenti azoto piuttosto che i precedenti bifosfonati non contenenti azoto, il resto di questa recensione si concentra su questa classe più recente di bifosfonati.
Funzioni cliniche aggiuntive
Sebbene l'induzione dell'apoptosi degli osteoclasti mediata dai bifosfonati non possa essere misurata direttamente all'interno del contesto clinico, è considerata una riduzione temporale dei marcatori biochimici del riassorbimento osseo (vale a dire i prodotti di degradazione amino- e carbossil-terminale del collagene di tipo 1 nel siero e nelle urine) dopo l'inizio del bifosfonato un surrogato ragionevolmente affidabile dell'efficacia e della potenza dei bifosfonati. La soppressione massima del riassorbimento osseo si verifica entro circa 3 mesi dall'inizio della terapia con bifosfonati orali somministrata giornalmente, settimanalmente o mensilmente e rimane approssimativamente costante con la continuazione del trattamento.10-12 Il riassorbimento viene soppresso più rapidamente dopo somministrazione endovenosa (IV) di bifosfonati rispetto a dopo somministrazione orale terapia con bifosfonati.
Come si può anticipare, la durata della soppressione è in gran parte una funzione della potenza del bifosfonato per il legame con la matrice minerale, tale che il bisfosfonato più potente, l'acido zoledronico, ad una dose di 4 mg13 o 5 mg (la dose approvata dalla Food and Drug Administration [FDA] per l'osteoporosi), 14 sopprime efficacemente i marcatori biochimici del riassorbimento osseo per un anno fino a 1 nelle donne con osteoporosi postmenopausale. Sebbene le precise emivite biologiche dei bifosfonati contenenti azoto attualmente in uso restino oggetto di discussione in gran parte a causa delle sfide tecniche necessarie per determinare i livelli di bifosfonati nell'urina e nel siero, le stime per il potente bisfosfonato alendronato suggeriscono un'emivita biologica di oltre 10 anni dopo somministrazione endovenosa a dose singola.15
Una caratteristica fondamentale che governa la farmacologia clinica dei bifosfonati è la loro biodisponibilità. Come classe, i bifosfonati sono molto idrofili. Di conseguenza, sono scarsamente assorbiti dal tratto gastrointestinale dopo somministrazione orale (generalmente con assorbimento <1% per una dose orale), invece subiscono il trasporto paracellulare perché non sono lipofili.16 Inoltre, solo circa il 50% del farmaco assorbito è selettivamente trattenuto nello scheletro, mentre il resto viene eliminato nelle urine senza essere metabolizzato. La captazione e la ritenzione scheletrica dipendono principalmente dai fattori dell'ospite (funzione renale, tasso prevalente di turnover osseo e disponibilità del sito di legame) e dalla potenza dei bifosfonati per la matrice ossea.12 La quantità di bifosfonato trattenuto dopo somministrazione orale o endovenosa varia ampiamente tra i pazienti e in tutte le condizioni cliniche e si ritiene principalmente che rifletta le variazioni del turnover osseo
Un precedente impedimento per molti pazienti che avevano prescritto la terapia con bifosfonati orali era l'inconveniente associato alla somministrazione orale giornaliera (richiedendo ai pazienti di rimanere in piedi per 30 minuti e di astenersi dal mangiare qualsiasi cibo sia 2 ore prima e almeno 30 minuti dopo l'ingestione) sia relativamente comune associazione con sintomi gastrointestinali. Lo sviluppo più recente di preparati farmacologicamente equivalenti che consentano una somministrazione orale settimanale (alendronato o risedronato) o anche mensile (ibandronato o risedronato) ha influenzato profondamente la somministrazione di bifosfonati per la maggior parte dei pazienti per i quali la praticità (e quindi l'aderenza alla terapia) era un problema e ha conseguentemente portato a tassi più elevati di adesione.17,18 Inoltre, la disponibilità di preparati IV (pamidronato, ibandronato e acido zoledronico), che per la maggior parte delle condizioni cliniche richiedono dosaggi ancora meno frequenti, ha eliminato gli effetti avversi gastrointestinali sostenuti da alcuni pazienti gestiti con bifosfonati orali, sebbene il tasso di reazioni in fase acuta caratterizzate da sintomi fluttuali (febbre bassa, mialgia e artralgia o mal di testa) sia aumentato nei pazienti trattati con IV piuttosto che con bifosfonati orali. 14
Ruolo nella pratica clinica
Come già accennato, i bifosfonati promuovono l'apoptosi degli osteoclasti attivamente impegnati nella degradazione dei minerali sulla superficie ossea. Di conseguenza, i bifosfonati sono diventati la terapia primaria per la gestione delle condizioni scheletriche caratterizzate da un aumentato riassorbimento osseo mediato dagli osteoclasti. Tale eccessivo riassorbimento è alla base di diverse condizioni patologiche per le quali i bifosfonati sono ora comunemente usati, comprese molteplici forme di osteoporosi (giovanile, postmenopausale o involutiva [senile], indotta da glucocorticoidi, indotta da trapianto, indotta da immobilità e deprivazione androgenica), Malattia ossea di Paget, osteogenesi imperfetta (OI), ipercalcemia e neoplasie maligne metastatiche alle ossa.
Sebbene ciascuno dei bifosfonati contenenti azoto sia più potente dei bifosfonati non contenenti azoto, la loro capacità di sopprimere l'attività degli osteoclasti (misurata dai marker biochimici del turnover osseo) varia. Tuttavia, resta da determinare se una soppressione superiore del turnover osseo sia rilevante per la prevenzione delle fratture. Infatti, i dati suggeriscono che l'aderenza alla terapia con bifosfonati a lungo termine, piuttosto che il bifosfonato specifico utilizzato, è il fattore più importante nel determinare l'efficacia del trattamento per limitare il rischio di frattura.19,20 Di conseguenza, gli studi che esaminano l'aderenza alla terapia con bifosfonati suggeriscono che, da affrontando le preoccupazioni dei pazienti in merito alla sicurezza e alla tempistica dei farmaci, i medici possono migliorare significativamente l'aderenza.21 Al momento non è noto se la somministrazione di bifosfonati orali settimanali o mensili porti a tassi più elevati di aderenza alla terapia.
Osteoporosi
La condizione clinica più comune per la quale viene utilizzata la terapia con bifosfonati è l'osteoporosi, una condizione scheletrica caratterizzata da compromissione della forza ossea con conseguente aumento del rischio di frattura. Come notato in precedenza, l'osteoporosi è una malattia clinicamente eterogenea con una gamma di origini, compresa la perdita di ormoni (postmenopausa e deprivazione degli androgeni), iatrogenica (glucocorticoide-indotta e trapiantata), fisica (immobilità) e genetica (ad esempio, giovanile e OI-associato). Spesso queste condizioni si sovrappongono all'interno dei singoli pazienti.
L'osteoporosi postmenopausale è caratterizzata da uno squilibrio tra il riassorbimento osseo mediato dagli osteoclasti e la formazione dell'osso mediata da osteoblasti, in modo tale che il riassorbimento osseo sia aumentato. Questo squilibrio relativo porta alla diminuzione della massa scheletrica, al deterioramento della microarchitettura ossea e all'aumento del rischio di fratture. Negli ultimi decenni 2, la terapia con bifosfonati è diventata il principale intervento clinico per l'osteoporosi postmenopausale a causa della capacità dei bifosfonati di sopprimere selettivamente l'attività osteoclastica e quindi di ritardare il riassorbimento osseo. La riduzione della frattura e gli aumenti concomitanti della densità ossea generalmente osservati con l'uso di bifosfonati derivano da un declino nella frequenza di attivazione di nuove unità di rimodellamento formate da osteoclasti, con relativa conservazione (almeno inizialmente) dell'attività degli osteoblasti. Come tale, la stabilizzazione iniziale e la ritenzione della connettività trabecolare consentono di prolungare la durata della deposizione minerale secondaria sullo scaffold strutturale, aumentando così la percentuale di unità strutturali ossee che raggiungono il massimo grado di mineralizzazione. 22 Questo aumento del grado medio di la mineralizzazione scheletrica è alla base sia dei miglioramenti nella densità ossea che della riduzione del rischio di fratture dopo la terapia con bifosfonati.
È importante sottolineare che questo ruolo per i bifosfonati è stato indirettamente rafforzato dalla cessazione anticipata del braccio estrogeno e progesterone della Women s Health Initiative (WHI), a causa della preoccupazione per l'aumento dei tassi di malattia coronarica e cancro al seno tra le donne che ricevono terapia ormonale. Per la maggior parte dei professionisti e dei pazienti, i risultati del WHI hanno effettivamente limitato la pratica del trattamento dell'osteoporosi postmenopausale con la terapia ormonale sostitutiva, nonostante la forte evidenza fornita dal WHI e da studi precedenti che gli estrogeni sono altamente efficaci nella prevenzione delle fratture.23
Tra i bifosfonati orali, sia l'alendronato che il risedronato hanno dimostrato di ridurre il numero di fratture vertebrali24 e dell'anca, 26 progressione delle deformità vertebrali e perdita di altezza nelle donne in postmenopausa con osteoporosi.24,27 Ibandronato, sviluppato più recentemente e disponibile sia nelle preparazioni orali che endovenose, è stato dimostrato che riduce solo il rischio di fratture vertebrali, 28 sebbene le stime delle dimensioni del campione utilizzate non consentissero una potenza sufficiente per rilevare un effetto sulle fratture non vertebrali o dell'anca. Nella tabella viene confrontata la riduzione del rischio relativo di frattura nei siti vertebrali, dell'anca e non vertebrali nelle donne in post-menopausa con osteoporosi nota dopo 29,30 anni di trattamento con bifosfonati.

Le riduzioni dell'incidenza delle fratture si verificano prima di cambiamenti dimostrabili (misurati mediante assorbimetria a raggi X a doppia energia [DXA]) nella densità minerale ossea (BMD), suggerendo che la stabilizzazione della microarchitettura scheletrica esistente o la diminuzione del turnover osseo è sufficiente per la riduzione del rischio di frattura.31 Giornaliero l'uso di alendronato a dosi di 10 mg per un massimo di 10 anni è stato ben tollerato e non è stato associato a esiti scheletrici avversi.32 Mentre quasi tutti gli studi sull'osteoporosi in cui è stata utilizzata la terapia con bifosfonati hanno coinvolto donne in postmenopausa, studi generali che hanno esaminato uomini con una diagnosi sia di bassa massa ossea che di osteoporosi hanno dimostrato risposte simili alla terapia con bifosfonati.33
Nell'intervento a lungo termine, le donne in postmenopausa con bassa BMD del collo del femore (ma non necessariamente con osteoporosi definita dalla DXA) sono state trattate con alendronato giornaliero per gli anni 5 e poi randomizzate per ricevere alendronato o placebo per ulteriori 5 anni. Le donne che hanno interrotto la terapia con alendronato hanno presentato una diminuzione statisticamente significativa, anche se clinicamente relativamente piccola, della BMD e degli aumenti associati dei markers biochimici del turnover osseo rispetto alle donne che hanno continuato la terapia.36 Importante, non sono state riscontrate differenze significative né per le fratture non vertebrali né per tutte le fratture cliniche; tuttavia, vi era un rischio leggermente più elevato (e statisticamente significativo) di fratture vertebrali cliniche nel gruppo placebo (rischio assoluto, 2.9%), ma questo non era un punto finale dello studio primario o secondario. Studi formali sulla cessazione dell'alendronato con maggiore potere statistico per la valutazione della frattura dopo la sospensione come endpoint primario o di altri bifosfonati non hanno ancora stabilito che, per almeno alcuni pazienti con osteoporosi postmenopausale, una vacanza con farmaci potrebbe essere ragionevole dopo un periodo di terapia con bisfosfonati .
Gli studi iniziali hanno utilizzato il dosaggio giornaliero di bifosfonati; studi più recenti si sono concentrati su dosaggi settimanali (alendronato e risedronato) o mensili (ibandronato e più recentemente risedronato37), regimi ritenuti dotati di equivalenza farmacodinamica alla somministrazione giornaliera di ciascun farmaco. Tuttavia, tutti gli studi fino ad oggi che utilizzano terapie intermittenti settimanali o mensili di bisfosfonato orale si sono basati su marcatori surrogati, come marcatori biochimici di riassorbimento osseo o cambiamenti nella BMD misurati mediante DXA, piuttosto che esiti di frattura primaria, per la determinazione dell'efficacia. Al contrario, lo studio BONE, in cui l'ibandronato orale è stato somministrato a giorni alterni per dosi di 12 ogni 3 mesi, ha ridotto le fratture vertebrali con dosaggio intermittente, 30 sebbene questo regime posologico non sia approvato dalla FDA per il trattamento dell'osteoporosi postmenopausale. Tuttavia, si ritiene che la terapia intermittente settimanale o mensile sia biologicamente equivalente per la prevenzione delle fratture ed è diventata lo standard di cura.
Più recentemente, sia l'acido ibandronato che l'acido zoledronico sono stati approvati per la somministrazione di IV per il trattamento dell'osteoporosi postmenopausale. Mentre l'ibandronato è approvato per la somministrazione trimestrale, l'acido zoledronico è approvato per la somministrazione una volta l'anno. Durante l'anno 3 Health Outcomes and Reduced Incidence with Zoledronic Acid Once Year (HORIZON), la somministrazione endovenosa annuale di acido zoledronico ha portato a significative riduzioni della riduzione vertebrale (70%), dell'anca (riduzione 41%) e non vertebrale (25 % riduzione) fratture, con aumenti significativi della BMD a livello della colonna vertebrale lombare, dell'anca e del collo del femore.14 Inoltre, la somministrazione di acido zoledronico IV entro 90 giorni di riparazione chirurgica delle fratture dell'anca e di seguito è stata recentemente dimostrata per ridurre l'incidenza di nuova frattura clinica da 35% ed è stata associata ad una riduzione di 28% della mortalità.38 Inoltre, nei pazienti trattati con alendronato settimanale per almeno 1 anno, il passaggio all'acido zoledronico annuale non era inferiore alla continuazione dell'alendronato, ma alla somministrazione annuale è stato preferito dai pazienti.39 Se i preparati IV diventeranno le formulazioni di bifosfonato preferite per la gestione dell'osteoporosi postmenopausale o la frattura dell'anca è sconosciuta. Nondimeno, è chiaro che la somministrazione di bisfosfonato di IV è particolarmente utile se l'aderenza o la tolleranza gastrointestinale è un ostacolo alla terapia orale o se i pazienti preferiscono la relativa convenienza della terapia con bisfosfonato IV.
Infine, diversi studi si sono concentrati sulla tempistica ottimale della terapia con bifosfonati per la gestione dell'osteoporosi in combinazione con altri agenti farmacologici con attività scheletrica. Sebbene la combinazione di un bifosfonato con estrogeni o con il modulatore selettivo del recettore degli estrogeni raloxifene porti ad un aumento leggermente maggiore della BMD rispetto al trattamento con un bifosfonato da solo, nessun buon dato di studi clinici sui tassi di frattura supporta l'uso di routine di queste combinazioni.40,41 Altri studi hanno valutato pazienti che ricevevano l'ormone paratiroideo umano ricombinante a lunghezza intera 1 (PTH) o il frammento PTH 84 (teriparatide) .1 In generale, il precedente trattamento con bifosfonati sembra attenuare la risposta scheletrica anabolica indotta da PTH, poiché fa un trattamento concomitante con bisfosfonati e PTH o teriparatide.34 Gli effetti anabolizzanti scheletrici più robusti si osservano nei pazienti che ricevono un trattamento iniziale per il PTH e vengono successivamente mantenuti con la terapia con bifosfonati.42
Osteoporosi associata a trapianto di glucocorticoidi e trapianto
Considerando che i bifosfonati sono diventati la scelta terapeutica primaria per il trattamento dell'osteoporosi postmenopausale, pochi riconoscono che la terapia con glucocorticoidi porta alla perdita ossea. Uno studio recente ha rilevato che la maggior parte dei pazienti sottoposti a terapia a lungo termine con glucocorticoidi non ha ricevuto una valutazione BMD regolare né una prescrizione per alcun trattamento farmacologico per la gestione dell'osteoporosi.49 Numerosi studi clinici hanno ora determinato che i bifosfonati sono altamente efficaci nel limitare le perdite ossee nei pazienti trattati con glucocorticoidi o trapianti . Il lavoro recente ha dimostrato che, nei pazienti che assumevano una dose giornaliera di 7.5 mg di prednisone, l'alendronato preveniva la perdita ossea in modo più efficace rispetto all'analogo della vitamina D3 alfacalcidolo.50 Inoltre, nei pazienti trattati con glucocorticoidi ad alto rischio di frattura, compresi quelli con una storia di fratture, quelli con artrite reumatoide, o quelli che ricevono alte dosi di glucocorticoidi, la terapia con bifosfonati è efficace in termini di costi.51
Di conseguenza, il risedronato è stato approvato negli Stati Uniti sia per la prevenzione che per il trattamento della GIO e l'alendronato per il trattamento della GIO. Entrambi sono più efficaci quando l'assunzione di calcio e l'assunzione di vitamina D sono adeguate. Inoltre, il trattamento EV con pamidronato o ibandronato ha dimostrato di limitare la perdita scheletrica dalla terapia con glucocorticoidi, 52,53 sebbene nessuno dei due sia ancora approvato per questa indicazione. In particolare, molteplici studi hanno documentato che sia la terapia orale che quella endovenosa con bifosfonati sono in grado di limitare la perdita ossea che si verifica frequentemente sia con il trapianto di organo solido54 che con il trapianto di midollo osseo.58
Infine, uno studio recente ha mostrato che i pazienti con GIO trattati con teriparatide hanno avuto un aumento maggiore della BMD della colonna vertebrale lombare e un minor numero di nuove fratture vertebrali rispetto ai pazienti trattati con alendronato quotidiano durante i mesi 18.63 Se il teriparatide dovesse soppiantare la terapia con bifosfonati come trattamento di scelta per i pazienti con osteoporosi accertata che stanno ricevendo una terapia a lungo termine con glucocorticoidi rimane sconosciuta.
Osteoporosi indotta da immobilità e altre cause di perdita ossea acuta
I pazienti immobilizzati, come quelli con una recente lesione del midollo spinale o evento cerebrovascolare, subiscono una rapida perdita di osso, portando ad un rischio sostanzialmente aumentato di fratture, ipercalcemia e spesso nefrolitiasi. Sia la somministrazione orale (alendronato) di 64 che quella di bisfosfonato 65 (pamidronato) hanno dimostrato di attenuare questa perdita ossea e ridurre i marcatori biochimici del riassorbimento osseo. Tuttavia, il numero di studi clinici condotti utilizzando entrambi questi farmaci rimane piccolo. Quindi, l'incidenza di fratture, i tassi di nefrolitiasi e la sicurezza a lungo termine rimangono da determinare.
A differenza della perdita ossea generalizzata che si verifica dopo l'immobilizzazione, la perdita ossea periprotesica localizzata acuta con associato allentamento dell'impianto è una frequente complicazione nei pazienti sottoposti ad artroplastica totale d'anca non cementata. Sia l'alendronato66 che il risedronato67 attenuano questa perdita ossea periprotesica acuta del femore prossimale, sebbene l'effetto a lungo termine del trattamento con bifosfonati sul mantenimento dell'integrità dell'impianto non sia stato ancora riportato.
Malattia di Paget dell'osso
Mentre l'osteoporosi postmenopausale è caratterizzata da una perdita ossea generalizzata dovuta a una maggiore attività degli osteoclasti, la malattia ossea di Paget coinvolge 1 o più aree di rimodellamento osseo disordinato, in cui il riassorbimento osseo mediato dagli osteoclasti accelerato è seguito da un deposito osseo imperfetto mediato dagli osteoblasti.68 Il mix risultante di osso tessuto e lamellare scarsamente formato spesso si traduce in dolore, fratture e deformità gravi, incluso l'inarcamento delle ossa lunghe sotto carico, l'ingrossamento del cranio o numerose altre deformità scheletriche. In quanto pietra angolare della terapia per la malattia ossea di Paget, i bifosfonati sopprimono profondamente l'aumento del riassorbimento osseo sottostante la malattia, portando generalmente alla normalizzazione dei livelli sierici di fosfatasi alcalina utilizzata per monitorare l'attività della malattia. I bifosfonati orali (alendronato69 e risedronato70) e IV (pamidronato71 e l'acido zoledronico72) sono tutti approvati dalla FDA per il trattamento della malattia ossea di Paget e hanno ampiamente sostituito le precedenti terapie approvate dalla FDA (bifosfonati non contenenti azoto e calcitonina) perché la loro capacità di sopprimere l'attività degli osteoclasti è superiore.
Bifosfonati in Malignità
Molti tumori sono osteotropi e metastatizzano allo scheletro (inclusi ma non limitati a tumori primari maligni della mammella, della prostata, del polmone o dei reni) o crescono principalmente all'interno del midollo osseo (mieloma multiplo), dove questa crescita porta frequentemente a ipercalcemia, grave dolore osseo, distruzione scheletrica e fratture patologiche. Infatti, lo scheletro è il sito più comune di malattia metastatica e il 90% o più di pazienti con cancro avanzato sviluppano lesioni scheletriche.73
Cancro al seno
Per le pazienti con carcinoma mammario metastatico all'osso, il trattamento con preparazioni EV di pamidronato, 74 acido zoledronico, 76 e ibandronato77,78 ha dimostrato di alleviare sostanzialmente il dolore scheletrico e ridurre le complicanze scheletriche. Dei bifosfonati orali contenenti azoto, solo l'ibandronato (somministrato in una dose giornaliera di 79 mg) è stato efficace nel ridurre il dolore osseo e nel limitare le complicanze scheletriche del cancro al seno.50
Se l'uso di bifosfonati ha un ruolo aggiuntivo nel trattamento delle donne con carcinoma mammario ma nessuna evidenza di metastasi scheletriche è attualmente sconosciuta, ma è suggerita dalla scoperta provocatoria che le donne con cancro mammario operabile clinicamente limitato che hanno ricevuto clodronato per anni 2 hanno avuto riduzioni statisticamente significative sviluppo delle metastasi ossee durante il trattamento con bifosfonati e riduzione della mortalità complessiva quando sono stati seguiti per gli anni 6.82 Sebbene la terapia con bisfosfonati per le donne che hanno ricevuto un trattamento ormonale del cancro al seno abbia ricevuto meno attenzione, l'importante ruolo di limitare il turnover osseo a mantenere l'integrità scheletrica (in particolare tra le donne in premenopausa in cui è stata introdotta la carenza estrogenica farmacologica) è stata più recentemente apprezzata.83 Le strategie di gestione dei bifosfonati ottimali corrispondenti a numerosi regimi di ablazione ovarica farmacologica disponibili rimangono da determinare, sebbene zol acido edronico (4 mg IV somministrato ogni mese 6) 84 è stato recentemente dimostrato per prevenire la perdita ossea nelle donne in premenopausa che ricevono terapia endocrina per il carcinoma mammario sensibile agli ormoni. Allo stesso modo, nelle donne in postmenopausa con carcinoma mammario precoce dipendente dall'ormone, recentemente è stato dimostrato che il risedronato orale settimanale previene la perdita ossea in coloro che ricevono terapia con inibitori dell'aromatasi. 85
Cancro alla prostata
Il cancro al seno è caratterizzato da lesioni osteolitiche, ma le metastasi scheletriche da cancro alla prostata sono state descritte come osteoblastiche. Recentemente è stato riconosciuto il ruolo dell'aumentato riassorbimento osseo nel carcinoma prostatico metastatico.86 Tra i bisfosfonati, è stato dimostrato che solo l'acido zoledronico riduce gli eventi correlati all'osso scheletrico negli uomini con carcinoma prostatico refrattario agli ormoni87,88 con una riduzione del rischio assoluto. dell'11% a 2 anni rispetto al placebo.
Come con le donne che subiscono l'ablazione ormonale chimica, gli uomini con carcinoma prostatico ormono-reattivo che ricevono la terapia di deprivazione androgenica possono trarre beneficio dall'uso giudizioso del bisfosfonato. Considerando che la IV terapia con pamidronato previene la perdita ossea sia nell'anca che nella colonna vertebrale negli uomini con carcinoma prostatico non metastatico che hanno ricevuto la terapia con agonisti dell'ormone rilasciante gonadotropina, 89 una singola dose annuale di acido zoledronico IV ha recentemente dimostrato di portare ad aumenti sia della colonna vertebrale che dell'anca BMD (piuttosto che il declino visto in pazienti che hanno ricevuto il placebo). Questi risultati dimostrano che il trattamento annuale con bisfosfonati di IV può essere un utile complemento per mantenere l'integrità scheletrica in uomini affetti da androgeni MENXUM e sono simili ai risultati ottenuti con un programma di dosaggio più frequente.90 Anche il risedronato orale alla dose giornaliera di 91 mg è stato recentemente dimostrato per prevenire la perdita di BMD all'anca ed essere associato ad un aumento di 2.5% alla colonna vertebrale lombare. 4.9
Mieloma multiplo
Nel mieloma multiplo, la proliferazione clonale di plasmacellule maligne all'interno della cavità del midollo osseo provoca osteolisi e distruzione scheletrica, responsabili di gran parte della morbilità associata alla malattia. Diversi studi hanno dimostrato che sia il pamidronato che l'acido zoledronico hanno un importante ruolo palliativo nel ridurre l'incidenza dell'ipercalcemia e degli eventi correlati all'osso scheletrico associati al mieloma, 93-95 ponendo i bisfosfonati EV al centro delle attuali terapie per la prevenzione e il trattamento del mieloma associato malattia ossea. Al momento, nessun dato supporta la terapia con bifosfonati per pazienti con mieloma fumante, mieloma senza malattia ossea associata o gammopatia monoclonale di significato indeterminato, né la terapia con bifosfonati orale è raccomandata per la gestione della malattia scheletrica associata al mieloma.
Dato che i pazienti con mieloma multiplo hanno la più alta incidenza di ONJ tra tutti i pazienti oncologici che ricevono terapia con bifosfonati, la scelta del bifosfonato, del dosaggio e della durata della terapia sono stati al centro di un dibattito considerevole, accumulando nelle linee guida della pratica clinica dell'American Society of Clinical Oncology96 e, più recentemente, una dichiarazione di consenso dalla Mayo Clinic Myeloma Group97 sulla base di una revisione completa della letteratura in evoluzione. Nella dichiarazione di consenso di Mayo, l'infusione mensile di pamidronato (a causa di un maggiore rischio percepito di ONJ nei pazienti trattati con acido zoledronico) è stata favorita, con interruzione dopo 2 anni se i pazienti raggiungono la remissione e non richiedono ulteriore trattamento per il mieloma. Se è ancora necessario un trattamento attivo, il pamidronato può essere continuato a un programma ridotto di ogni mese 3. Sebbene il gruppo di lavoro sul mieloma internazionale abbia concordato generalmente con la dichiarazione di consenso di Mayo, il gruppo ha suggerito che la terapia con pamidronato potrebbe essere interrotta dopo che un paziente è stato sottoposto a 1 anno di remissione clinica e che non è stato indicato un programma di dosaggio ridotto.98 Così, anche se i bifosfonati rimangono un aspetto importante dell'approccio farmacologico alla mieloma delle ossa, rimangono le domande riguardanti il loro uso ottimale.
Altre neoplasie
È stato dimostrato che l'uso di bifosfonati in altri tumori maligni con minor frequenza metastatica e ossea, come il carcinoma a cellule renali, ritardano l'insorgenza e la progressione della malattia scheletrica, suggerendo che i pazienti con condizioni cliniche meno comunemente credute influenzano lo scheletro possono anche trarre beneficio dal bifosfonato terapia. Al momento, tuttavia, i dati limitati supportano l'uso di routine della terapia con bifosfonati per altri tumori maligni.
Terapia con bifosfonati per bambini
Sebbene i bifosfonati siano stati utilizzati più ampiamente negli adulti, negli ultimi dieci anni sono diventati il cardine della terapia per l'OI, una malattia scheletrica ereditaria caratterizzata da massa ossea sostanzialmente ridotta e grave fragilità, di solito derivante da mutazioni nei geni per il collagene di tipo I. Un regime sviluppato da Glorieux100 di pamidronato IV ciclico (somministrato in cicli di 3 giorni ogni 2-4 mesi a una dose annuale di 9 mg / kg) è stato utilizzato con maggior successo, portando a un aumento dell'88% dello spessore corticale, un 46% aumento del volume osseo trabecolare, 101 e miglioramento sostanziale dello stato funzionale. Più recentemente, diversi studi hanno dimostrato che l'alendronato orale può anche portare ad aumenti sostanziali della BMD e può limitare le fratture in OI che colpiscono i bambini.102-104 Sebbene il meccanismo preciso con cui i bifosfonati limitano le fratture in OI è sconosciuto, analisi istomorfometriche di campioni bioptici ossei da pazienti con OI dimostrano tassi aumentati di turnover osseo derivanti da un aumento degli osteoclasti rispetto all'attività degli osteoblasti, portando a una perdita complessiva di osso con ogni ciclo di rimodellamento.105 Inibendo specificamente il riassorbimento osseo mediato dagli osteoclasti, i bifosfonati presumibilmente consentono agli osteoblasti che formano l'osso più tempo per promuovere la formazione ossea, anche se nel contesto di una matrice di collagene anormale. Infatti, le analisi istomorfometriche di campioni bioptici della cresta iliaca di pazienti con OI che avevano ricevuto terapia con pamidronato hanno dimostrato un aumento dello spessore corticale e del numero di trabecole ma nessun aumento dello spessore trabecolare.101,106
Sebbene il trattamento con bifosfonati sia ben consolidato per l'OI nei bambini, i dati sono limitati sull'efficacia e sul rischio di danno quando i bifosfonati sono usati nei bambini con osteoporosi secondaria a malattia cronica (come la fibrosi cistica, l'artrite reumatoide giovanile o l'anoressia nervosa) o in quelli che hanno avuto gravi ustioni. Una recente revisione sistematica della terapia con bifosfonati per bambini e adolescenti con osteoporosi secondaria ha concluso che sono disponibili troppe poche evidenze per supportare i bisfosfonati come terapia standard, sebbene il trattamento per periodi di 3 anni o meno sembra essere ben tollerato. 107 Sono necessari studi ben strutturati sviluppare linee guida chiare per diagnosticare e trattare tutte le forme di osteoporosi nei bambini.108
Infine, data la lunga emivita scheletrica dei bisfosfonati e la prova che il pamidronato può essere trovato nei campioni di urina fino a 8 anni dopo la somministrazione, 109 è garantito quando si considera il trattamento con bifosfonati per adolescenti o giovani che raggiungeranno la maturità riproduttiva entro un decennio di trattamento. Al momento, solo dati aneddotici limitati hanno valutato la sicurezza del pamidronato110 a lungo termine o di altri trattamenti con bifosfonati durante lo sviluppo fetale.

I bifosfonati nella pratica clinica sono utilizzati per trattare l'osteoporosi, la malattia ossea di Paget, metastasi ossee, mieloma multiplo e altri problemi di salute con le ossa fragili. Sebbene i bifosfonati siano raccomandati come uno dei trattamenti di prima linea per l'osteoporosi post-menopausale, studi di ricerca hanno precedentemente discusso gli effetti avversi di questa classe di farmaci / farmaci. È essenziale che i pazienti parlino con il proprio medico per quanto riguarda le opzioni di trattamento per le loro lesioni e / o condizioni.
Dr. Alex Jimenez DC, CCST Insight
Preoccupazioni cliniche associate alla terapia con bifosfonati
Osteonecrosi della mascella
Tra i potenziali eventi clinici avversi associati all'uso di bifosfonati, nessuno ha ricevuto maggiore attenzione rispetto all'ONJ. Come rivisto da Woo et al., 111 quasi tutti i casi di ONJ (94%) sono stati descritti in pazienti che ricevevano alte dosi di bisfosfonati di IV (principalmente acido zoledronico e pamidronato) per condizioni oncologiche. La prevalenza nei pazienti con mieloma variava da 7% a 10%, mentre fino a 4% di pazienti con carcinoma mammario sviluppava ONJ.111,112 Più recentemente, tuttavia, un programma di dosaggio ridotto nei pazienti con mieloma, in cui veniva somministrato ogni mese bisfosfonato IV per 1 anno e successivamente ogni mese 3, è stato dimostrato che riduce l'incidenza di ONJ rispetto alle infusioni mensili di bifosfonati.113
Considerando che l'incidenza di ONJ è valutata da 1 a 10 per pazienti oncologici 100, il rischio di ONJ sembra essere sostanzialmente più basso tra i pazienti che ricevono terapia con bifosfonati orali per l'osteoporosi, con un'incidenza stimata di circa 1 in 10,000 in 1 nel trattamento con 100,000 anni, anche se questa stima si basa su dati incompleti.114 I fattori di rischio associati sembrano essere scarsa igiene orale, una storia di procedure odontoiatriche o protesi dentaria e esposizione prolungata a dosi elevate di bifosfonati.115,116 Se la concomitante chemioterapia o l'uso di glucocorticoidi porta ad un L'aumento del rischio di ONJ è sconosciuto.117 Una volta stabilito, la cura per ONJ è in gran parte di supporto, con risciacqui orali antisettici, antibiotici e limitato debridement chirurgico come necessario che porta alla guarigione nella maggior parte dei casi.118 Anche se le linee guida basate sull'evidenza in questo momento non sono state stabilito per ogni singolo tumore maligno o bifosfonato, attenzione attenta all'igiene dentale compreso un cavo orale l'esame per problemi dentali attivi o attesi, sia prima dell'iniziazione con bifosfonati che durante il trattamento, è probabile che sia di primaria importanza.
Sebbene l'uso di bisfosfonati e lo sviluppo di ONJ siano stati associati temporalmente, non è stata identificata una relazione causale. Pertanto, nonostante la fiorente letteratura scientifica che si è sviluppata dall'associazione tra la terapia con bifosfonati e l'ONJ è stata segnalata per la prima volta in 2003,119, molte domande fondamentali rimangono senza risposta. Come primo passo in questo processo, una task force convocata dall'American Society for Bone and Mineral Research ha recentemente fornito una definizione standardizzata di ONJ come la presenza di ossa esposte nella regione maxillo-facciale che non guarisce entro 8 settimane dopo l'identificazione da parte di una salute care professional.114 Considerata l'attuale scarsità di informazioni sulla reale incidenza, i fattori di rischio e l'approccio clinico alla prevenzione e al trattamento, gli studi preclinici di base e sugli animali, nonché gli studi clinici ben progettati, sono necessari per identificare entrambi i pazienti rischio di sviluppo di ONJ e più pienamente comprendere l'associazione tra terapia con bifosfonati e ONJ.
Fibrillazione Atriale
Oltre alla preoccupazione per ONJ, un'altra preoccupazione con la terapia con bifosfonati, che è recentemente venuta alla luce, è la fibrillazione atriale. Nello studio HORIZON Pivotal Fracture Trial, in cui i pazienti sono stati trattati annualmente con acido zoledronico IV, è stato notato un aumento statisticamente significativo dell'incidenza di fibrillazione atriale grave (definita come eventi che hanno comportato ospedalizzazione o disabilità o giudicato pericoloso per la vita) .14 L'eziologia di questa anormalità elettrofisiologica è sconosciuta. Al momento non sono noti altri preparati a base di bifosfonati con aumentati tassi di fibrillazione atriale, ma una recente analisi post hoc dei dati del Pivotal Fracture Intervention Trials120 e di un ampio studio caso-controllo basato sulla popolazione121 suggerisce una correlazione tra la somministrazione di alendronato e un lieve aumento incidenza di fibrillazione atriale, sebbene uno studio caso-controllo più ampio basato sulla popolazione non abbia evidenziato un aumento del rischio di fibrillazione o flutter atriale con l'uso di alendronato.122 Ad oggi, le preoccupazioni per la fibrillazione atriale non sembrano estendersi ai pazienti trattati con risedronato, 123 né è stato osservato un aumento del tasso di fibrillazione atriale nel trial di frattura recidivante HORIZON, in cui i pazienti hanno ricevuto acido zoledronico IV dopo una frattura dell'anca.38 Chiaramente, sono garantiti più studi che esaminano la potenziale relazione tra uso di bifosfonati e fibrillazione atriale, così come le discussioni mirate tra medici e pazienti Attualmente è gestito con o considerando l'inizio del trattamento con bifosfonati.
Sopravvivenza del fatturato di ossa
Poiché i bifosfonati inibiscono l'attività degli osteoclasti, vi è stata una certa preoccupazione che il trattamento prolungato con bifosfonati porti a congelamento dell'osso, caratterizzato da un'eccessiva soppressione del rimodellamento osseo, una ridotta capacità di riparare le microfratture scheletriche e una maggiore fragilità scheletrica. Sebbene sia stato riscontrato un aumento dei tassi di microfratture nei cani trattati con dosi elevate di bifosfonati124, questo risultato non sembra essere comune tra le donne in postmenopausa con osteoporosi trattate con terapia con bifosfonati per via orale o EV, 22,125 sebbene casi isolati di turnover osseo gravemente soppresso e sono state segnalate fratture associate.126,127 Tuttavia, la durata ottimale della terapia con bifosfonati per l'osteoporosi postmenopausale e quasi tutte le altre condizioni per le quali vengono utilizzati i bifosfonati rimane poco chiara.
Ipocalcemia
L'ipocalcemia dopo somministrazione di bifosfonati segue più frequentemente infusione endovenosa e può verificarsi in pazienti con alti tassi di riassorbimento osseo mediato da osteoclasti (come nei pazienti con malattia di Paget di bone128 o notevole carico di tumore scheletrico129), ipoparatiroidismo precedentemente non riconosciuto, 130 compromissione della funzionalità renale o ipovitaminosi D prima del trattamento.131 Il trattamento è in gran parte di supporto, con supplementi di calcio e vitamina D a seconda dei casi.
Risposta infiammatoria acuta
Circa il 10-30% dei pazienti che ricevono la loro prima infusione di bifosfonati contenenti azoto sperimenterà una reazione di fase acuta, più comunemente caratterizzata da piressia transitoria con mialgie associate, artralgie, mal di testa e sintomi simil-influenzali. Questa velocità diminuisce di oltre la metà con ogni successiva infusione, in modo tale che una velocità del 2.8% è stata trovata dopo la terza infusione nello studio HORIZON.14 Si ritiene che la risposta della fase acuta sia il risultato della produzione di citochine proinfiammatorie da parte del sangue periferico ?? Cellule T.132 Il pretrattamento con antagonisti del recettore dell'istamina o antipiretici può ridurre l'incidenza e la gravità dei sintomi tra i pazienti suscettibili. Occasionalmente i corticosteroidi sono di beneficio.
Un effetto avverso relativamente raro della terapia con bifosfonati di cui i medici dovrebbero essere a conoscenza è l'infiammazione oculare (congiuntivite, uveite, episclerite e sclerite). Questa complicanza è stata riscontrata con la terapia sia orale che con bisfosfonato. Nel più ampio studio retrospettivo fino ad oggi, è stata riscontrata un'incidenza di circa 0.1% in pazienti trattati con risedronato orale. 133 Fortunatamente, i sintomi oculari si risolvono solitamente entro poche settimane dopo la sospensione del bifosfonato.
Grave dolore muscoloscheletrico
Sebbene tutti i preparati orali e bifosfonati siano in grado di elencare il dolore muscoloscheletrico come potenziale effetto avverso nelle loro informazioni di prescrizione, la FDA statunitense ha recentemente emesso un allarme che evidenzia la possibilità di dolore muscoloscheletrico grave e invalidante che può verificarsi in qualsiasi momento dopo l'inizio della terapia con bifosfonati.134 grave dolore muscoloscheletrico era distinto dalla risposta in fase acuta descritta in precedenza. Meno di 120 è stato segnalato da 2002 in ritardo per alendronato e mid-2003 per risedronato in totale.135 A questo punto, non sono noti né i fattori di rischio per l'incidenza di questo effetto avverso.
Altre potenziali complicanze della terapia con bifosfonati
Altre complicanze associate all'uso di terapie orali e bifosfonati sono ben riconosciute. Irritazione ed erosione esofagea possono verificarsi con la terapia con bifosfonati orali, in particolare nei pazienti con malattia da reflusso gastroesofageo noto o stenosi esofagea. Il severo mantenimento di una postura eretta da 30 a 60 minuti dopo l'ingestione con un bicchiere pieno d'acqua, a seconda del bifosfonato orale, e l'uso di preparati settimanali piuttosto che quotidiani sono entrambi in grado di limitare il rischio di effetti avversi. Per i pazienti che non sono in grado di tollerare i bisfosfonati orali, i preparati IV (come indicato in precedenza) sono ora approvati dalla FDA e non associati all'irritazione gastroesofageo.
Le dosi di bifosfonati e la velocità di infusione devono essere aggiustate per i pazienti con insufficienza renale da moderata a severa. Se usato in pazienti con valori di clearance della creatina inferiori a 30 ml / min, i bisfosfonati devono essere usati con cautela. In particolare nei pazienti che ricevono preparazioni IV, i bisfosfonati possono portare a un rapido deterioramento della funzionalità renale, 136,137 probabilmente a causa del loro accumulo locale nel rene. Per i pazienti con insufficienza renale sottoposti a terapia con bifosfonati IV, deve essere determinata la funzionalità renale sia prima che dopo la somministrazione del farmaco. Nei pazienti con insufficienza renale da lieve a moderata, i bisfosfonati orali raramente portano ad un ulteriore deterioramento della funzione renale, probabilmente a causa del loro scarso assorbimento attraverso il tratto gastrointestinale e quindi della biodisponibilità a breve termine limitata.
Domande irrisolte
I bifosfonati sono stati e continuano ad essere utilizzati per altre condizioni senza un'indicazione FDA approvata per la terapia. Come notato, questi includono varie popolazioni pediatriche con bassa massa ossea, fratture incidenti e immobilità prolungata. Molte donne in buona salute in premenopausa con osteopenia radiografica o osteoporosi senza fratture e donne in postmenopausa con osteopenia ma senza fratture ora ricevono la terapia con bifosfonati. Fino a quando ulteriori studi affrontano queste importanti questioni cliniche, è importante comunicare a tali pazienti che attualmente mancano dati sufficienti da studi clinici controllati per determinare i benefici oi rischi assunti con questi interventi farmacologici.
Ruolo del calcio e della vitamina D
Nonostante le buone intenzioni di molti professionisti di limitare le fratture nei loro pazienti istituendo la terapia con bifosfonati, l'importanza di assicurare un'adeguata assunzione di vitamina D e calcio sia prima che dopo l'inizio della terapia con bisfosfato è spesso trascurata. L'ipovitaminosi D è comune in molte popolazioni di pazienti che sono anche prescritte terapia con bisfosfonati ed è particolarmente comune tra i pazienti anziani che hanno frequentemente un'esposizione al sole limitata, un apporto dietetico ridotto o qualche danno renale. Questa insufficienza o carenza di vitamina D limita l'assorbimento dietetico del calcio, portando ad un iperparatiroidismo secondario e alla perdita di calcio scheletrico per mantenere la normocalcemia. Di conseguenza, tra le donne anziane con osteoporosi, la persistenza dell'iperparatiroidismo secondario ha attenuato l'aumento della BMD nella colonna vertebrale lombare in risposta all'alendronato settimanale. 138 Sebbene i dati attualmente disponibili non offrano consenso sui livelli sierici ottimali di 25-idrossivitamina D, un livello di 30 ng / mL (75 nmol / L) o più è generalmente considerato adeguato; intossicazione da vitamina D si verifica solo quando i livelli sono superiori a 150 ng / mL (374 nmol / L) .139 Per una revisione più completa del ruolo della vitamina D nel mantenimento della salute scheletrica e per le raccomandazioni per la sostituzione della vitamina D, fare riferimento al eccellente recensione recente di Holick.139
Sebbene le linee guida per il mantenimento di livelli ottimali di vitamina D siano cambiate sostanzialmente poiché ci rendiamo conto che l'insufficienza e la carenza di vitamina D colpiscono una percentuale molto maggiore della popolazione rispetto a quanto precedentemente riconosciuto, le raccomandazioni per l'assunzione ottimale di calcio sono state modificate solo leggermente da quando sono state affrontate da un esperto panel convocato dal National Institutes of Health nel 1994.140 Il panel ha concluso che si stima che l'assunzione ottimale di calcio sia di 1000 mg / die per le donne in premenopausa e postmenopausa che ricevono terapia sostitutiva con estrogeni e di 1500 mg / die per le donne in postmenopausa che non ricevono estrogeni. Si stima che gli uomini di età inferiore ai 65 anni richiedano 1000 mg / die di calcio e gli uomini di età superiore ai 65 anni richiedano 1500 mg / die.140 Raccomandazioni più recenti della National Osteoporosis Foundation hanno suggerito un'assunzione di calcio di 1000 mg / die per entrambi gli uomini e donne di età inferiore ai 50 anni, con un aumento a 1200 mg / die dall'età di 50 anni in poi.141 Queste raccomandazioni sono coerenti con quelle del Food and Nutrition Board dell'Istituto di medicina.142 Ulteriori raccomandazioni per l'assunzione di calcio nei bambini sono dettagliate nelle linee guida del National Institutes of Health e dell'Istituto di medicina.140,142
Conclusione
Dalla loro introduzione alla pratica clinica, i bifosfonati hanno trasformato la cura clinica di una serie di disturbi scheletrici caratterizzati da eccessivo riassorbimento osseo mediato da osteoclasti. Di conseguenza, l'uso informato e giudizioso dei bifosfonati conferisce un chiaro beneficio clinico per pazienti attentamente selezionati che superano i rischi associati all'uso di bifosfonati. Il mantenimento di un'adeguata assunzione di calcio e vitamina D è fondamentale per tutti i pazienti che ricevono terapia con bifosfonati.
Ringraziamenti
Ringraziamo James M. Peterson per l'assistenza con le figure.
La preparazione di questo articolo è stata supportata da un Mayo Career Development Award per Dr Drake.
Il dottor Khosla ha ricevuto supporto per la ricerca da Procter & Gamble ed è stato membro del comitato consultivo di Novartis.
Glossario
- ATP - adenosina trifosfato
- BMD - densità minerale ossea
- DXA - assorbimetria a raggi X a doppia energia
- FDA - Food and Drug Administration
- GIO - osteoporosi indotta da glucocorticoidi
- HORIZON - Risultati di salute e incidenza ridotta con acido zoledronico una volta all'anno
- IV - endovenoso
- OI - osteogenesi imperfetta
- ONJ - osteonecrosi della mascella
- PPi - pirofosfato inorganico
- PTH - ormone paratiroideo
- WHI - Iniziativa per la salute delle donne
Le note
Le ristampe individuali di questo articolo non sono disponibili.
Secondo l'articolo di cui sopra, sebbene l'utilizzo di bifosfonati nella pratica clinica offra agli operatori sanitari nuove opzioni di trattamento per i disturbi scheletrici, sono ancora necessari ulteriori studi di ricerca. Informazioni referenziate dal National Center for Biotechnology Information (NCBI) . L'ambito delle nostre informazioni è limitato alla chiropratica e alle lesioni e condizioni della colonna vertebrale. Per discutere l'argomento, non esitate a chiedere al Dr. Jimenez o contattarci a 915-850-0900 .
A cura di Dr. Alex Jimenez

Argomenti aggiuntivi: mal di schiena acuto
Mal di schienaè una delle cause più diffuse di disabilità e di giornate di lavoro perse in tutto il mondo. Il mal di schiena è la seconda ragione più comune per le visite mediche, superata solo dalle infezioni delle alte vie respiratorie. Circa l'80% della popolazione sperimenterà dolore alla schiena almeno una volta nella vita. La colonna vertebrale è una struttura complessa composta da ossa, articolazioni, legamenti e muscoli, tra gli altri tessuti molli. Per questo motivo, lesioni e / o condizioni aggravate, come dischi erniciati, può eventualmente portare a sintomi di mal di schiena. Le lesioni sportive o gli incidenti automobilistici sono spesso la causa più frequente di mal di schiena, tuttavia a volte il più semplice dei movimenti può avere risultati dolorosi. Fortunatamente, le opzioni di trattamento alternative, come la cura chiropratica, possono aiutare ad alleviare il mal di schiena attraverso l'uso di aggiustamenti spinali e manipolazioni manuali, in definitiva migliorando il sollievo dal dolore.

ARGOMENTO PIÙ IMPORTANTE: trattamento del dolore dell'anca chiropratica
Le informazioni qui riportate su "Bisfosfonati: meccanismo di azione e ruolo nella pratica clinica" non intende sostituire un rapporto individuale con un professionista sanitario qualificato o un medico autorizzato e non è una consulenza medica. Ti incoraggiamo a prendere decisioni sanitarie basate sulla tua ricerca e collaborazione con un professionista sanitario qualificato.
Informazioni sul blog e discussioni sull'ambito
Il nostro ambito informativo è limitato a chiropratica, muscolo-scheletrico, medicine fisiche, benessere, contributo eziologico disturbi viscerosomatici all'interno di presentazioni cliniche, dinamiche cliniche associate ai riflessi somatoviscerali, complessi di sublussazione, problemi di salute sensibili e/o articoli, argomenti e discussioni di medicina funzionale.
Forniamo e presentiamo collaborazione clinica con specialisti di varie discipline. Ogni specialista è regolato dal proprio ambito di pratica professionale e dalla propria giurisdizione di licenza. Utilizziamo protocolli funzionali di salute e benessere per trattare e supportare la cura delle lesioni o dei disturbi del sistema muscolo-scheletrico.
I nostri video, post, argomenti, soggetti e approfondimenti trattano questioni cliniche, problemi e argomenti che riguardano e supportano direttamente o indirettamente il nostro ambito di pratica clinica.*
Il nostro ufficio ha ragionevolmente tentato di fornire citazioni di supporto e ha identificato lo studio o gli studi di ricerca pertinenti a sostegno dei nostri post. Forniamo copie degli studi di ricerca di supporto a disposizione degli organi di regolamentazione e del pubblico su richiesta.
Comprendiamo che copriamo questioni che richiedono una spiegazione aggiuntiva su come può essere d'aiuto in un particolare piano di assistenza o protocollo di trattamento; pertanto, per discutere ulteriormente l'argomento di cui sopra, non esitate a chiedere Dott. Alex Jimenez, DC, o contattaci al 915-850-0900.
Siamo qui per aiutare te e la tua famiglia.
Blessings
Il dottor Alex Jimenez DC MSACP, Marina Militare*, CCST, IFMCP*, CIFM*, ATN*
e-mail: coach@elpasofunctionalmedicine.com
Licenza come Dottore in Chiropratica (DC) in Texas & Nuovo Messico*
Licenza Texas DC n. TX5807, Licenza DC del New Mexico n. NM-DC2182
Autorizzato come infermiere registrato (RN*) in Florida
Licenza Florida Licenza RN # RN9617241 (controllo n. 3558029)
Stato compatto: Licenza multistato: Autorizzato ad esercitare in Stati 40*
Dott. Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Il mio biglietto da visita digitale