Estratto respiratorio: Dieta e nutrizione possono essere importanti fattori di rischio modificabili per lo sviluppo,
progressione e gestione delle malattie polmonari ostruttive come asma e cronico
malattia polmonare ostruttiva (BPCO). Questa recensione esamina la relazione tra
schemi alimentari, assunzione di sostanze nutritive e stato del peso nelle malattie polmonari ostruttive, a diversi livelli
fasi della vita, dalle influenze in-utero attraverso l'infanzia e nell'età adulta. In vitro e
studi sugli animali suggeriscono ruoli importanti per vari nutrienti, alcuni dei quali sono supportati da
studi epidemiologici. Tuttavia, sono disponibili pochi studi di intervento umano ben progettati
valutare definitivamente l'efficacia dei diversi approcci alla gestione nutrizionale di
problemi respiratori. La prova per l'impatto delle maggiori prese di frutta e verdura è
tra i più forti, ma altri nutrienti e modelli dietetici dietetici richiedono prove da
studi clinici sull'uomo prima che si possano trarre conclusioni sulla loro efficacia.
Parole chiave: malattie respiratorie; asma; BPCO; modelli dietetici; antiossidanti; vitamina C;
vitamina E; flavonoidi; vitamina D; obesità; adipochine; denutrizione
Contenuti
1. Introduzione: Salute respiratorie
Dieta e nutrizione sono sempre più riconosciuti come contributori modificabili allo sviluppo e alla progressione della malattia cronica. Sono emerse prove considerevoli che indicano l'importanza dell'assunzione alimentare nelle malattie polmonari ostruttive come l'asma e la broncopneumopatia cronica ostruttiva (BPCO) sia nella prima infanzia che nello sviluppo della malattia [1,2] e nella gestione della progressione della malattia [3,4]. Queste malattie respiratorie sono caratterizzate da infiammazione sistemica e delle vie aeree, ostruzione del flusso aereo, deficit della funzione polmonare e significativa morbilità e mortalità, oltre ad essere un onere economico costoso [5,6]. La gestione farmacologica rimane il cardine per il trattamento delle malattie respiratorie e, mentre le opzioni di trattamento stanno avanzando, la modifica dell'assunzione alimentare potrebbe essere un importante adiuvante per la gestione della malattia e una considerazione importante per la prevenzione delle malattie. I modelli dietetici e l'assunzione di singoli nutrienti sono stati valutati in studi osservazionali e sperimentali durante le fasi della vita e le fasi della malattia per chiarire il loro ruolo nelle malattie respiratorie. Questa revisione si concentra sulle prove riguardanti il ruolo dei modelli dietetici, dei singoli nutrienti, dello stato di peso e delle adipochine nell'asma e nella BPCO.
2. Assunzione dietetica e malattie respiratorie
2.1. Schemi dietetici: Salute respiratorie
Vari modelli dietetici sono stati collegati al rischio di malattie respiratorie [7]. La dieta mediterranea ha dimostrato di avere effetti protettivi per le malattie respiratorie allergiche in studi epidemiologici [8]. Questo modello dietetico consiste in un'elevata assunzione di cibi vegetali minimamente trasformati, vale a dire; frutta, verdura, pane, cereali, fagioli, noci e semi, assunzione da bassa a moderata di latticini, pesce, pollame e vino e bassa assunzione di carne rossa. Alte assunzioni di olio d'oliva si traducono in una composizione alimentare a basso contenuto di grassi saturi sebbene ancora moderata in grassi totali. Nei bambini, diversi studi hanno dimostrato che l'aderenza alla dieta mediterranea è inversamente associata all'atopia e ha un effetto protettivo sui sintomi di atopia, respiro sibilante e asma [9-11]. La dieta mediterranea può anche essere importante per la dieta materna, poiché uno studio in Spagna ha rilevato che un punteggio elevato della dieta mediterranea durante la gravidanza era protettivo per il respiro sibilante persistente e il respiro sibilante atopico nei bambini di 6.5 anni di età [12]. Sebbene uno studio trasversale in Giappone abbia riportato una forte associazione tra l'aderenza alla dieta mediterranea e il controllo dell'asma [13], ci sono meno prove disponibili per supportare questo modello dietetico negli adulti. Il modello alimentare "occidentale", prevalente nei paesi sviluppati, è caratterizzato da un elevato consumo di cereali raffinati, salumi e carni rosse, dessert e dolci, patatine fritte e latticini ad alto contenuto di grassi [2,14]. Questo modello di assunzione è stato associato ad un aumento del rischio di asma nei bambini [15,16]. Inoltre, nei bambini, l'aumento dell'assunzione di fast food come hamburger e comportamenti alimentari correlati, ad esempio il consumo di snack salati e il consumo frequente di cibi da asporto, sono correlati alla presenza di asma, respiro sibilante e iperreattività delle vie aeree (AHR) [17,18]. Negli adulti, è stato dimostrato che una dieta occidentale è positivamente associata a una maggiore frequenza di esacerbazioni dell'asma [19], ma non è correlata al rischio di asma. Inoltre, è stato dimostrato che una sfida acuta con un pasto veloce ad alto contenuto di grassi peggiora l'infiammazione delle vie aeree [20]. Sebbene questo modello dietetico sembri deleterio nei bambini e negli adulti con asma, gli studi che esaminano l'effetto di questo modello alimentare nelle diete materne non hanno trovato alcuna relazione con il consumo di una dieta in stile "occidentale" in gravidanza e il rischio di asma nella prole [21 ]. Studi trasversali hanno anche scoperto che la dieta "occidentale" è associata ad un aumentato rischio di BPCO [2]. In sintesi, la dieta mediterranea sembra essere protettiva nei bambini, sebbene ci siano meno prove di benefici nella dieta materna e negli adulti. Ci sono prove che suggeriscono che un modello alimentare in stile `` occidentale '' aumenta il rischio di asma nei bambini, ha esiti peggiori per gli adulti con asma ed è correlato al rischio di BPCO.
2.2. Frutta e verdura: Salute respiratorie
L'assunzione di frutta e verdura è stata studiata per potenziali benefici in associazione alle condizioni respiratorie a causa del loro profilo nutritivo costituito da antiossidanti, vitamine, minerali, fibre e sostanze fitochimiche. I meccanismi attraverso i quali i nutrienti di frutta e verdura esercitano effetti benefici nelle condizioni respiratorie sono discussi nelle sezioni seguenti. Evidenze epidemiologiche riviste da Saadeh et al. [7] hanno mostrato che l'assunzione di frutta era associata a una bassa prevalenza di respiro sibilante e che l'assunzione di verdura verde cotta era associata a una bassa prevalenza di respiro sibilante e asma nei bambini in età scolare di 8-12 anni. Inoltre il basso apporto di verdure nei bambini era correlato all'attuale asma [7]. Negli adulti, Grieger et al. [22] discute la natura eterogenea dei dati che descrivono l'assunzione di frutta e verdura e la funzione polmonare, con uno studio che non mostra alcun effetto sulla funzione polmonare di una maggiore assunzione di frutta e verdura nell'arco di 10 anni [23], ancora in un altro studio, un aumento dell'assunzione di frutta su 2 anni sono stati associati a un aumento del FEV1 [23], mentre un altro studio ha mostrato che una forte diminuzione dell'assunzione di frutta in 7 anni è stata associata a una diminuzione del FEV1 [24]. Recentemente abbiamo condotto un intervento su adulti con asma e abbiamo scoperto che i soggetti che consumavano una dieta ricca di frutta e verdura per 3 mesi, avevano un rischio ridotto di esacerbazione dell'asma, rispetto ai soggetti che consumavano una dieta a basso contenuto di frutta e verdura [25]. Una recente meta-analisi di adulti e bambini, che ha analizzato 12 coorti, 4 studi caso-controllo basati sulla popolazione e 26 studi trasversali, fornisce nuove importanti prove che dimostrano che un'elevata assunzione di frutta e verdura riduce il rischio di respiro sibilante infantile, e che l'assunzione di frutta e verdura è negativamente associata al rischio di asma negli adulti e nei bambini [26]. Mentre alcuni studi sulla dieta materna non hanno trovato alcuna relazione con l'assunzione di frutta e verdura e l'asma nei bambini [27], altri studi hanno scoperto che l'aumento dell'assunzione di frutta e verdura era correlato a un ridotto rischio di asma nei bambini [21,28]. L'aumento dell'assunzione di frutta e verdura può essere protettivo contro lo sviluppo della BPCO, con il consumo di una dieta "prudente" che include un aumento di frutta e verdura che protegge contro il declino della funzione polmonare [3]. Nella BPCO sono stati condotti due studi randomizzati controllati (RCT) che manipolano l'assunzione di frutta e verdura. Uno studio di 12 settimane non ha mostrato alcun effetto di un'elevata assunzione di frutta e verdura su FEV1, infiammazione sistemica o stress ossidativo delle vie aeree [29]. Tuttavia, uno studio di 3 anni su 120 pazienti con BPCO ha rivelato un miglioramento della funzione polmonare nel gruppo con alto contenuto di frutta e verdura rispetto al gruppo di controllo [30], suggerendo che è necessario un intervento a lungo termine per fornire un effetto terapeutico. Esistono prove considerevoli che suggeriscono che un elevato apporto di frutta e verdura è favorevole a tutte le fasi della vita dell'asma e stanno emergendo prove che suggeriscono lo stesso nella BPCO.
2.3. Acidi grassi Omega-3 e pesce: salute respiratoria
Gli acidi grassi polinsaturi Omega-3 (PUFA) da fonti marine e integratori hanno dimostrato di essere antinfiammatori attraverso diversi meccanismi cellulari, inclusa la loro incorporazione nelle membrane cellulari e la conseguente sintesi alterata di eicosanoidi [31]. Studi sperimentali hanno dimostrato che i PUFA omega-3 a catena lunga riducono la produzione di cellule infiammatorie di prostaglandine pro-infiammatorie (PG) E2, leucotriene (LT) B4 [32] e l'attività del fattore nucleare-kappaB (NF-? B), a potente fattore di trascrizione infiammatoria [33]. I PUFA omega-3 a catena lunga regolano anche la produzione di citochine cellulari pro-infiammatorie (interleuchina-1? (IL-1?), Fattore di necrosi tumorale-? (TNF-?)) Da parte di monociti e macrofagi, diminuiscono l'espressione dell'adesione cellulare molecole su monociti e cellule endoteliali e riducono la produzione di ROS nei neutrofili [34]. Saddeh et al. [7] hanno riferito che le prove che descrivono la relazione tra i PUFA omega-3 o il consumo di pesce e le condizioni respiratorie nell'infanzia sono contraddittorie. Alcuni studi osservazionali mostrano che l'assunzione di pesce azzurro è negativamente associata ad AHR e asma [35,36]. Tuttavia, le prove dal Giappone suggeriscono che la frequenza del consumo di pesce è positivamente correlata al rischio di asma [37] e in Arabia Saudita l'assunzione di pesce non era affatto correlata alla presenza di asma o respiro sibilante [18]. Allo stesso modo negli adulti, i dati sono eterogenei, con PUFA omega-3 o pesce associati a una migliore funzione polmonare [38] e diminuzione del rischio di asma [39], AHR [35] e respiro sibilante [36] in alcuni, ma non tutti gli studi [40]. L'assunzione alimentare materna di pesce azzurro è risultata protettiva contro l'asma nei bambini di 5 anni di età se nati da madri con asma [41] e una recente revisione sistematica degli studi sull'integrazione di acidi grassi omega-3 nelle donne durante la gravidanza ha rilevato che il rischio di lo sviluppo dell'asma nei bambini è stato ridotto [42]. I dati che esaminano i possibili benefici dell'integrazione alimentare di acidi grassi omega-3 nell'asma sono eterogenei e, come riassunto da una revisione Cochrane del 2002 [43], ad oggi non ci sono prove sufficienti per raccomandare l'integrazione con PUFA omega-3 nell'asma. I PUFA Omega-3 possono avere effetti positivi sulla BPCO, poiché è stato riscontrato che livelli più elevati di DHA nel siero riducono il rischio di sviluppare la BPCO [44]. Studi sperimentali su esseri umani con BPCO inclusa l'integrazione con omega-3 hanno rilevato livelli inferiori di TNF-? [45] e migliori risultati di riabilitazione [46], sebbene non siano stati osservati miglioramenti nel FEV1. Sono attualmente in corso diversi studi che utilizzano l'integrazione di PUFA con omega-3 nella BPCO e forniranno nuove importanti informazioni per informare il campo [47]. Il consumo di pesce azzurro o l'integrazione con PUFA omega-49 può avere effetti positivi nell'asma e nella BPCO, sebbene non siano ancora disponibili prove evidenti a sostegno dei dati sperimentali ed epidemiologici.
3. Nutrienti e malattie respiratorie
3.1. Antiossidanti e stress ossidativo
Gli antiossidanti alimentari sono un importante fattore alimentare nella protezione dagli effetti dannosi dello stress ossidativo nelle vie aeree, una caratteristica delle malattie respiratorie [50]. Lo stress ossidativo causato dalle specie reattive dell'ossigeno (ROS), viene generato nei polmoni a causa di varie esposizioni, come l'inquinamento atmosferico, gli irritanti presenti nell'aria e le risposte cellulari infiammatorie tipiche delle vie aeree [51]. Inoltre, livelli aumentati di ROS generano ulteriore infiammazione nelle vie aeree tramite l'attivazione di NF-? B e l'espressione genica di mediatori pro-infiammatori [52]. Gli antiossidanti tra cui vitamina C, vitamina E, flavonoidi e carotenoidi sono abbondantemente presenti nella frutta e nella verdura, così come nella frutta secca, negli oli vegetali, nel cacao, nel vino rosso e nel tè verde. Gli antiossidanti alimentari possono avere effetti benefici sulla salute respiratoria, dall'influenza della dieta materna sul feto e dall'assunzione nei bambini fino agli adulti e alle donne incinte con asma e adulti con BPCO. ? -tocoferolo è una forma di vitamina E, che aiuta a mantenere l'integrità degli acidi grassi di membrana, inibendo la perossidazione lipidica [22]. I carotenoidi sono pigmenti vegetali e includono; ? - e? -carotene, licopene, luteina e? -criptoxantina. Questo gruppo di antiossidanti liposolubili ha dimostrato di apportare benefici alla salute respiratoria grazie alla loro capacità di eliminare i ROS e ridurre lo stress ossidativo [22]. Il licopene antiossidante, presente prevalentemente nei pomodori, può essere benefico in condizioni respiratorie, infatti l'assunzione di licopene è stata positivamente correlata al FEV1 sia nell'asma che nella BPCO [53] e uno studio di intervento sull'asma ha dimostrato che l'integrazione di licopene potrebbe sopprimere l'infiammazione delle vie aeree neutrofile [ 54]. Gli antiossidanti possono anche essere importanti nell'asma durante la gravidanza, poiché mentre lo stress ossidativo aumenta comunemente durante le gravidanze normali, nelle donne con asma lo stress ossidativo è accentuato [55]. Durante la gravidanza c'è un aumento compensatorio degli antiossidanti circolanti e placentari nell'asma rispetto alle donne senza asma, per proteggere il feto dagli effetti dannosi dello stress ossidativo [55,56]. Migliorare l'assunzione di antiossidanti nelle donne in gravidanza con asma può essere utile in quanto i risultati scarsi della crescita fetale sono associati a bassi livelli di antiossidanti circolanti e gli antiossidanti alimentari sono il primo meccanismo di difesa contro i ROS [22]. L'assunzione materna di vitamina E, vitamina D, latte, formaggio e calcio durante la gravidanza è negativamente associata, mentre la vitamina C è positivamente associata al respiro sibilante nella prima infanzia [57,58]. Gli antiossidanti, incluso il licopene, sembrano avere influenze positive sulle condizioni respiratorie, ulteriori dettagli sono forniti di seguito sulle prove per vitamina C, vitamina E e flavonoidi e il loro ruolo nella dieta materna, nelle diete di bambini e adulti con asma e adulti con BPCO.
3.2. Vitamina C: Salute respiratorie
La vitamina C è stata studiata con entusiasmo per i benefici nell'asma e i collegamenti alla prevenzione dell'asma. I dati in vitro da linee cellulari endoteliali hanno mostrato che la vitamina C potrebbe inibire l'attivazione di NF-? B da parte di IL-1, TNF-? e bloccare la produzione di IL-8 tramite meccanismi non dipendenti dall'attività antiossidante della vitamina C [59]. Gli effetti antinfiammatori e antiasmatici dell'integrazione di vitamina C in vivo sono stati dimostrati attraverso modelli murini allergici di asma. Jeong et al. [60] hanno riportato una diminuzione della AHR alla metacolina e dell'infiltrazione di cellule infiammatorie degli spazi perivascolari e peribronchiolari quando la vitamina C veniva integrata durante la stimolazione con allergeni. Mentre Chang et al. [61] hanno scoperto che l'integrazione di vitamina C ad alte dosi nei topi affetti da allergeni riduceva gli eosinofili nel BALF e aumenta il rapporto tra la produzione di citochine Th1 / Th2 spostando il pattern infiammatorio verso Th1 dominante. Studi osservazionali sui bambini hanno mostrato che il consumo di frutta, una ricca fonte di vitamina C, era correlato alla riduzione del respiro sibilante [62] e l'assunzione di vitamina C era negativamente associata al respiro sibilante [63], mentre un altro studio non ha riportato alcuna relazione tra l'assunzione di vitamina C e la funzione polmonare [64]. Grieger et al. [22] hanno anche riportato prove contrastanti sugli effetti dell'assunzione di vitamina C negli adulti, con studi epidemiologici che mostrano un'associazione positiva tra l'assunzione di vitamina C e la funzione polmonare in alcuni [65], ma non in tutti gli studi [23,66]. Nonostante i dati osservativi che collegano la vitamina C alla salute dei polmoni, l'integrazione con vitamina C non ha dimostrato di ridurre il rischio di asma [66] che può essere correlato all'interdipendenza dei nutrienti presenti negli alimenti, con conseguente mancanza di efficacia quando si integra con nutrienti. Le prove da studi sperimentali e osservazionali suggeriscono che la vitamina C potrebbe essere importante nella patogenesi e nella gestione della BPCO. Koike et al. [67] hanno riferito che nei topi knock out incapaci di sintetizzare la vitamina C, l'integrazione di vitamina C era in grado di prevenire l'enfisema indotto dal fumo e anche di ripristinare il tessuto polmonare danneggiato e diminuire lo stress ossidativo causato dall'enfisema indotto dal fumo. Uno studio caso-controllo a Taiwan ha riportato che i soggetti con BPCO avevano un apporto alimentare inferiore e livelli sierici di vitamina C inferiori rispetto ai controlli sani [68]. Infatti uno studio epidemiologico nel Regno Unito su oltre 7000 adulti di età compresa tra 45 e 74 anni ha rilevato che una maggiore concentrazione plasmatica di vitamina C era associata a un ridotto rischio di malattia ostruttiva delle vie aeree, indicativo di un effetto protettivo [69]. Quindi, in sintesi, mentre i dati osservativi hanno suggerito che la vitamina C è importante per la salute dei polmoni, mancano studi di intervento che dimostrino l'efficacia e sembra che l'integrazione con cibi integrali ricchi di vitamina C, come
come frutta e verdura possono essere più efficaci.
3.3. Vitamina E: Salute respiratorie
La famiglia della vitamina E comprende 4 tocoferoli e 4 tocotrienoli, i più abbondanti nella dieta o nei tessuti sono? -Tocoferolo e? -Tocoferolo [70]. La vitamina E agisce sinergicamente con la vitamina C, in quanto la neutralizzazione delle ROS, le isoforme di vitamina E ossidate possono essere trasformate nella loro forma ridotta dalla vitamina C [71]. Abdala-Valencia et al. [72] discutono le prove per i ruoli di? -Tocoferolo e? -Ocoferolo nell'infiammazione polmonare allergica in studi meccanicistici su animali e sperimentazioni cliniche. La supplementazione di topi con? -Tocoferolo ha ridotto l'infiammazione delle vie aeree allergiche e AHR [73], mentre? -Tocoferolo era pro-infiammatorio e aumentato AHR, annullando gli effetti positivi di? -Tocoferolo [74]. Altri studi sugli animali riportano che l'α-tocoferolo può aiutare a risolvere l'infiammazione causata dall'esposizione all'ozono e dall'infiammazione delle vie aeree neutrofile indotta da endotossine, grazie alla sua capacità di ossidare le specie reattive dell'azoto [75,76]. Uno studio sugli esseri umani ha dimostrato che entrambi? e l'α-tocoferolo può essere efficace nel ridurre l'infiammazione neutrofila indotta da LPS [77]. È probabile che i risultati contrastanti di questi studi sulla supplementazione siano influenzati dai livelli tissutali di base di vitamina E [72], con l'integrazione di? -Tocoferolo che porta a una migliore funzionalità polmonare e respiro sibilante in Europa, dove i livelli di? -Tocoferolo sono bassi [78-80] , ma non negli Stati Uniti, dove l'assunzione di? -tocoferolo è elevata a causa del consumo di olio di soia [81]. Di conseguenza, la meta-analisi degli effetti della vitamina E sugli esiti dell'asma è ambigua; è probabile che l'integrazione con concentrazioni fisiologiche di? -tocoferolo nel contesto di una dieta di base a basso contenuto di? -tocoferolo, possa essere più vantaggiosa nell'asma e sono necessarie ulteriori ricerche per testare questa ipotesi. Nella BPCO, è stato dimostrato che i livelli sierici di vitamina E sono diminuiti durante l'esacerbazione, il che suggerisce che l'assunzione aumentata potrebbe essere utile per migliorare le concentrazioni di vitamina E [84]. È stato dimostrato che la vitamina E riduce i biomarcatori dello stress ossidativo negli adulti con BPCO in un RCT [85], ma non un altro [86]. Nello studio sulla salute delle donne (n = 38,597), il rischio di sviluppare malattie polmonari croniche per un periodo di integrazione di 10 anni è stato ridotto del 10% nelle donne che assumevano integratori di vitamina E (600 UI a giorni alterni) [87]. È stato riportato un apporto dietetico di vitamina E inferiore a quello raccomandato in donne in gravidanza con una storia familiare di malattia allergica [88] e recenti lavori su modelli animali hanno evidenziato che il? -Tocoferolo può essere importante per le madri allergiche in gravidanza. Le femmine di topo allergiche sono state integrate con? -Tocoferolo prima dell'accoppiamento e dopo la stimolazione con allergeni, la prole ha mostrato una risposta ridotta alla stimolazione con allergeni con una diminuzione degli eosinofili nel BALF [89]. La prole ha anche mostrato un ridotto sviluppo di cellule dendritiche polmonari, necessarie per produrre risposte allergiche. L'evidenza di studi osservazionali suggerisce anche che il ridotto apporto alimentare materno di vitamina E è correlato a un aumento del rischio di asma infantile e respiro sibilante [90-92] e aumento delle risposte proliferative in vitro nelle cellule mononucleate del sangue cordonale (CBMC) [93]. Uno studio meccanicistico di Wassall et al. [94] hanno esaminato l'effetto dell'α-tocoferolo e della vitamina C sulla CBMC e sulle cellule mononucleate del sangue periferico materno (PBMC). ? -tocoferolo era principalmente antinfiammatorio, sebbene una maggiore proliferazione e un aumento del TGF-? sono stati osservati con alcuni allergeni. Tuttavia, l'aggiunta di vitamina C al sistema ha avuto azioni infiammatorie, con aumento della produzione di citochine pro-infiammatorie, combinata con una ridotta produzione di IL-10 e TGF- ?. Questo studio di Wassall et al. [94] dimostra che l'integrazione con questi antiossidanti modula le risposte immunitarie in gravidanza, tuttavia molti dei risultati sono inaspettati, evidenziando la natura complessa delle relazioni tra i nutrienti alimentari e la malattia. Nell'asma i dati sperimentali per la vitamina E sono convincenti, ma i benefici di integrazione non sono ben descritti.
3.4. Flavonoidi: Salute respiratorie
I flavonoidi sono potenti antiossidanti e hanno azioni antinfiammatorie e antiallergiche dovute in parte alla loro capacità di neutralizzare i ROS [95]. Esistono 6 classi di flavonoidi inclusi flavoni, flavonoli, flavanoni, isoflavoni e flavanoli [96], che sono ampiamente distribuiti in tutta la dieta e si trovano in frutta, verdura, noci, semi, steli, fiori, radici, corteccia, cioccolato fondente, tè , vino e caffè [96]. Tanaka et al. [95] presentano le prove dei benefici dei flavonoidi alimentari nello sviluppo e nella progressione dell'asma. Oltre a ridurre lo stress ossidativo, esperimenti in vitro hanno scoperto che molti flavonoidi individuali hanno effetti inibitori sulle risposte immunitarie mediate da IgE come la secrezione di istamina da parte dei mastociti, spostamento nella produzione di citochine dalla produzione di Th-2 a Th-1 e diminuzione di NF-? B attivazione e inibizione del TNF-? [97 100]. Studi sperimentali sui flavonoidi in modelli animali di asma allergica hanno mostrato una ridotta infiammazione delle vie aeree e del sangue periferico, diminuzione della broncocostrizione e AHR ed eosinofili inferiori nel BALF, nel sangue e nel tessuto polmonare [101-104]. Nell'uomo, l'evidenza di uno studio caso-controllo negli adulti ha mostrato che il consumo di mele e vino rosso, ricche fonti di flavonoidi, era associato a una ridotta prevalenza e gravità dell'asma [66]. Tuttavia, uno studio di follow-up che ha esaminato l'assunzione di 3 sottoclassi di flavonoidi non ha trovato alcuna associazione con la prevalenza o la gravità dell'asma [105]. Esiste un numero limitato di studi sperimentali che utilizzano integratori di flavonoidi negli esseri umani con asma. Tre RCT su adulti con asma utilizzando un prodotto chiamato picnogenolo, che contiene una miscela di bioflavonoidi, hanno riportato benefici tra cui aumento della funzione polmonare, diminuzione dei sintomi e ridotta necessità di inalatori di salvataggio [106]. C'è una scarsità di prove sugli effetti dei flavonoidi sulla dieta materna e sugli esiti respiratori nei bambini. Uno studio che ha trovato un'associazione positiva tra assunzione materna di mele e asma nei bambini a 5 anni, suggerisce che il contenuto di flavonoidi delle mele possa essere responsabile della relazione benefica [107]. Le prove degli effetti dei flavonoidi nelle condizioni respiratorie stanno emergendo e promettenti. Sebbene come la vitamina C, può essere difficile districare gli effetti dei flavonoidi da altri nutrienti negli alimenti ricchi di flavonoidi. L'integrazione di flavonoidi individuali in studi sperimentali su animali ha fornito prove che suggeriscono che le prove di intervento sugli esseri umani possono essere giustificate.
3.5. Vitamina D: Salute respiratorie
Gli studi epidemiologici mostrano associazioni promettenti tra vitamina D e salute polmonare; tuttavia i meccanismi responsabili di questi effetti sono capiti male. La vitamina D può essere ottenuta da fonti dietetiche o integratori; tuttavia l'esposizione al sole è il principale contributore ai livelli di vitamina D [108]. Mentre la vitamina D ha effetti benefici indipendenti dall'esposizione ai raggi UV [109], può essere difficile separare questo potenziale confondente dagli effetti diretti della vitamina D sulla salute dei polmoni [110]. La revisione di Foong e Zosky [111] presenta le prove attuali del ruolo della carenza di vitamina D nell'insorgenza della malattia, nella progressione e nella riacutizzazione delle infezioni respiratorie, dell'asma e della BPCO. Le infezioni respiratorie contribuiscono alla progressione della malattia e all'esacerbazione sia nella BPCO che nell'asma. La vitamina D sembra avere un ruolo protettivo contro la suscettibilità e la gravità di queste infezioni [111], in quanto la vitamina D attiva (1,25 (OH) 2D) modifica la produzione di catelicidine e defensine antimicrobiche che uccidono i batteri e inducono la riparazione delle ferite [112]. La vitamina D attivata riduce anche l'espressione dei recettori del rinovirus nelle colture di cellule endoteliali e nelle PBMC [113]. Gli studi in vitro supportano anche il legame tra vitamina D e rimodellamento delle vie aeree poiché la vitamina D attiva inibisce la proliferazione delle cellule muscolari delle vie aeree (ASM) [114] e la deficienza altera lo sviluppo polmonare normale [115]. Inoltre, i modelli animali suggeriscono che la vitamina D possa inibire la produzione di citochine cellulari Th1 e Th2 [116]. Prove epidemiologiche collegano bassi livelli di vitamina D con sibili e infezioni respiratorie, sebbene l'evidenza del legame con l'insorgenza dell'asma sia debole e incoerente [111]. Nei bambini, la vitamina D a basso circolo era correlata a una ridotta funzionalità polmonare, a un aumento dell'uso di corticosteroidi e alla frequenza di esacerbazione [117]. Anche nei bambini con asma resistente agli steroidi, la bassa vitamina D era correlata all'aumento dello spessore dell'ASM [117]. Altri studi osservazionali riportano che nei bambini bassi livelli di vitamina D sono associati a esacerbazione dell'asma [118]. Diversi studi osservazionali supportano il ruolo della vitamina D per la protezione contro le patologie respiratorie nei bambini. Zosky et al. [119] ha riscontrato che la carenza di vitamina D alla gestazione delle 18 settimane era associata a una ridotta funzionalità polmonare e al sibilo respiratorio nei bambini 6 di anni e un aumento del rischio di asma nei ragazzi. Il ruolo della vitamina D nel migliorare la reattività steroidea suggerita dagli studi osservazionali [120] è supportato da studi meccanicistici [121], e in accordo con le azioni della vitamina D in infezione, può spiegare l'effetto della vitamina D nella riduzione delle riacutizzazioni asmatiche [111 ]. Solo uno studio di intervento è stato condotto utilizzando la vitamina D negli adulti con asma, che ha rilevato che la velocità della prima riacutizzazione è stata ridotta nei soggetti che hanno dimostrato un aumento della vitamina D3 circolante in seguito alla supplementazione [122]. I dati relativi al ruolo della vitamina D nell'insorgenza della BPCO sono limitati, sebbene diversi studi trasversali abbiano riportato un'associazione tra bassi livelli di vitamina D, o carenza, con incidenza di BPCO [123]. Anche i livelli di vitamina D nel sangue sono stati correlati con la funzione polmonare nei pazienti con BPCO [124,125]. Dati sperimentali suggeriscono che la vitamina D può essere importante nella BPCO per il suo effetto sulla normale crescita e sviluppo polmonare, sebbene i dati umani a supporto di ciò non siano disponibili. È possibile che l'esordio della BPCO possa anche essere influenzato dalle risposte cellulari all'esposizione al fumo di sigaretta che inibisce gli effetti immunomodulatori protettivi della vitamina D [126]. C'è una ricerca che suggerisce un legame genetico tra la patogenesi della vitamina D e della BPCO. In uno studio osservazionale, i polimorfismi a singolo nucleotide nella proteina legante la vitamina D (VDBP) hanno predetto i livelli di vitamina D nei pazienti con BPCO e sono risultati essere un fattore di rischio per BPCO [123]. Il VDBP è anche coinvolto nell'attivazione dei macrofagi poiché alti livelli di VDBP delle vie aeree sono correlati all'aumentata attivazione dei macrofagi, inoltre sono stati trovati alti livelli di VDBP sierico correlati alla funzione polmonare inferiore [127]. La progressione della BPCO può anche essere influenzata dallo stato di vitamina D attraverso l'assenza del recettore della vitamina D e la degradazione del parenchima [128]. Le esacerbazioni della BPCO sono generalmente causate da infezioni polmonari virali o batteriche e, sebbene la vitamina D abbia un ruolo positivo nel ridurre l'infezione, non ci sono prove a sostegno del fatto che la vitamina D sia associata a esacerbazioni migliorative nei pazienti con BPCO [129]. Gli effetti extra-scheletrici della vitamina D sono ben documentati sia nell'asma che nella BPCO e il deficit è associato a esiti respiratori e immunitari negativi.
3.6. Minerali: Salute respiratorie
Alcuni minerali sono stati trovati anche come protettivi in condizioni respiratorie. Nei bambini, l'assunzione aumentata di magnesio, calcio e potassio è inversamente correlata alla prevalenza di asma [7]. Mentre diversi studi osservazionali e sperimentali sono stati condotti con risultati contrastanti [130], uno studio controllato randomizzato ha concluso che una dieta a basso contenuto di sodio non aveva alcun beneficio terapeutico per la reattività bronchiale negli adulti con asma [131]. Il magnesio alimentare può avere benefici effetti broncodilatatori nell'asma [132]. Un basso apporto dietetico di magnesio è stato associato ad effetti negativi sulla muscolatura liscia bronchiale nell'asma grave [133] e con la funzione polmonare inferiore nei bambini [134]. Tuttavia è necessaria un'ulteriore prova di effetti terapeutici positivi prima che la sua importanza nell'asma e le raccomandazioni possano essere determinate [135]. L'assunzione dietetica di selenio ha dimostrato di essere inferiore negli asmatici rispetto ai non asmatici [136] e i livelli di selenio plasmatico materno sono stati segnalati come inversamente associati al rischio di asma nei bambini [137]. Tuttavia gli studi caso-controllo nei bambini non hanno trovato una relazione con i livelli di selenio o l'assunzione con risultati correlati all'asma [18,138]. Inoltre, i risultati di un ampio RCT ben progettato negli adulti con asma non hanno mostrato alcun beneficio positivo nella supplementazione di selenio [139]. La ricerca di minerali nel sangue del cordone ombelicale implica l'importanza di un'adeguata assunzione durante la gravidanza, poiché i livelli di selenio del cordone ombelicale erano negativamente associati al respiro sibilante persistente ei livelli di ferro erano associati negativamente al respiro sibilante nei bambini [140]. Gli studi sull'assunzione di minerali e associazioni con la BPCO sono scarsi. Un piccolo studio in Svezia ha rilevato che nei soggetti più anziani con BPCO grave, l'assunzione di acido folico e selenio erano inferiori ai livelli raccomandati e, sebbene l'assunzione di calcio fosse adeguata, i livelli sierici di calcio erano bassi, probabilmente correlati al loro stato di vitamina D dato che l'assunzione era inferiore di quanto raccomandato [141]. L'assunzione di minerali può essere importante nelle malattie respiratorie, tuttavia le prove per l'integrazione sono deboli. È probabile che un'adeguata assunzione di questi nutrienti in un approccio dietetico completo sia sufficiente.
4. Obesità, adipochine e malattie respiratorie
La sovranutrizione e la conseguente obesità sono chiaramente collegate all'asma, sebbene i meccanismi coinvolti siano ancora oggetto di indagine. La revisione di Periyalil et al. [142] descrive come i cambiamenti immunologici derivati dall'immunometabolismo del tessuto adiposo che causano effetti metabolici [143] contribuiscono al legame tra asma e obesità. Nello stato obeso l'assunzione alimentare di lipidi porta ad un aumento degli acidi grassi liberi circolanti [144], che attivano le risposte immunitarie, come l'attivazione di TLR4, portando ad un aumento dell'infiammazione, sia a livello sistemico che nelle vie aeree [20]. Il tessuto adiposo secerne anche adipochine e soggetti asmatici hanno concentrazioni più elevate di leptina circolante rispetto ai controlli sani [14], che sono ulteriormente aumentate nelle femmine, sebbene la leptina sia associata al BMI sia nei maschi che nelle femmine [145]. I recettori della leptina sono presenti nelle cellule epiteliali bronchiali e alveolari ed è stato dimostrato che la leptina induce l'attivazione dei macrofagi alveolari [146] e ha effetti indiretti sui neutrofili [147]. Anche la leptina promuove la proliferazione Th1 inducendo una maggiore attivazione dei neutrofili da parte del TNF-? [148]. In vitro, la leptina attiva anche i macrofagi alveolari prelevati da asmatici obesi, che inducono l'infiammazione delle vie aeree attraverso la produzione di citochine pro-infiammatorie [149]. Tuttavia, un ruolo causale della leptina nella relazione con l'asma obeso deve ancora essere stabilito. L'adiponectina, un'adipochina antinfiammatoria, ha effetti benefici nei modelli animali di asma [150], tuttavia, associazioni positive negli studi sull'uomo sono state osservate solo nelle donne [151]. Nell'obesità, l'infiltrazione di macrofagi e mastociti nel tessuto adiposo è sovraregolata [142]. I neutrofili sembrano anche dominare l'infiammazione delle vie aeree nel fenotipo dell'asma obeso [152], in particolare nelle donne [153], il che potrebbe spiegare perché i corticosteroidi inalatori sono meno efficaci nel raggiungere il controllo nell'asma obeso [154]. Sebbene i meccanismi debbano ancora essere compresi, una recente revisione riporta che l'obesità in gravidanza è associata a maggiori probabilità di asma nei bambini, con un aumento del rischio all'aumentare dell'IMC materno [155].
La BPCO è caratterizzata non solo da deficit polmonari ma anche da infiammazione sistemica cronica e comorbilità che possono svilupparsi in risposta alla disregolazione metabolica che si verifica con il tessuto adiposo in eccesso [156]. Una recente meta-analisi dei livelli di leptina nella BPCO ha riportato una correlazione con l'indice di massa corporea (BMI) e la percentuale di massa grassa nella BPCO stabile, sebbene i livelli assoluti non fossero diversi dai controlli sani [157]. Durante l'esacerbazione, i livelli di leptina sono aumentati ed erano positivamente associati al TNF-? [157]. Bianco et al. [158] descrive il ruolo dell'adiponectina e il suo effetto sull'infiammazione nella BPCO. L'adiponectina ha effetti antinfiammatori ed è presente in alte concentrazioni nel siero di soggetti sani [159]. L'adiponectina esiste in diverse isoforme, che hanno diversi effetti biologici [160] e interagiscono con due recettori presenti nei polmoni (AdipoR1 e AdipoR2) che hanno effetti opposti sull'infiammazione [161]. I polimorfismi a singolo nucleotide nel gene che codifica per l'adiponectina sono associati a malattie cardiovascolari, obesità e sindrome metabolica [162]. Il ruolo dell'adiponectina nella BPCO, tuttavia, non è ben compreso. Nella BPCO, l'adiponectina sierica è aumentata e si riferisce direttamente alla gravità della malattia e al declino della funzione polmonare [163]. C'è un'alterazione nell'oligomerizzazione dell'adiponectina nella BPCO con conseguente aumento delle concentrazioni dell'isoforma antinfiammatoria ad alto peso molecolare [164] e anche l'espressione dei recettori dell'adiponectina nel polmone è alterata rispetto ai soggetti sani [165]. Modelli animali hanno mostrato effetti antinfiammatori dell'adiponectina nel polmone attraverso l'aumento dell'espressione di TNF-? nei macrofagi alveolari nei topi carenti di adiponectina [166]. Ulteriori studi meccanicistici hanno anche dimostrato il potenziale antinfiammatorio dell'adiponectina riducendo gli effetti di TNF- ?, IL-1? e NF-? B e la crescente espressione di IL-10 attraverso l'interazione con AdipoR1 [161]. Tuttavia, in determinate condizioni in linee cellulari e modelli animali, l'adiponectina ha dimostrato di avere effetti pro-infiammatori [167,168]. Poiché sono stati osservati effetti sia dannosi che protettivi, la complessa modulazione delle isoforme e dei recettori dell'adiponectina nella BPCO richiede un'ulteriore esplorazione. L'obesità, la conseguente infiammazione sistemica e le alterazioni delle adipochine hanno effetti negativi significativi sia nell'asma che nella BPCO. Mentre il lavoro che esamina i meccanismi di effetto è ampio, le prove per gli interventi per migliorare il decorso della malattia sono limitate agli interventi di perdita di peso nell'asma in questa fase.
5. Malnutrizione e malattie respiratorie
Sebbene il sottopeso non sia stato ben studiato nell'asma, uno studio osservazionale in Giappone ha riportato che i soggetti con asma sottopeso presentavano un controllo dell'asma più scadente rispetto alle controparti di peso normale [169]. Mentre è ampiamente riconosciuto che la malnutrizione nelle donne in gravidanza ha effetti avversi sullo sviluppo polmonare del feto [170], una recente revisione ha riportato che la progenie delle madri che erano sottopeso non aveva un aumentato rischio di asma. Tra le malattie polmonari ostruttive, la malnutrizione è più comunemente riconosciuta come una caratteristica della BPCO. Itoh et al. [171] presentano una rassegna sulla denutrizione nella BPCO e le prove per la terapia nutrizionale nella gestione della malattia. La perdita di peso, il basso peso corporeo e la perdita di massa muscolare sono comuni nei pazienti con BPCO con malattia avanzata e sono associati a un ridotto tempo di sopravvivenza e ad un aumentato rischio di esacerbazione [172]. Le cause della sottonutrizione nella BPCO sono multifattoriali e includono una riduzione dell'apporto energetico a causa della diminuzione dell'appetito, della depressione, dell'attività fisica più bassa e della dispnea durante il consumo [173]. Inoltre, il dispendio energetico a riposo è aumentato nella BPCO, probabilmente a causa delle maggiori richieste di energia derivanti da un aumento del lavoro respiratorio [174]. Inoltre, l'infiammazione sistemica che è un segno distintivo della BPCO, può influenzare l'assunzione e la spesa di energia [175]. Il fumo di sigaretta può anche avere effetti deleteri sulla composizione corporea oltre agli effetti sistemici della BPCO. Il fumo provoca atrofia delle fibre muscolari e diminuisce la capacità ossidativa dei muscoli mostrata nelle coorti di fumatori non-COPD [176,177] e in modelli animali di esposizione al fumo cronica [178,179]. I meccanismi alla base della perdita muscolare nella BPCO sono complessi e sfaccettati [180]. L'aumento del degrado proteico si verifica in tutto il corpo, sebbene sia migliorato nel diaframma [181]. Le vie di sintesi proteica sono alterate, infatti il fattore di crescita insulino-1 (IGF-1) che è essenziale per la sintesi muscolare è diminuito nei pazienti con BPCO cachettico [182] ed è inferiore nei pazienti con BPCO durante l'esacerbazione acuta, rispetto ai controlli sani [183] . L'aumento dello stress ossidativo, dovuto all'aumento della produzione di ROS mitocondriale, si verifica sia a livello sistemico che nel tessuto muscolare in pazienti con BPCO cachettica ed è negativamente associato a massa magra (FFM) e forza muscolare nei pazienti con BPCO [184]. Inoltre la miostatina induce atrofia muscolare inibendo la proliferazione di mioblasti e l'espressione di mRNA di myostain è aumentata nei pazienti con COPC cachettici ed è correlata alla massa muscolare [185]. Mediatori infiammatori sistemici come TNF-? e NF-? B sono anche implicati nell'atrofia muscolare della BPCO [186,187]. È stato dimostrato che la terapia di integrazione nutrizionale nei pazienti con BPCO sottonutriti induce aumento di peso, aumento della massa magra, aumento della forza di presa e tolleranza allo sforzo, nonché miglioramento della qualità della vita [188]. Ulteriori studi sottolineano l'importanza non solo del contenuto di alta energia, ma anche della composizione macronutriente del supplemento nutrizionale e dell'inclusione di esercizi di riabilitazione respiratoria a bassa intensità [189,190]. Altri nutrienti alimentari sono stati studiati per i benefici nella BPCO. La creatinina, presente nella carne e nel pesce, non ha avuto effetti additivi sulla riabilitazione, mentre il sulforafano, presente nei broccoli e nel wasabi, e la curcumina, il pigmento della curcuma, possono avere proprietà antiossidanti benefiche [191-193]. La supplementazione di amminoacidi a catena ramificata nella BPCO è associata a risultati positivi tra cui l'aumento della sintesi proteica dell'intero corpo, del peso corporeo, della massa magra e dei livelli di ossigeno nel sangue arterioso [194,195]. La denutrizione non è un problema significativo nell'asma, sebbene sia una delle principali caratteristiche debilitanti della BPCO.
6. Conclusioni: salute respiratoria
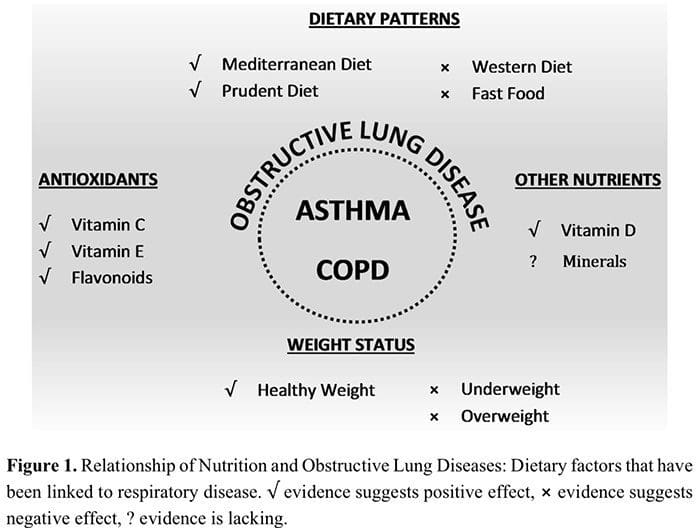
L'apporto alimentare sembra essere importante sia nello sviluppo che nella gestione delle malattie respiratorie, dimostrato attraverso studi epidemiologici e trasversali e supportato da studi meccanicistici su modelli animali. Sebbene siano necessarie ulteriori prove dagli studi di intervento sugli esseri umani, esiste un chiaro collegamento per alcuni nutrienti e modelli dietetici. I modelli dietetici associati ai benefici nelle malattie respiratorie includono un'elevata assunzione di frutta e verdura, dieta in stile mediterraneo, assunzione di pesce e omega-3, mentre l'assunzione di fast food e schemi dietetici occidentalizzati hanno associazioni avverse. La figura 1 mostra una rappresentazione schematica delle relazioni tra nutrizione e malattie polmonari ostruttive.
Respiratory Health
Sebbene gli antiossidanti siano associati a effetti positivi sull'infiammazione, sugli esiti clinici e sulla prevenzione delle malattie respiratorie, gli studi di intervento sui singoli antiossidanti non indicano una diffusa adozione di integratori [196]. Le differenze nei risultati di studi individuali, inclusi alimenti integrali come frutta e verdura e pesce, potrebbero essere influenzate dal profilo nutrizionale a causa della regione in cui è stato coltivato o prodotto. Nel considerare studi che utilizzano singoli nutrienti è anche importante riconoscere che i nutrienti nella dieta sono consumati come alimenti integrali che contengono altri micronutrienti, fibre e composti con potenziale antinfiammatorio noto e sconosciuto. Inoltre, le indagini sui singoli nutrienti dovrebbero idealmente controllare altri antiossidanti e fonti alimentari di nutrienti pro-infiammatori. Sebbene questa limitazione sia comune, è una sfida significativa controllare l'assunzione alimentare di altri nutrienti negli studi clinici. Un approccio con alimenti integrali all'integrazione di nutrienti, ad esempio, aumentando l'assunzione di frutta e verdura, ha il vantaggio di aumentare l'assunzione di più nutrienti, tra cui vitamina C, vitamina E, carotenoidi e flavonoidi e mostra più promesse nelle malattie respiratorie in termini di riduzione del rischio di BPCO [3] e incidenza di esacerbazioni asmatiche [25].
Le prove per i meccanismi della vitamina D nello sviluppo del polmone e nella funzione immunitaria devono ancora essere pienamente stabilite. Sembra che la vitamina D sia importante nelle malattie respiratorie e nelle infezioni, tuttavia il ruolo temporale della carenza di vitamina D nell'esordio della malattia, la patogenesi e le riacutizzazioni e se la supplementazione è indicata deve ancora essere chiarita.
La sovra-nutrizione nelle malattie respiratorie è chiaramente associata ad effetti avversi, evidenziati dagli effetti nocivi indotti dall'immunometabolismo. Un'ulteriore comprensione della relazione tra i mediatori dell'immunometabolismo e le malattie respiratorie e i loro meccanismi può fornire opzioni terapeutiche. La sottonutrizione rappresenta ancora un rischio in alcune condizioni respiratorie. È indicata un'adeguata integrazione nutrizionale nella BPCO avanzata e diversi nutrienti sembrano essere utili nello sviluppo e nella riacutizzazione della BPCO.
Il campo della nutrizione e delle malattie respiratorie continua a svilupparsi ed espandersi, anche se è necessario un ulteriore lavoro sotto forma di studi di manipolazione dietetica controllata randomizzata utilizzando cibi integrali per consentire la fornitura di raccomandazioni basate sull'evidenza per la gestione delle condizioni respiratorie.
Bronwyn S. Berthon e Lisa G. Wood *
Centro per asma e malattie respiratorie, livello 2, Hunter Medical Research Institute,
Università di Newcastle, Lot 1 Kookaburra Circuit, New Lambton Heights, NSW 2305, Australia;
E-mail: bronwyn.berthon@newcastle.edu.au
* Autore a cui la corrispondenza deve essere indirizzata; E-mail: lisa.wood@newcastle.edu.au;
Tel.: +61-2-4042-0147; Fax: +61-2-4042-0046.
Contributi degli autori
Bronwyn Berthon e Lisa Wood hanno contribuito al concetto di studio e al design e sono stati entrambi coinvolti nella preparazione e completamento del manoscritto.
Conflitto di interessi
Gli autori non dichiarano conflitti di interesse.
2015 dagli autori; licenziatario MDPI, Basilea, Svizzera. Questo articolo è un articolo ad accesso aperto
distribuito secondo i termini e le condizioni della licenza Creative Commons Attribution
(creativecommons.org/licenses/by/4.0/).
vuoto
Riferimenti:
1. Nurmatov, U .; Devereux, G .; Sheikh, A. Nutrienti e alimenti per la prevenzione primaria dell'asma
e allergia: revisione sistematica e meta-analisi. J. Allergy Clin. Immunol. 2011, 127,
724 733.e30.
2. Varraso, R .; Fung, TT; Barr, RG; Hu, FB; Willett, W .; Camargo, CAJ Studio prospettico di
modelli dietetici e malattia polmonare ostruttiva cronica tra le donne statunitensi. Am. J. Clin. Nutr.
2007, 86, 488-495.
3. Shaheen, SO; Jameson, KA; Syddall, HE; Aihie Sayer, A .; Dennison, EM; Cooper, C .;
Robinson, SM; Hertfordshire Cohort Study Group. La relazione tra schemi alimentari e adulti
funzione polmonare e BPCO. Euro. Respir. J. 2010, 36, 277-284.
4. Scott, HA; Jensen, ME; Legno, interventi dietetici LG nell'asma. Curr. Pharm. Des. 2014,
20, 1003 1010.
5. Iniziativa globale per l'asma (GINA). Strategia globale per la prevenzione e la gestione dell'asma
2012 (aggiornamento). Disponibile online: www.ginasthma.org (accessibile su 30 luglio 2013).
6. Iniziativa globale per la malattia polmonare ostruttiva cronica (GOLD). Strategia globale per il
Diagnosi, gestione e prevenzione della BPCO. Disponibile online: www.goldcopd.org/
(accessibile su 3 di dicembre 2014).
7. Saadeh, D .; Salameh, P .; Baldi, I .; Raherison, C. Dieta e malattie allergiche tra la popolazione anziana
Da 0 a 18 anni: mito o realtà? Nutrienti 2013, 5, 3399 3423.
8. Willett, WC; Sacchi, F .; Trichopoulou, A .; Drescher, G .; Ferro-Luzzi, A .; Helsing, E .:;
Trichopoulos, D. Piramide della dieta mediterranea: un modello culturale per un'alimentazione sana. Am. J. Clin.
Nutr. 1995, 61, 1402S 1406S.
9. Arvaniti, F .; Priftis, KN; Papadimitriou, A .; Papadopoulos, M .; Roma, E .; Kapsokefalou, M .;
Anthracopoulos, MB; Panagiotakos, DB Aderenza al tipo di dieta mediterranea è associata
con minore prevalenza di sintomi asmatici, tra i bambini di 10-12 anni: La PANACEA
studia. Pediatr. Allergy Immunol. 2011, 22, 283-289.
10. Chatzi, L .; Kogevinas, M. La dieta mediterranea prenatale e infantile e lo sviluppo di
asma e allergie nei bambini. Public Health Nutr. 2009, 12, 1629 1634.
11. De Batlle, J .; Garcia-Aymerich, J .; Barraza-Villarreal, A .; Ant , JM; Romieu, I. Mediterraneo
la dieta è associata a ridotta asma e rinite nei bambini messicani. Allergia 2008, 63,
1310 1316.
12. Chatzi, L .; Torrent, M .; Romieu, I .; Garcia-Esteban, R .; Ferrer, C .; Vioque, J .; Kogevinas, M .;
Sunyer, J. La dieta mediterranea in gravidanza è protettiva per il respiro sibilante e l'atopia durante l'infanzia. Torace
2008, 63, 507-513.
13. Barros, R .; Moreira, A .; Fonseca, J .; de Oliveira, JF; Delgado, L .; Castel-Branco, MG; Haahtela,
T .; Lopes, C .; Moreira, P. Aderenza alla dieta mediterranea e assunzione di frutta fresca sono associati
con un migliore controllo dell'asma. Allergy 2008, 63, 917-923.
14. Wood, LG; Gibson, PG I fattori alimentari portano all'innata attivazione immunitaria nell'asma. Pharmacol.
Ther. 2009, 123, 37.
15. Carey, OJ; Cookson, JB; Britton, J .; Tattersfield, AE L'effetto dello stile di vita sul respiro sibilante, l'atopia,
e iperreattività bronchiale nei bambini asiatici e bianchi. Am. J. Respir. Crit. Cura Med. 1996, 154,
537 540.
16. Huang, SL; Lin, KC; Pan, WH Fattori dietetici associati a asma e diagnosi diagnosticata dal medico
rinite allergica negli adolescenti: analisi della prima indagine sulla nutrizione e la salute a Taiwan. Clin.
Exp. Allergy 2001, 31, 259-264.
17. Wickens, K .; Barry, D .; Friezema, A .; Rhodius, R .; Osso, N .; Purdie, G .; Crane, J. Fast food
Sono un fattore di rischio per l'asma? Allergy 2005, 60, 1537-1541.
18. Hijazi, N .; Abalkhail, B .; Seaton, A. Dieta e asma infantile in una società in transizione: uno studio
in Arabia Saudita urbana e rurale. Torace 2000, 55, 775-779.
19. Varraso, R .; Kauffmann, F .; Leynaert, B .; Le Moual, N .; Boutron-Ruault, MC; Clavel-Chapelon,
F .; Romieu, I. Modelli dietetici e asma nello studio E3N. Euro. Respir. J. 2009, 33, 33.
20. Wood, LG; Garg, ML; Gibson, PG Una sfida ad alto contenuto di grassi aumenta l'infiammazione delle vie aeree e
altera il recupero dei broncodilatatori nell'asma. J. Allergy Clin. Immunol. 2011, 127, 1133 1140.
21. Netting, MJ; Middleton, PF; Makrides, M. Fa la dieta materna durante la gravidanza e l'allattamento
influenzare i risultati nella prole? Una revisione sistematica degli approcci alimentari. Nutrizione 2014, 30,
1225 1241.
22. Grieger, J .; Wood, L .; Clifton, V. Migliorare l'asma durante la gravidanza con antiossidanti alimentari:
Le prove attuali. Nutrienti 2013, 5, 3212 3234.
23. Butland, BK; Fehily, AM; Elwood, PC Diet, funzione polmonare e funzione polmonare diminuiscono
una coorte di 2512 uomini di mezza età. Torace 2000, 55, 102 108.
24. Carey, IM; Strachan, DP; Cook, DG Effetti dei cambiamenti nel consumo di frutta fresca su
funzione ventilatoria in adulti britannici sani. Am. J. Respir. Crit. Care Med. 1998, 158, 728-733.
25. Wood, LG; Garg, ML; Smart, JM; Scott, HA; Barker, D .; Gibson, PG Manipulating
assunzione di antiossidanti nell'asma: uno studio controllato randomizzato. Am. J. Clin. Nutr. 2012, 96, 534-543.
26. Seyedrezazadeh, E .; Moghaddam, deputato; Ansarin, K .; Vafa, MR; Sharma, S .; Kolahdooz, F. Frutta
e assunzione di verdura e rischio di respiro sibilante e asma: una revisione sistematica e una meta-analisi. Nutr.
Rev.2014, 72, 411 428.
27. Erkkola, M .; Nwaru, BI; Kaila, M .; Kronberg-Kippil , C .; Ilonen, J .; Simell, O .; Veijola, R .;
Knip, M .; Virtanen, SM Rischio di asma e risultati allergici nella progenie in relazione a
consumo alimentare materno durante la gravidanza: uno studio finlandese di coorte di nascita. Pediatr. Allergia
Immunol. 2012, 23, 186.
28. Fitzsimon, N .; Fallon, U .; O Mahony, D .; Loftus, BG; Bury, G .; Murphy, AW; Kelleher, CC;
Gruppo direttivo per lo studio di coorte Lifeways Cross Generation. I modelli dietetici della madre durante
gravidanza e rischio di sintomi di asma nei bambini a 3 anni. Ir. Med. J. 2007, 100, 27.
29. Baldrick, FR; Elborn, JS; Woodside, JV; Treacy, K .; Bradley, JM; Patterson, CC;
Schock, BC; Ennis, M .; Young, IS; McKinley, MC Effetto del consumo di frutta e verdura
stress ossidativo e infiammazione nella BPCO: uno studio controllato randomizzato. Euro. Respir. J. 2012, 39,
1377 1384.
30. Keranis, E .; Makris, D .; Rodopoulou, P .; Martinou, H .; Papamakarios, G .; Daniil, Z .; Zintzaras, E .;
Gourgoulianis, KI Impatto dello spostamento della dieta verso cibi ad alto contenuto di antiossidanti nella BPCO: A randomized
prova. Euro. Respir. J. 2010, 36, 774-780.
31. Thies, F .; Miglia, EA; Nebe-von-Caron, G .; Powell, JR; Hurst, TL; Newsholme, EA;
Calder, PC Influenza di integratori alimentari con grassi polinsaturi n-3 o n-6 a catena lunga
acidi sulle popolazioni e funzioni cellulari infiammatorie del sangue e sull'adesione al plasma solubile
molecole in adulti sani. Lipidi 2001, 36, 1183-1193.
32. Kelley, DS; Taylor, PC; Nelson, GJ; Schmidt, PC; Ferretti, A .; Erickson, KL; Yu, R .;
Chandra, RK; Mackey, BE L'ingestione di acido docosaesaenoico inibisce l'attività delle cellule killer naturali
e la produzione di mediatori infiammatori in giovani uomini sani. Lipidi 1999, 34, 317-324.
33. Lo, CJ; Chiu, KC; Fu, M .; Chu, A .; Helton, S. olio di pesce modula macrofagi P44 / P42 mitogenactivated
attività della proteina chinasi indotta dal lipopolisaccaride. J. Parenter. Accedere. Nutr. 2000, 24,
159 163.
34. Calder, PC n-3 Acidi grassi polinsaturi, infiammazione e malattie infiammatorie. Am. J. Clin.
Nutr. 2006, 83, 1505S 1519S.
35. Peat, JK; Salome, CM; Woolcock, AJ Fattori associati all'iperresponsività bronchiale
negli adulti e nei bambini australiani. Euro. Respir. J. 1992, 5, 921-929.
36. Tabak, C .; Wijga, AH; de Meer, G .; Janssen, NA; Brunekreef, B .; Smit, dieta HA e asma
nei bambini delle scuole olandesi (ISAAC-2). Torace 2006, 61, 1048-1053.
37. Takemura, Y .; Sakurai, Y .; Honjo, S .; Tokimatsu, A .; Tokimatsu, A .; Gibo, M .; Hara, T .; Kusakari,
UN.; Kugai, N. La relazione tra l'assunzione di pesce e la prevalenza di asma: il Tokorozawa
asma infantile e studio della pollinosi. Prec. Med. 2002, 34, 221-225.
38. De Luis, DA; Armentia, A .; Aller, R .; Asensio, A .; Sedano, E .; Izaola, O .; Cuellar, L. Dietary
assunzione in pazienti con asma: uno studio caso-controllo. Nutrition 2005, 21, 320-324.
39. Laerum, BN; Wentzel-Larsen, T .; Gulsvik, A .; Omenaas, E .; Gislason, T .; Janson, C .; Svanes, C.
Relazione tra assunzione di pesce e olio di merluzzo con l'asma degli adulti. Clin. Exp. Allergy 2007, 37, 1616-1623.
40. McKeever, TM; Lewis, SA; Cassano, PA; Ocke, M .; Burney, P .; Britton, J .; Smit, HA
La relazione tra assunzione alimentare di singoli acidi grassi, FEV1 e malattie respiratorie in olandese
adulti. Torace 2008, 63, 208-214.
41. Salam, MT; Li, YF; Langholz, B .; Gilliland, FD Consumo materno di pesce durante la gravidanza
e rischio di asma della prima infanzia. J. Asma 2005, 42, 513-518.
42. Klemens, CM; Berman, DR; Mozurkewich, EL L'effetto dell'acido grasso omega-3 perinatale
integrazione su marcatori infiammatori e malattie allergiche: una revisione sistematica. BJOG 2011,
118, 916 925.
43. Thien, FCK; Woods, R .; De Luca, S .; Abramson, MJ acidi grassi marini alimentari (olio di pesce) per
asma negli adulti e nei bambini (Cochrane Review). Nella Biblioteca Cochrane; John Wiley & Sons,
Ltd .: Chichester, Regno Unito, 2002 (aggiornato 2010).
44. Shahar, E .; Boland, LL; Folsom, AR; Tockman, MS; McGovern, PG; Eckfeldt, JH
Acido docosaesaenoico e malattia polmonare ostruttiva cronica legata al fumo. Am. J. Respir.
Crit. Care Med. 1999, 159, 1780-1785.
45. De Batlle, J .; Sauleda, J .; Balcells, E .; G mez, FP; Méndez, M .; Rodriguez, E .; Barreiro, E .;
Ferrer, JJ; Romieu, I .; Gea, J .; et al. Associazione tra? 3 e? 6 assunzioni di acidi grassi e siero
marcatori infiammatori nella BPCO. J. Nutr. Biochimica. 2012, 23, 817 821.
46. Broekhuizen, R .; Wouters, EF; Creutzberg, CE; Weling-Scheepers, CA; Schols, AM
Gli acidi grassi polinsaturi migliorano la capacità di esercizio nella malattia polmonare ostruttiva cronica.
Torace 2005, 60, 376 382.
47. Fulton, AS; Hill, AM; Williams, MT; Howe, PR; Frith, PA; Wood, LG; Garg, ML;
Coates, AM Fattibilità dell'integrazione di acidi grassi omega-3 come terapia aggiuntiva per le persone
con malattia polmonare ostruttiva cronica: protocollo di studio per uno studio controllato randomizzato.
Trials 2013, 14, 107.
48. Texas A&M University, USA. Modulazione dell'acido eicosapentaenoico e delle proteine per indurre l'anabolismo
nella broncopneumopatia cronica ostruttiva (BPCO): Obiettivo 2 Identificatore NLM: NCT01624792.
Disponibile online: Clinicaltrials.gov/ct2/show/NCT01624792 (visitato il 29 settembre 2014).
49. Istituto nazionale di scienze della salute ambientale; Columbia University, Stati Uniti. Il cronico
Prova pilota di olio di pesce della malattia polmonare ostruttiva (COD-Fish). Disponibile online:
Clinicaltrials.gov/show/NCT00835289 (visitato il 29 settembre 2014).
50. Wood, LG; Gibson, PG; Garg, ML Biomarcatori di perossidazione lipidica, infiammazione delle vie aeree e
asma. Euro. Respir. J. 2003, 21, 177.
51. Kelly, FJ Vitamine e malattie respiratorie: micronutrienti antiossidanti nella salute polmonare e
malattia. Proc. Nutr. Soc. 2005, 64, 510-526.
52. Rahman, I. Stress ossidativo, rimodellamento della cromatina e trascrizione genica nell'infiammazione e
malattie polmonari croniche. J. Biochem. Mol. Biol. 2003, 36, 95-109.
53. Ochs-Balcom, HM; Grant, BJ; Muti, P .; Sempos, CT; Freudenheim, JL; Browne, RW;
McCann, SE; Trevisan, M .; Cassano, PA; Iacoviello, L .; et al. Antiossidanti, stress ossidativo,
e funzione polmonare in individui con diagnosi di asma o BPCO. Euro. J. Clin. Nutr. 2006, 60,
991 999.
54. Wood, LG; Garg, ML; Powell, H .; Gibson, PG I trattamenti ricchi di licopene modificano
infiammazione delle vie aeree nonosinofiliche nell'asma: prova del concetto. Radic gratuito. Res. 2008, 42,
94 102.
55. Clifton, VL; Vanderlelie, J .; Perkins, AV Aumento dell'attività enzimatica antiossidante e biologica
ossidazione nella placenta di gravidanze complicate da asma materna. Placenta 2005, 26, 773-779.
56. McLernon, PC; Wood, LG; Murphy, VE; Hodyl, NA; Clifton, VL antiossidante circolante
profilo di donne in gravidanza con asma. Clin. Nutr. 2012, 31, 99.
57. Miyake, Y .; Sasaki, S .; Tanaka, K .; Hirota, Y. Latticini, calcio e vitamina D in
gravidanza e respiro sibilante ed eczema nei neonati. Euro. Respir. J. 2010, 35, 1228-1234.
58. Kumar, R. Fattori prenatali e sviluppo dell'asma. Curr. Opin. Pediatr. 2008, 20,
682 687.
59. Bowie, AG; O Neill, LA La vitamina C inibisce l'attivazione di NF-kappa B da parte del TNF tramite l'attivazione
della proteina chinasi attivata da mitogeno p38. J. Immunol. 2000, 165, 7180 7188.
60. Jeong, Y.-J .; Kim, J.-H .; Kang, JS; Lee, WJ; Hwang, Y. Polmone attenuato con vitamina C a dose magna
infiammazione nel modello di asma del topo. Anat. Cell Biol. 2010, 43, 294-302.
61. Chang, H.-H .; Chen, C.-S .; Lin, J.-Y. Supplemento di vitamina C ad alte dosi Aumenta il
Rapporto di secrezione delle citochine Th1 / Th2, ma diminuisce l'infiltrazione eosinofila in Bronchoalveolar
Liquido di lavaggio di topi stimolati e ovalbumuminosi. J. Agric. Chimica alimentare. 2009, 57,
10471 10476.
62. Forastiere, F .; Pistelli, R .; Sestini, P .; Fortes, C .; Renzoni, E .; Rusconi, F .; Dell Orco, V .; Ciccone,
G .; Bisanti, L. Il gruppo collaborativo SIDRIA, I. Consumo di frutta fresca ricca di vitamina C
e sintomi di respiro sibilante nei bambini. Torace 2000, 55, 283-288.
63. Emmanouil, E .; Manios, Y .; Grammatikaki, E .; Kondaki, K .; Oikonomou, E .; Papadopoulos, N .;
Vassilopoulou, E. Associazione dell'assunzione di sostanze nutritive e respiro sibilante o asmatico in una scuola materna greca
popolazione. Pediatr. Allergy Immunol. 2010, 21, 90.
64. Cook, DG; Carey, IM; Whincup, PH; Papacosta, O .; Chirico, S .; Bruckdorfer, KR; Walker, M.
Effetto del consumo di frutta fresca sulla funzione polmonare e respiro sibilante nei bambini. Torace 1997, 52,
628 633.
65. Schwartz, J .; Weiss, ST Rapporto tra l'assunzione di vitamina C e la funzione polmonare
nel primo sondaggio nazionale sulla salute e la nutrizione (NHANES I). Am. J. Clin. Nutr.
1994, 59, 110-114.
66. Shaheen, SO; Sterne, JA; Thompson, RL; Songhurst, CE; Margetts, BM; Burney, PG
Antiossidanti dietetici e asma negli adulti: studio caso-controllo basato sulla popolazione. Am. J. Respir. Crit.
Care Med. 2001, 164, 1823-1828.
67. Koike, K .; Ishigami, A .; Sato, Y .; Hirai, T .; Yuan, Y .; Kobayashi, E .; Tobino, K .; Sato, T .; Sekiya,
M .; Takahashi, K .; et al. La vitamina C previene il fumo di sigaretta Enfisema polmonare indotto in
Topi e fornisce il ripristino polmonare. Am. J. Respir. Cell Mol. Biol. 2013, 50, 347 357.
68. Lin, YC; Wu, TC; Chen, PY; Hsieh, LY; Yeh, SL Confronto tra i livelli di plasma e di assunzione
di sostanze nutritive antiossidanti in pazienti con malattia polmonare ostruttiva cronica e persone sane
a Taiwan: uno studio caso-controllo. Asia Pac. J. Clin. Nutr. 2010, 19, 393 401.
69. Sargeant, LA; Jaeckel, A .; Wareham, NJ Interazione di vitamina C con la relazione tra
malattia da fumo e ostruzione delle vie aeree in EPIC Norfolk. Indagine prospettica europea in
Cancro e nutrizione. Euro. Respir. J. 2000, 16, 397.
70. Brigelius-Flohe, R .; Traber, MG Vitamin E: funzione e metabolismo. FASEB J. 1999, 13,
1145 1155.
71. Huang, J .; Può, JM acido ascorbico risparmia? -Tocoferolo e previene la perossidazione lipidica in coltura
Cellule epatiche H4IIE. Mol. Cellula. Biochimica. 2003, 247, 171.
72. Abdala-Valencia, H .; Berdnikovs, S .; Cook-Mills, J. Vitamina E isoforme come modulatori del polmone
infiammazione. Nutrients 2013, 5, 4347 4363.
73. Mabalirajan, U .; Aich, J .; Leishangthem, GD; Sharma, SK; Dinda, AK; Ghosh, B. Effetti di
vitamina E sulla disfunzione mitocondriale e caratteristiche di asma in un murino allergico sperimentale
modello. J. Appl. Physiol. 2009, 107, 1285 1292.
74. McCary, CA; Abdala-Valencia, H .; Berdnikovs, S .; Cook-Mills, JM Supplemental e altamente
dosi elevate di tocoferolo regolano in modo differenziale l'infiammazione allergica: reversibilità dell'α-tocoferolo
e gli effetti di? -tocoferolo. J. Immunol. 2011, 186, 3674 3685.
75. Hey.; Franchi, L .; Nunez, G. La proteina chinasi PKR è fondamentale per la produzione di iNOS indotta da LPS
ma superfluo per l'attivazione dell'inflammasoma nei macrofagi. Euro. J. Immunol. 2013, 43, 1147 1152.
76. Fakhrzadeh, L .; Laskin, JD; Laskin, DL Produzione indotta da ozono di ossido nitrico e TNF-?
e le lesioni tissutali dipendono da NF-kappaB p50. Am. J. Physiol. Cellula polmonare. Mol. Physiol. 2004,
287, L279 L285.
77. Hernandez, ML; Wagner, JG; Kala, A .; Mills, K .; Wells, HB; Alexis, NE; Lay, JC; Jiang, Q .;
Zhang, H .; Zhou, H .; et al. La vitamina E,? -Tocoferolo, riduce il reclutamento dei neutrofili delle vie aeree dopo
sfida di endotossina per via inalatoria nei ratti e in volontari sani. Radic gratuito. Biol. Med. 2013, 60,
56 62.
78. Dow, L .; Tracey, M .; Villar, A .; Coggon, D .; Margetts, BM; Campbell, MJ; Holgate, ST fa
l'assunzione dietetica di vitamine C ed E influenza la funzione polmonare nelle persone anziane? Am. J. Respir. Crit.
Care Med. 1996, 154, 1401-1404.
79. Smit, HA; Grievink, L .; Tabak, C. Influenze dietetiche sulla malattia polmonare ostruttiva cronica e
asma: una revisione delle prove epidemiologiche. Proc. Nutr. Soc. 1999, 58, 309-319.
80. Tabak, C .; Smit, HA; Rasanen, L .; Fidanza, F .; Menotti, A .; Nissinen, A .; Feskens, EJ; Heederik,
D .; Kromhout, D. Fattori dietetici e funzione polmonare: uno studio trasversale in mezza età
uomini di tre paesi europei. Torace 1999, 54, 1021-1026.
81. Weiss, ST Diet come fattore di rischio per l'asma. Ciba Found. Symp. 1997, 206, 244-257.
82. Troisi, RJ; Willett, WC; Weiss, ST; Trichopoulos, D .; Rosner, B .; Speizer, FE Una prospettiva
studio della dieta e dell'asma ad esordio nell'età adulta. Am. J. Respir. Crit. Care Med. 1995, 151, 1401-1408.
83. Devereux, G .; Seaton, A. Dieta come fattore di rischio per atopia e asma. J. Allergy Clin. Immonol.
2005, 115, 1109-1117.
84. Tug, T .; Karatas, F .; Terzi, SM Vitamine antiossidanti (A, C ed E) e livelli di malondialdeide in
esacerbazione acuta e periodi stabili di pazienti con malattia polmonare ostruttiva cronica. Clin.
Investig. Med. 2004, 27, 123 128.
85. Daga, MK; Chhabra, R .; Sharma, B .; Mishra, TK Effetti della supplementazione di vitamina E esogena
sui livelli di ossidanti e antiossidanti nella broncopneumopatia cronica ostruttiva. J. Biosci.
2003, 28, 7-11.
86. Wu, TC; Huang, YC; Hsu, SY; Wang, YC; Yeh, SL Vitamina E e Vitamina C
in pazienti con malattia polmonare ostruttiva cronica. Int. J. Vitam. Nutr. Res. 2007, 77,
272 279.
87. Agler, AH; Kurth, T .; Gaziano, JM; Buring, JE; Cassano, PA vitamina E randomizzata
integrazione e rischio di malattia polmonare cronica nello studio sulla salute delle donne. Torace 2011, 66,
320 325.
88. West, CE; Dunstan, J .; McCarthy, S .; Metcalfe, J .; D Vaz, N .; Meldrum, S .; Oddy, WH;
Tulic, MK; Prescott, SL Associazioni tra assunzione di antiossidanti materni in gravidanza e
esiti allergici infantili. Nutrienti 2012, 4, 1747-1758.
89. Abdala-Valencia, H .; Berdnikovs, S .; Soveg, FW; Cook-Mills, JM? -Tocoferolo Supplementazione
di topi allergici femminili inibisce lo sviluppo di cellule CD11c + CD11b + dendritiche in Utero e
Infiammazione allergica nei neonati. Am. J. Physiol. Cellula polmonare. Mol. Physiol. 2014, 307, L482 L496.
90. Litonjua, AA; Rifas-Shiman, SL; Ly, NP; Tantisira, KG; Rich-Edwards, JW;
Camargo, CA, Jr .; Weiss, ST; Gillman, MW; Oro, DR Presa antiossidante materna in
malattie da gravidanza e respiro sibilante nei bambini a 2 anni di età. Am. J. Clin. Nutr. 2006, 84, 903-911.
91. Miyake, Y .; Sasaki, S .; Tanaka, K .; Hirota, Y. Consumo di verdure, frutta e antiossidanti
durante la gravidanza e respiro sibilante ed eczema nei neonati. Allergia 2010, 65, 758-765.
92. Devereux, G .; Turner, SW; Craig, LC; McNeill, G .; Martindale, S .; Harbor, PJ; Helms, PJ;
Seaton, A. L'assunzione di vitamina E materna durante la gravidanza è associata all'asma in 5-year-old
bambini. Am. J. Respir. Crit. Care Med. 2006, 174, 499-507.
93. Devereux, G .; Barker, RN; Seaton, A. determinanti prenatali delle risposte immunitarie neonatali a
allergeni. Clin. Exp. Allergy 2002, 32, 43-50.
94. Wassall, H .; Devereux, G .; Seaton, A .; Barker, R. Effetti complessi di vitamina E e vitamina C.
integrazione sulle risposte delle cellule mononucleate neonatali in vitro agli allergeni. Nutrienti 2013, 5,
3337 3351.
95. Tanaka, T .; Takahashi, R. flavonoidi e asma. Nutrienti 2013, 5, 2128-2143.
96. Manach, C .; Scalbert, A .; Morand, C .; Remesy, C .; Jimenez, L. Polifenoli: fonti alimentari e
biodisponibilità. Am. J. Clin. Nutr. 2004, 79, 727 747.
97. Hirano, T .; Higa, S .; Arimitsu, J .; Naka, T .; Shima, Y .; Ohshima, S .; Fujimoto, M .; Yamadori, T .;
Kawase, I .; Tanaka, T. Flavonoidi come luteolina, fisetina e apigenina sono inibitori di
interleuchina-4 e produzione di interleuchina-13 da parte di basofili umani attivati. Int. Arco. Allergia
Immunol. 2004, 134, 135.
98. Kawai, M .; Hirano, T .; Higa, S .; Arimitsu, J .; Maruta, M .; Kuwahara, Y .; Ohkawara, T .; Hagihara,
K.; Yamadori, T .; Shima, Y .; et al. Flavonoidi e composti correlati come sostanze antiallergiche.
Allergol. Int. 2007, 56, 113 123.
99. Nair, deputato; Mahajan, S .; Reynolds, JL; Aalinkeel, R .; Nair, H .; Schwartz, SA; Kandaswami, C.
La quercetina flavonoide inibisce il gene proinfiammatorio della citochina (fattore di necrosi tumorale alfa)
espressione in normali cellule mononucleate del sangue periferico tramite modulazione della beta NF-kappa
sistema. Clin. Vaccine Immunol. 2006, 13, 319 328.
100. Nair, MPN; Kandaswami, C .; Mahajan, S .; Chadha, KC; Chawda, R .; Nair, H .; Kumar, N .;
Nair, RE; Schwartz, SA Il flavonoide, la quercetina, regola in modo differenziale Th-1 (IFN?) E Th-2
Espressione genica di citochine (IL4) da parte di cellule mononucleate del sangue periferico normale. Biochim. Biophys.
Acta Mol. Ris. Cella 2002, 1593, 29.
101. Leemans, J .; Cambier, C .; Chandler, T .; Billen, F .; Clercx, C .; Kirschvink, N .; Gustin, P.
Effetti profilattici degli acidi grassi polinsaturi omega-3 e luteolina sulle vie respiratorie
iperreattività e infiammazione nei gatti con asma indotto sperimentalmente. Veterinario. J.
2010, 184, 111-114.
102. Li, RR; Pang, LL; Du, Q .; Shi, Y .; Dai, WJ; Yin, KS Apigenin inibisce l'induzione di allergeni
infiammazione delle vie aeree e alterazioni della risposta immunitaria in un modello murino di asma.
Immunopharmacol. Immunotossico. 2010, 32, 364-370.
103. Wu, MY; Hung, SK; Fu, SL Effetti immunosoppressivi della fisetina in indotta da ovalbumina
asma attraverso l'inibizione dell'attività NF-kB. J. Agric. Food Chem. 2011, 59, 10496 10504.
104. Rogerio, AP; Kanashiro, A .; Fontanari, C .; da Silva, EVG; Lucisano-Valim, YM; Soares, EG;
Faccioli, LH Attività antinfiammatoria della quercetina e isoquercitrina in murino sperimentale
asma allergica. Infiamm. Ris. 2007, 56, 402 408.
105. Garcia, V .; Arti, IC; Sterne, JA; Thompson, RL; Shaheen, SO Assunzione dietetica di flavonoidi
e l'asma negli adulti. Euro. Respir. J. 2005, 26, 449 452.
106. Belcaro, G .; Luzzi, R .; Cesinaro di Rocco, P .; Cesarone, MR; Dugall, M .; Feragalli, B .;
Errichi, BM; Ippolito, E .; Grossi, MG; Hosoi, M .; et al. Miglioramenti di Pycnogenol nell'asma
gestione. Panminerva Med. 2011, 53, 57.
107. Willers, SM; Devereux, G .; Craig, LCA; McNeill, G .; Wijga, AH; Abou El-Magd, W .; Turner,
SW; Helms, PJ; Seaton, A. Consumo materno di cibo durante la gravidanza e l'asma,
sintomi respiratori e atopici nei bambini di 5 anni. Torace 2007, 62, 773-779.
108. Holick, carenza di vitamina D MF. N. Engl. J. Med. 2007, 357, 266-281.
109. Hart, PH; Lucas, RM; Walsh, JP; Zosky, GR; Whitehouse, AJO; Zhu, K .; Allen, KL;
Kusel, MM; Anderson, D .; Mountain, JA Vitamin D nello sviluppo fetale: risultati da
uno studio di coorte di nascita. Pediatria 2014, doi: 10.1542 / peds.2014-1860.
110. Hart, PH; Gorman, S .; Finlay-Jones, JJ Modulazione del sistema immunitario mediante radiazione UV:
Più che solo gli effetti della vitamina D? Nat. Rev. Immunol. 2011, 11, 584.
111. Foong, R .; Zosky, G. Carenza di vitamina D e polmone: modificatore della malattia o dell'iniziatore della malattia?
Nutrienti 2013, 5, 2880-2900.
112. Hiemstra, PS Il ruolo delle? -Defensine epiteliali e delle catelicidine nella difesa dell'ospite del polmone. Exp.
Ris. Polmonare. 2007, 33, 537.
113. Martinesi, M .; Bruni, S .; Stio, M .; Treves, C. 1,25-Dihydroxyvitamin D3 inibisce la necrosi tumorale
fattore -? - espressione della molecola di adesione indotta nelle cellule endoteliali. Cell Biol. Int. 2006, 30,
365 375.
114. Song, Y .; Qi, H .; Wu, C. Effetto di 1,25- (OH) 2D3 (un analogo della vitamina D) su sensibilizzato passivamente
cellule muscolari lisce delle vie aeree umane. Respirology 2007, 12, 486.
115. Zosky, GR; Berry, LJ; Elliot, JG; James, AL; Gorman, S .; Hart, carenza di vitamina D del PH
provoca deficit nella funzione polmonare e altera la struttura polmonare. Am. J. Respir. Crit. Cura Med. 2011, 183,
1336 1343.
116. Pichler, J .; Gerstmayr, M .; Szepfalusi, Z .; Urbanek, R .; Peterlik, M .; Willheim, M. 1?, 25 (OH) 2D3
inibisce non solo Th1 ma anche la differenziazione di Th2 nelle cellule T umane del sangue del cordone ombelicale. Pediatr. Res. 2002,
52, 12 18.
117. Gupta, A .; Sjoukes, A .; Richards, D .; Banya, W .; Hawrylowicz, C .; Bush, A .; Saglani, S.
Relazione tra siero di vitamina D, gravità della malattia e rimodellamento delle vie aeree nei bambini con
asma. Am. J. Respir. Crit. Care Med. 2011, 184, 1342 1349.
118. Brehm, JM; Schuemann, B .; Fuhlbrigge, AL; Hollis, BW; Strunk, RC; Zeiger, RS; Weiss,
ST; Litonjua, AA livelli di vitamina D nel siero e gravi esacerbazioni dell'asma nell'infanzia
Studio del programma di gestione dell'asma. J. Allergy Clin. Immonol. 2010, 126, 52.
119. Zosky, GR; Hart, PH; Whitehouse, AJ; Kusel, MM; Ang, W .; Foong, RE; Chen, L .; Holt, PG;
Sly, PD; Hall, La carenza di vitamina D GL tra le 16 e le 20 settimane di gestazione è associata a disturbi
funzione polmonare e asma a 6 anni di età. Ann. Am. Thorac. Soc. 2014, 11, 571 577.
120. Searing, DA; Zhang, Y .; Murphy, JR; Hauk, PJ; Goleva, E .; Leung, DY Diminuzione del siero
i livelli di vitamina D nei bambini con asma sono associati ad un aumentato uso di corticosteroidi. J. Allergia
Clin. Immonol. 2010, 125, 995-1000.
121. Xystrakis, E .; Kusumakar, S .; Boswell, S .; Peek, E .; Urry, Z .; Richards, DF; Adikibi, T .;
Pridgeon, C .; Dallman, M .; Loke, TK; et al. Inversione dell'induzione difettosa del secreting di IL-10
cellule T regolatorie nei pazienti con asma resistenti ai glucocorticoidi. J. Clin. Investig. 2006, 116,
146 155.
122. Castro, M .; Re, TS; Kunselman, SJ; Cabana, MD; Denlinger, L .; Holguin, F .; Kazani, SD;
Moore, WC; Moy, J .; Sorkness, CA; et al. Effetto della vitamina D3 sui fallimenti del trattamento dell'asma in
adulti con asma sintomatico e bassi livelli di vitamina D: lo studio clinico randomizzato VIDA.
JAMA 2014, 311, 2083-2091.
123. Janssens, W .; Bouillon, R .; Claes, B .; Carremans, C .; Lehouck, A .; Buysschaert, I .; Coolen, J .;
Mathieu, C .; Decramer, M .; Lambrechts, D. carenza di vitamina D è altamente prevalente nella BPCO
e si correla con le varianti del gene che lega la vitamina D. Torace 2010, 65, 215-220.
124. Nero, PN; Scragg, R. Relazione tra siero 25-idrossivitamina D e funzione polmonare
sondaggio. Petto 2005, 128, 3792-3798.
125. Persson, LJ; Aanerud, M .; Hiemstra, PS; Hardie, JA; Bakke, PS; Eagan, TM Chronic
la malattia polmonare ostruttiva è associata a bassi livelli di vitamina D. PLoS One 2012,
7, e38934.
126. Uh, ST; Koo, SM; Kim, YK; Kim, KU; Park, SW; Jang, AS; Kim, DJ; Kim, YH;
Park, CS Inibizione della traslocazione del recettore della vitamina D mediante estratti di sigarette. Tuberc.
Respir. Dis. 2012, 73, 258-265.
127. Legno, AM; Bassford, C .; Webster, D .; Newby, P .; Rajesh, P .; Stockley, RA; Thickett, DR
La proteina che lega la vitamina D contribuisce alla BPCO mediante l'attivazione dei macrofagi alveolari. Torace
2011, 66, 205-210.
128. Sundar, IK; Hwang, JW; Wu, S .; Sun, J .; Rahman, I. La cancellazione del recettore della vitamina D porta a
enfisema prematuro / BPCO mediante aumento delle metalloproteinasi della matrice e degli aggregati linfoidi
formazione. Biochimica. Biophys. Ris. Commun. 2011, 406, 127 133.
129. Lehouck, A .; Mathieu, C .; Carremans, C .; Baeke, F .; Verhaegen, J .; Van Eldere, J .; Decallonne,
B .; Bouillon, R .; Decramer, M .; Janssens, W. Alte dosi di vitamina D per ridurre le esacerbazioni in
malattia polmonare ostruttiva cronica: uno studio randomizzato. Ann. Stagista. Med. 2012, 156, 105.
130. Baker, JC; Ayres, dieta JG e asma. Respir. Med. 2000, 94, 925.
131. Pogson, ZEK; Antoniak, MD; Pacey, SJ; Lewis, SA; Britton, JR; Fogarty, AW
Una dieta a basso contenuto di sodio migliora il controllo dell'asma? Uno studio controllato randomizzato. Am. J. Respir.
Crit. Care Med. 2008, 178, 132-138.
132. Matthew, R .; Altura, B. Il ruolo del magnesio nelle malattie polmonari: asma, allergia e polmonare
ipertensione. Magnes. Trace Elem. 1991, 10, 220.
133. Baker, J .; Tunnicliffe, W .; Duncanson, R .; Ayres, J. Antiossidanti dietetici nel tipo 1 asma fragile:
Uno studio caso-controllo. Torace 1999, 54, 115.
134. Gilliand, F .; Berhane, K .; Li, Y .; Kim, D .; Margolis, H. Magnesio dietetico, potassio, sodio
e la funzione polmonare dei bambini. Am. J. Epidemiol. 2002, 155, 125.
135. Kim, J.-H .; Ellwood, P .; Asher, MI dieta e asma: guardando indietro, andando avanti. Respir. Res.
2009, 10, 49-55.
136. Kadrabova, J .; Mad aric, A .; Kovacikova, Z .; Podiv nsky, F .; Ginter, E .; Gazd k, F. Selenio
lo stato è diminuito nei pazienti con asma intrinseco. Biol. Trace Elem. Ris. 1996, 52, 241.
137. Devereux, G .; McNeill, G .; Newman, G .; Turner, S .; Craig, L .; Martindale, S .; Helms, P .; Seaton,
A. Sintomi di dispnea della prima infanzia in relazione al plasma selenio nelle madri in gravidanza e
neonati. Clin. Exp. Allergy 2007, 37, 1000 1008.
138. Burney, P .; Potts, J .; Makowska, J .; Kowalski, M .; Phillips, J .; Gnatiuc, L .; Shaheen, S .; Joos, G .;
Van Cauwenberge, P .; van Zele, T .; et al. Uno studio caso controllo della relazione tra plasma
selenio e asma nelle popolazioni europee: un progetto GAL2EN. Allergy 2008, 63, 865-871.
139. Shaheen, SO; Newson, RB; Rayman, MP; Wong, AP; Tumigliante, MK; Phillips, JM;
Potts, JF; Kelly, FJ; Bianco, PT; Burney, PG Randomizzato, doppio cieco, controllato con placebo
prova della supplementazione di selenio nell'asma degli adulti. Torace 2007, 62, 483.
140. Shaheen, SO; Newson, RB; Henderson, AJ; Emmett, PM; Sherriff, A .; Cooke, M .; Squadra, AS
Elementi di tracciamento del cavo ombelicale e minerali e rischio di dispnea e eczema della prima infanzia. Euro.
Respir. J. 2004, 24, 292-297.
141. Andersson, I .; Grnberg, A .; Slinde, F .; Bosaeus, I .; Larsson, S. Vitamina e stato minerale in
pazienti anziani con broncopneumopatia cronica ostruttiva. Clin. Respir. J. 2007, 1, 23-29.
142. Periyalil, H .; Gibson, P .; Legno, L. Immunometabolismo negli asmatici obesi: ci siamo ancora?
Nutrienti 2013, 5, 3506-3530.
143. Mathis, D .; Shoelson, SE Immunometabolism: Una frontiera emergente. Nat. Rev. Immunol.
2011, 11, 81.
144. Medzhitov, R. Origine e ruoli fisiologici dell'infiammazione. Nature 2008, 454, 428.
145. Berthon, BS; Macdonald-Wicks, LK; Gibson, PG; Wood, LG Investigation of the association
tra assunzione di cibo, gravità della malattia e infiammazione delle vie aeree nell'asma. Respirologia 2013, 18,
447 454.
146. Procaccini, C .; Jirillo, E .; Matarese, G. Leptina come immunomodulatore. Mol. Aspetti Med.
2012, 33, 35-45.
147. Caldefie-Chezet, F .; Poulin, A .; Vasson, MP Leptin regola le capacità funzionali di
neutrofili polimorfonucleati. Radic gratuito. Ris. 2003, 37, 809.
148. Zarkesh-Esfahani, H .; Pockley, AG; Wu, Z .; Hellewell, PG; Weetman, AP; Ross, RJ
La leptina attiva indirettamente i neutrofili umani tramite l'induzione del TNF-alfa. J. Immunol. 2004, 172,
1809 1814.
149. Lugogo, NL; Hollingsworth, JW; Howell, DL; Que, LG; Francisco, D .; Chiesa, TD;
Potts-Kant, EN; Ingram, JL; Wang, Y .; Jung, SH; et al. Macrofagi alveolari da
soggetti in sovrappeso / obesi con asma dimostrano un fenotipo proinfiammatorio. Am. J. Respir.
Crit. Care Med. 2012, 186, 404-411.
150. Riva, SA; Terry, RD; Flynt, L .; Xu, A .; Abbraccio, C. L'adiponectina attenua l'allergia agli allergeni
infiammazione delle vie aeree e iperresponsività nei topi. J. Allergy Clin. Immonol. 2006, 118,
389 395.
151. Wood, LG; Gibson, PG Adiponectin: il legame tra obesità e asma nelle donne? Am. J.
Respir. Crit. Care Med. 2012, 186, 1 2.
152. Wood, LG; Baines, KJ; Fu, J .; Scott, HA; Gibson, PG L'infiammatorio neutrofilo
il fenotipo è associato all'infiammazione sistemica nell'asma. Petto 2012, 142, 86-93.
153. Scott, HA; Gibson, PG; Garg, ML; L'infiammazione del legno, LG Airway è aumentata dall'obesità
e acidi grassi nell'asma. Euro. Respir. J. 2011, 38, 594-602.
154. Telenga, ED; Tideman, SW; Kerstjens, HA; Hacken, NH; Timens, W .; Postma, DS;
van den Berge, M. Obesità nell'asma: più infiammazione neutrofila come possibile spiegazione
per una risposta al trattamento ridotta. Allergia 2012, 67, 1060-1068.
155. Forno, E .; Young, OM; Kumar, R .; Simhan, H .; Celed n, JC Maternal Obesity in Gravidanza,
Aumento di peso gestazionale e rischio di asma infantile. Pediatria 2014, 134, e535 e546.
156. Franssen, FM; O'Donnell, DE; Goossens, GH; Blaak, EE; Schols, AM obesità e polmone:
5. Obesità e BPCO. Torace 2008, 63, 1110 1117.
157. Zhou, L .; Yuan, C .; Zhang, J .; Yu, R .; Huang, M .; Adcock, IM; Yao, X. Leptina circolante
Concentrazioni nei pazienti con malattia polmonare ostruttiva cronica: una revisione sistematica
e Meta-analisi. Respirazione 2014, 86, 512.
158. Bianco, A .; Mazzarella, G .; Turchiarelli, V .; Nigro, E .; Corbi, G .; Scudiero, O .; Sofia, M .; Daniele,
A. Adiponectina: un marcatore allettante per i disordini metabolici nel polmonare ostruttivo cronico
malattia (BPCO). Nutrienti 2013, 5, 4115 4125.
159. Daniele, A .; de Rosa, A .; de Cristofaro, M .; Monaco, ML; Masullo, M .; Porcile, C .; Capasso, M .;
Tedeschi, G .; Oriani, G .; di Costanzo, A. Diminuzione della concentrazione di adiponectina insieme a
una riduzione selettiva dei suoi oligomeri ad alto peso molecolare è coinvolta nelle complicanze metaboliche
di Distrofia Miotonica tipo 1. Eur. J. Endocrinol. 2011, 165, 969 975.
160. Kadowaki, T .; Yamauchi, T. Adiponectina e recettori di adiponectina. Endocr. Rev. 2005, 26,
439 451.
161. Nigro, E .; Scudiero, O .; Sarnataro, D .; Mazzarella, G .; Sofia, M .; Bianco, A .; Daniele, A.
L'adiponectina influisce sulla vitalità delle cellule A549 dell'epitelio polmonare contrastando TNFa e IL-1? tossicità
attraverso AdipoR1. Int. J. Biochem. Cell Biol. 2013, 45, 1145 1153.
162. Gable, DR; Matin, J .; Whittall, R .; Cakmak, H .; Li, KW; Cooper, J .; Miller, GJ; Humphries, SE;
Investigatori HIFMECH. Le varianti di gene comuni di adiponectina mostrano diversi effetti sul rischio di
malattia cardiovascolare e tipo di diabete 2 in soggetti europei. Ann. Ronzio. Genet. 2007, 71,
453 466.
163. Yoon, HI; Li, Y .; Uomo, SF; Tashkin, D .; Saggio, RA; Connett, JE; Anthonisen, NA; Churg, A .;
Wright, JL; Peccato, DD La complessa relazione tra adiponectina sierica e BPCO è correlata alla BPCO
e adiponectina. Petto 2012, 142, 893-899.
164. Daniele, A .; de Rosa, A .; Nigro, E .; Scudiero, O .; Capasso, M .; Masullo, M .; de Laurentiis, G .;
Oriani, G .; Sofia, M .; Bianco, A. Adiponectina stato di oligomerizzazione e recettori di adiponectina
espressione delle vie aeree nella broncopneumopatia cronica ostruttiva. Int. J. Biochem. Cell Biol. 2012, 44,
563 569.
165. Petridou, ET; Mitsiades, N .; Gialamas, S .; Angelopoulos, M .; Skalkidou, A .; Dessypris, N .;
Hsi, A .; Lazaris, N .; Polyzos, A .; Syrigos, C .; et al. Livelli circolanti di adiponectina ed espressione
dei recettori dell'adiponectina in relazione al cancro del polmone: due studi caso-controllo. Oncologia 2007, 73,
261 269.
166. Ajuwon, KM; Spurlock, ME L'adiponectina inibisce l'attivazione di NF-kappaB indotta da LPS e
La produzione di IL-6 e aumenta l'espressione di PPARgamma2 negli adipociti. Am. J. Physiol. Regul.
Integr. Comp. Physiol. 2005, 288, R1220 R1225.
167. Cheng, X .; Folco, EJ; Shimizu, K .; Libby, P. Adiponectin induce programmi pro-infiammatori in
macrofagi umani e cellule T CD4 +. J. Biol. Chem. 2012, 287, 36896 36904.
168. Miller, M .; Pham, A .; Cho, JY; Rosenthal, P .; I topi con deficienza di Adiponectina DH sono
protetto contro l'infiammazione indotta da tabacco e l'aumento dell'enfisema. Am. J. Physiol. Polmone
Cellula. Mol. Physiol. 2010, 299, L834 L842.
169. Furukawa, T .; Hasegawa, T .; Suzuki, K .; Koya, T .; Sakagami, T .; Youkou, A .; Kagamu, H .;
Arakawa, M .; Gejyo, F .; Narita, I .; et al. Influenza del sottopeso sul controllo dell'asma. Allergol. Int.
2012, 61, 489-496.
170. Harding, R .; Maritz, G. Origine materna e fetale della malattia polmonare in età adulta. Semin. Fetale.
Med. Neonatale. 2012, 17, 67 72.
171. Itoh, M .; Tsuji, T .; Nemoto, K .; Nakamura, H .; Aoshiba, K. Undernutrition in pazienti con BPCO
e il suo trattamento. Nutrienti 2013, 5, 1316 1335.
172. Hallin, R .; Koivisto-Hursti, Regno Unito; Lindberg, E .; Janson, C. Stato nutrizionale, apporto energetico nella dieta
e il rischio di esacerbazioni nei pazienti con malattia polmonare ostruttiva cronica (BPCO).
Respir. Med. 2006, 100, 561.
173. GrÃnberg, AM; Slinde, F .; Engstr m, CP; Hulthn, L .; Larsson, S. Problemi dietetici nei pazienti
con grave malattia ostruttiva cronica. J. Hum. Nutr. Dieta. 2005, 18, 445 452.
174. Wilson, DO; Donahoe, M .; Rogers, RM; Pennock, BE Tasso metabolico e perdita di peso in
malattia polmonare ostruttiva cronica. J. Parenter. Accedere. Nutr. 1990, 14, 7-11.
175. Gan, WQ; Uomo, SF; Senthilselvan, A .; Peccato, Associazione DD tra ostruttiva cronica
malattia polmonare e infiammazione sistemica: una revisione sistematica e una meta-analisi. Torace
2004, 59, 574-580.
176. Orlander, J .; Kiessling, KH; Larsson, L. Metabolismo, morfologia e funzione del muscolo scheletrico
nei fumatori sedentari e nei non fumatori. Acta Physiol. Scand. 1979, 107, 39.
177. Kok, MO; Hoekstra, T .; Twisk, JWR La relazione longitudinale tra fumo e muscoli
Forza negli adulti sani. Euro. Dipendente. Ris. 2012, 18, 70.
178. Gosker, HR; Langen, RCJ; Bracke, KR; Joos, GF; Brusselle, GG; Steele, C .; Ward, KA;
Wouters, EFM; Schols, AMWJ Manifestazioni extrapolmonari di ostruzione cronica
Malattia polmonare in un modello murino di esposizione al fumo di sigaretta cronica. Am. J. Respir. Cellula
Mol. Biol. 2009, 40, 710.
179. Nakatani, T .; Nakashima, T .; Kita, T .; Ishihara, A. Effetti dell'esposizione al fumo di sigaretta a
diversi livelli di dosaggio sulle fibre muscolari estensore lungo digitorum a Wistar-Kyoto e spontaneamente
ratti ipertesi. Clin. Exp. Pharmacol. Physiol. 2003, 30, 671 677.
180. Remels, AH; Gosker, HR; Langen, RC; Schols, AM I meccanismi della cachessia sottostante
disfunzione muscolare nella BPCO. J. Appl. Physiol. (1985) 2013, 114, 1253-1262.
181. Caron, MA; Debigare, R .; Dekhuijzen, PN; Maltais, F. Valutazione comparativa del
quadricipite e il diaframma in pazienti con BPCO. J. Appl. Physiol. (1985) 2009, 107,
952 961.
182. Vogiatzis, I .; Simoes, DC; Stratakos, G .; Kourepini, E .; Terzis, G .; Manta, P .; Athanasopoulos, D .;
Roussos, C .; Wagner, PD; Zacinto, S. Effetto della riabilitazione polmonare sui muscoli
rimodellamento in pazienti cachettici con BPCO. Euro. Respir. J. 2010, 36, 301-310.
183. Kythreotis, P .; Kokkini, A .; Avgeropoulou, S .; Hadjioannou, A .; Anastasakou, E .; Rasidakis, A .;
Bakakos, P. plasma leptina e livelli del fattore di crescita I insulino-simili durante le esacerbazioni acute di
broncopneumopatia cronica ostruttiva. BMC Pulm. Med. 2009, 9, 11.
184. Barreiro, E .; Rabinovich, R .; Marin-Corral, J .; Barbera, JA; Gea, J .; Roca, J. resistenza cronica
l'esercizio fisico induce lo stress nitrosativo del quadricipite in pazienti con BPCO grave. Torace 2009, 64,
13 19.
185. Pianta, PJ; Brooks, D .; Faughnan, M .; Bayley, T .; Bain, J .; Singer, L .; Correa, J .; Pearce, D .;
Binnie, M .; Batt, J. Marcatori cellulari di atrofia muscolare nella malattia polmonare ostruttiva cronica.
Am. J. Respir. Cell Mol. Biol. 2010, 42, 461 471.
186. Langen, RC; Haegens, A .; Vernooy, JH; Wouters, EF; de Winther, MP; Carlsen, H .; Steele, C .;
Shoelson, SE; Schols, l'attivazione di AM NF-kappaB è necessaria per la transizione polmonare
infiammazione all'atrofia muscolare. Am. J. Respir. Cell Mol. Biol. 2012, 47, 288-297.
187. Sharma, R .; Anker, citochine SD, apoptosi e cachessia: il potenziale per l'antagonismo del TNF.
Int. J. Cardiol. 2002, 85, 161 171.
188. Ferreira, IM; Brooks, D .; Bianco, J .; Goldstein, R. Integrazione nutrizionale per cronica stabile
malattia polmonare ostruttiva. Cochrane Database Syst. Rev. 2012, 12, CD000998.
189. Planas, M .; Alvarez, J .; Garcá-Peris, PA; de la Cuerda, C .; de Lucas, P .; Castell , M .; Canseco, F .;
Reyes, L. Supporto nutrizionale e qualità della vita nella malattia polmonare ostruttiva cronica stabile
(BPCO) pazienti. Clin. Nutr. 2005, 24, 433.
190. Sugawara, K .; Takahashi, H .; Kasai, C .; Kiyokawa, N .; Watanabe, T .; Fujii, S .; Kashiwagura, T .;
Honma, M .; Satake, M .; Shioya, T. Effetti dell'integrazione nutrizionale combinati con
esercizio a bassa intensità in pazienti malnutriti con BPCO. Respir. Med. 2010, 104, 1883-1889.
191. Al-Ghimlas, F .; Supplemento alla creatina Todd, DC per pazienti con BPCO in terapia
riabilitazione polmonare: una revisione sistematica e una meta-analisi. Respirology 2010, 15, 785-795.
192. Morimitsu, Y .; Nakagawa, Y .; Hayashi, K .; Fujii, H .; Kumagai, T .; Nakamura, Y .; Osawa, T .;
Horio, F .; Itoh, K .; Iida, K .; et al. Un analogo sulforafano che attiva potentemente il Nrf2-
percorso di disintossicazione dipendente. J. Biol. Chem. 2002, 277, 3456 3463.
193. Meja, KK; Rajendrasozhan, S .; Adenuga, D .; Biswas, SK; Sundar, IK; Spooner, G .;
Marwick, JA; Chakravarty, P .; Fletcher, D .; Whittaker, P .; et al. La curcumina ripristina il corticosteroide
funzione nei monociti esposti agli ossidanti mantenendo HDAC2. Am. J. Respir. Cell Mol. Biol.
2008, 39, 312-323.
194. Engelen, MP; Rutten, EP; di Castro, CL; Wouters, EF; Schols, AM; Deutz, NE
L'integrazione di proteine di soia con amminoacidi a catena ramificata altera il metabolismo delle proteine in
anziani sani e ancora di più nei pazienti con malattia polmonare ostruttiva cronica. Am. J. Clin.
Nutr. 2007, 85, 431.
195. Dal Negro, RW; Aquilani, R .; Bertacco, S .; Boschi, FMC; Tognella, S. Effetti completi di
Integrato aminoacidi essenziali in pazienti con BPCO grave e sarcopenia. Monaldi Arch.
Petto Dis. 2010, 73, 25 33.
196. Varraso, R. Nutrition and asma. Curr. Allergy Asthma Rep.2012, 12, 201-210.
Chiudi fisarmonica
Le informazioni qui riportate su "Salute e nutrizione respiratoria" non intende sostituire un rapporto individuale con un professionista sanitario qualificato o un medico autorizzato e non è una consulenza medica. Ti incoraggiamo a prendere decisioni sanitarie basate sulla tua ricerca e collaborazione con un professionista sanitario qualificato.
Informazioni sul blog e discussioni sull'ambito
Il nostro ambito informativo è limitato a chiropratica, muscolo-scheletrico, medicine fisiche, benessere, contributo eziologico disturbi viscerosomatici all'interno di presentazioni cliniche, dinamiche cliniche associate ai riflessi somatoviscerali, complessi di sublussazione, problemi di salute sensibili e/o articoli, argomenti e discussioni di medicina funzionale.
Forniamo e presentiamo collaborazione clinica con specialisti di varie discipline. Ogni specialista è regolato dal proprio ambito di pratica professionale e dalla propria giurisdizione di licenza. Utilizziamo protocolli funzionali di salute e benessere per trattare e supportare la cura delle lesioni o dei disturbi del sistema muscolo-scheletrico.
I nostri video, post, argomenti, soggetti e approfondimenti trattano questioni cliniche, problemi e argomenti che riguardano e supportano direttamente o indirettamente il nostro ambito di pratica clinica.*
Il nostro ufficio ha ragionevolmente tentato di fornire citazioni di supporto e ha identificato lo studio o gli studi di ricerca pertinenti a sostegno dei nostri post. Forniamo copie degli studi di ricerca di supporto a disposizione degli organi di regolamentazione e del pubblico su richiesta.
Comprendiamo che copriamo questioni che richiedono una spiegazione aggiuntiva su come può essere d'aiuto in un particolare piano di assistenza o protocollo di trattamento; pertanto, per discutere ulteriormente l'argomento di cui sopra, non esitate a chiedere Dott. Alex Jimenez, DC, o contattaci al 915-850-0900.
Siamo qui per aiutare te e la tua famiglia.
Blessings
Il dottor Alex Jimenez DC MSACP, Marina Militare*, CCST, IFMCP*, CIFM*, ATN*
e-mail: coach@elpasofunctionalmedicine.com
Licenza come Dottore in Chiropratica (DC) in Texas & Nuovo Messico*
Licenza Texas DC n. TX5807, Licenza DC del New Mexico n. NM-DC2182
Autorizzato come infermiere registrato (RN*) in Florida
Licenza Florida Licenza RN # RN9617241 (controllo n. 3558029)
Stato compatto: Licenza multistato: Autorizzato ad esercitare in Stati 40*
Dott. Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Il mio biglietto da visita digitale