
Consulenza nutrizionale in una pratica clinica
Chiropratico del benessere, il dottor Alexander Jimenez fa un'occhiata a discutere l'alimentazione con i pazienti in un ambiente clinico.
Come i clinici possono fare meglio
Nonostante prove evidenti che i cambiamenti dietetici relativamente piccoli possono migliorare significativamente la salute, i medici raramente discutono sull'alimentazione con i loro pazienti. Negli Stati Uniti, l'U.S. 1 è molto prevalente nella cattiva alimentazione nutrizionale e nelle condizioni sanitarie correlate all'alimentazione, come la malattia cardiovascolare (CVD), il diabete, l'obesità, l'ipertensione e molti tumori. 12% delle visite d'ufficio include la consulenza sulla dieta.2 Anche tra i pazienti ad alto rischio con CVD, diabete o iperlipidemia, solo 1 in 5 riceve la consulenza nutrizionale. 2 È probabile che molti pazienti ricevano la maggior parte delle loro informazioni nutrizionali da altre fonti, spesso inaffidabili.
Questi dati possono riflettere la formazione, il tempo e il rimborso minimi assegnati alla consulenza nutrizionale (e ai servizi di prevenzione in generale) nella pratica clinica.3 La maggior parte dei medici e altri professionisti sanitari riceve un'istruzione limitata sulla nutrizione nelle facoltà di medicina (o in altre scuole professionali) o nella formazione post-laurea. Solo il 25% delle scuole di medicina offre un corso di nutrizione dedicato, un calo da quando lo stato dell'educazione alimentare nelle scuole di medicina degli Stati Uniti è stato valutato per la prima volta nel 1985 e poche scuole di medicina raggiungono le 30 ore di educazione alimentare raccomandate dalla National Academy of Sciences.4 Di conseguenza, i medici riferiscono di conoscenze nutrizionali inadeguate e scarsa autoefficacia per consigliare i pazienti sulla dieta.3 Inoltre, le pressioni sul tempo, specialmente nelle cure primarie, limitano le opportunità di consigliare sulla nutrizione o affrontano problemi di prevenzione al di là dei disturbi acuti dei pazienti. La mancanza di tempo è spesso citata come il più grande ostacolo alla consulenza su nutrizione e obesità
Inoltre, nutrizione e la consulenza comportamentale sono stati tradizionalmente servizi non rimborsati. Alcuni programmi Medicaid di stato coprono la consulenza nutrizionale o obesità, e prima di 2012, Medicare escludeva esplicitamente la copertura per la consulenza sull'obesità; sebbene adesso sia un servizio rimborsato per i beneficiari Medicare, solo 1% dei beneficiari Medicare beneficiari riceve questa consulenza. Il consiglio dietetico 5 è escluso anche da Medicare, a meno che i pazienti non presentino diabete o malattie renali. Sebbene l'Affordable Care Act imponga la copertura per i servizi classificati A o B dalla US Task Force Preventive Services, inclusa la consulenza nutrizionale per i pazienti con fattori di rischio CVD e la consulenza per l'obesità per i pazienti con un indice di massa corporea di 30 o superiore, sono incoerenti, ei servizi coperti sono spesso poco chiari sia ai medici che ai pazienti, limitando così l'uso.
Inoltre, la consulenza per la modifica del comportamento sanitario è spesso frustrante in quanto l'ambiente alimentare attuale, in cui gli alimenti meno nutrienti tendono ad essere meno costosi, più grandi, più facilmente accessibili e più commercializzati rispetto alle opzioni più salutari, rendendo difficile l'adesione del paziente 6 alla consulenza nutrizionale. Conflitto e confusione di messaggi di nutrizione da libri, blog e altri mezzi di comunicazione più diffusi complicano la decisione del paziente.
Nonostante queste tendenze sfavorevoli, sono stati compiuti progressi in questo settore. La base di prove a sostegno dei benefici dell'intervento nutrizionale e della consulenza comportamentale si sta espandendo. La rinnovata attenzione all'educazione alimentare nella formazione professionale sanitaria è guidata sia dalla domanda degli studenti che dal sistema sanitario. Sebbene la pressione del tempo e il rimborso rimangano ostacoli, gli incentivi e le opzioni di rimborso per la consulenza nutrizionale e comportamentale stanno crescendo e gli approcci di assistenza basata sul valore e di team di assistenza sanitaria promettono di allineare meglio le richieste di tempo e gli incentivi per la gestione dell'assistenza a lungo termine. Le iniziative per integrare l'assistenza clinica e le risorse della comunità offrono opportunità per sfruttare le risorse che alleviano l'impegno di tempo del medico. Ci sono prove di un certo successo; ad esempio, la quantità di bevande zuccherate consumate da individui negli Stati Uniti è diminuita notevolmente negli ultimi 10 anni.7
I medici possono prendere i seguenti passi ragionevoli per includere la consulenza nutrizionale nel flusso della pratica quotidiana:
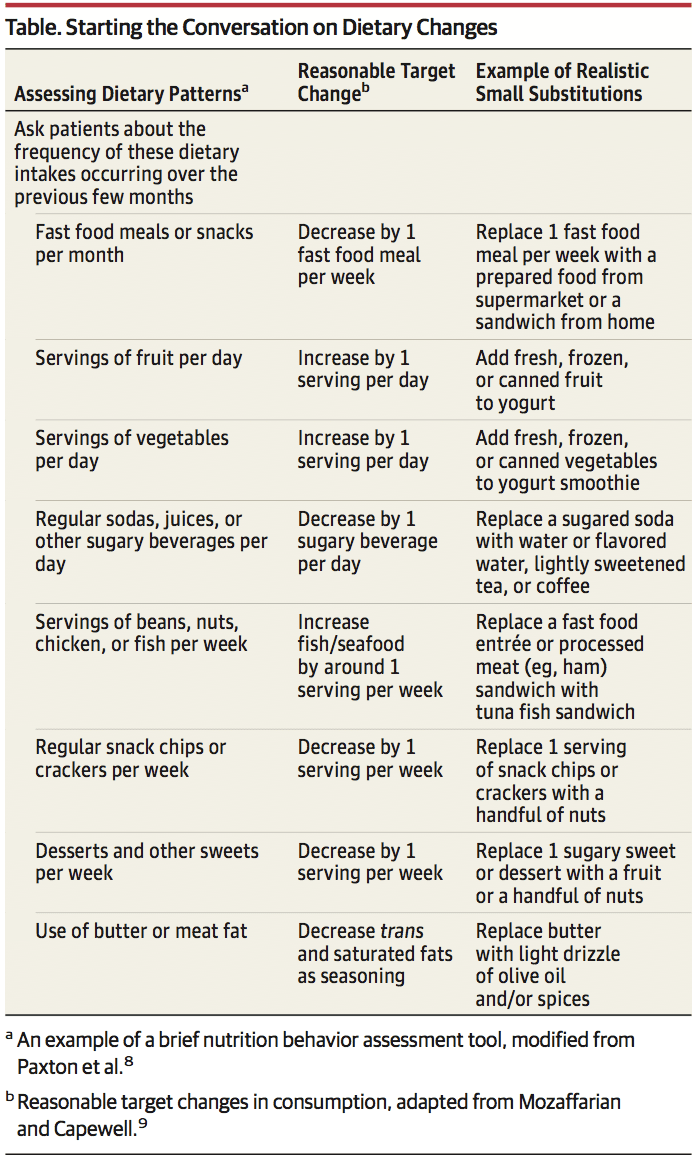
1. Avviare la conversazione. Sono disponibili diversi brevi questionari di screening convalidati per valutare rapidamente la necessità di una consulenza nutrizionale, ad esempio l'avvio della conversazione tool8 (tabella). Questo approccio può essere utilizzato in modo efficiente prima di vedere il paziente in un appuntamento, consegnato da assistenti medici come parte della valutazione del segno vitale o come documenti di prescreening per i pazienti per completare online o in sala d'attesa.
2. Struttura l'incontro.Utilizzando metodi come la 5 A (valutare, consigliare, concordare, assistere, organizzare), che è stata adattata dalla consulenza sul tabacco. L'intervista motivazionale, che ha documentato l'efficacia in numerosi contesti di cambiamento del comportamento, è particolarmente utile per coinvolgere i pazienti che non sono ancora impegnati o sono riluttanti a considerare il cambiamento comportamentale.
3. Focus su piccoli passi. Cambiare i comportamenti nutrizionali per tutta la vita può sembrare opprimente, ma anche cambiamenti estremamente piccoli possono avere un effetto (Tabella). Ad esempio, aumentare l'assunzione di frutta di solo 1 porzione al giorno ha il potenziale stimato di ridurre il rischio di mortalità cardiovascolare dell'8%, l'equivalente di 60 decessi in meno all'anno negli Stati Uniti e 000 milioni di decessi a livello globale.1.6 Altri esempi includono la riduzione dell'assunzione di bevande zuccherate, fast food, carni lavorate e dolci, aumentando nel contempo verdure, legumi, noci e cereali integrali. Sottolineare ai pazienti che ogni scelta alimentare è un'opportunità per ottenere benefici, e anche quelle piccole si sommano. Piccole sostituzioni consentono ancora i `` trattamenti '', come sostituire le patatine e la salsa al formaggio con tortilla chips e salsa, quest'ultima abbassando i grassi trans e i grassi saturi e aumentando l'assunzione di cereali integrali e vegetali (Tabella).
4. Utilizza risorse disponibili. Numerose risorse extracurriculari sono prontamente disponibili per i medici. Il Nutrizione in medicina programma offre educazione nutrizionale on-line e tutorial per i medici e un curriculum nutrizionale online per studenti di medicina. Il Linee Guida Dietetiche per gli americani offre orientamenti basati sulle prove e liberamente disponibili, orientamenti nutrizionali, tutorial e strumenti per medici e pazienti. Un sito web di accompagnatore, Scegli mio piatto, offre consigli nutrizionali e di consulenza per i medici e risorse utili per i pazienti, inclusi i video aggiunti di recente con esempi utili di piccole sostituzioni che i pazienti apprezzeranno.
5. Non farlo tutto in una volta. Aspettando di creare cambiamenti comportamentali a lungo termine durante un singolo episodio di cura è una ricetta per la frustrazione e il fallimento, sia per il paziente che per il medico. Il potenziamento e il sostegno dei pazienti è un processo continuo, non un evento curativo 1. Utilizzate pochi minuti alla chiusura di una visita paziente per individuare opportunità di consulenza futura, offrire una risorsa e avviare una discussione e un supporto che può essere rafforzato nel tempo. Prenditi sollecitudine nel sapere che piccoli passi iniziali possono migliorare rapidamente la salute; per esempio, ridurre i grassi trans in un solo pasto (ad esempio, sostituire le merci al forno con frutta o noci o alimenti fritti con alternative non fritte) migliora prontamente la funzione endoteliale.10
6. Non fare tutto da solo . Il medico di base non deve essere l'unico medico che fornisce consulenza nutrizionale. L'uso proattivo di medici estensori (p. Es., Assistenti medici, infermieri, assistenti medici e istruttori sanitari) e le raccomandazioni possono alleviare gran parte del carico per il medico impegnato. Gli addetti alla reception possono distribuire questionari di valutazione e screening per i pazienti da completare in sala d'attesa; gli assistenti medici possono documentare i progressi del cambiamento comportamentale mentre valutano i segni vitali; il personale amministrativo può identificare e contattare i pazienti che sono in ritardo per l'interazione. Le pratiche di grandi dimensioni possono trarre vantaggio dall'inclusione di coach nutrizionali o sanitari nel personale. Il riferimento a specialisti clinici e programmi di supporto basati sulla comunità può estendere in modo significativo la portata del medico.7 Oltre ai dietisti registrati, sono disponibili numerose risorse cliniche e comunitarie, spesso coperte da piani assicurativi. Specialisti in medicina dell'obesità certificati dal consiglio di amministrazione, educatori certificati per il diabete e specialisti della nutrizione medica sono disponibili come referenti in molte aree. Le sessioni di consulenza di gruppo del Programma di prevenzione del diabete sono ora coperte da Medicare e disponibili in tutte le comunità, come in molti siti YMCA, ed elettronicamente.
Sommario
Sebbene non vi siano prove conclusive che questi provvedimenti miglioreranno i risultati della dieta e della salute dei pazienti, non vi sono praticamente alcun danno nella consulenza e le potenziali guadagni, soprattutto a livello di popolazione, sono sostanziali. Nutrizione e Salute il cambiamento di comportamento deve diventare una competenza fondamentale per quasi tutti i medici e tutti gli altri operatori sanitari che lavorano con pazienti che hanno o sono a rischio di malattie croniche correlate alla nutrizione.
Una persona più sana
Scott Kahan, MD, MPH Dipartimento di Politica e Gestione della Sanità, Johns Hopkins Bloomberg School of Public Health, Baltimore, Maryland; e George Washington University School of Medicine di Washington, DC.
JoAnn E. Manson, MD, DrPH Department of Medicine, Brigham and Women's Hospital e Harvard Medical School, Boston, Massachusetts; e Dipartimento di Epidemiologia, Harvard TH Chan School of Public Health, Boston, Massachusetts.
INFORMAZIONI SUL ARTICOLO
Pubblicato online: settembre 7, 2017. doi: 10.1001 / jama.2017.10434 Dichiarazioni di conflitto di interessi: Tutti gli autori hanno
completato e presentato il modulo ICMJE per la divulgazione di potenziali conflitti di interessi e nessuno è stato segnalato.
BIBLIOGRAFIA
1. Ward BW, Schiller JS, Goodman RA. Diverse condizioni croniche tra gli adulti statunitensi: un aggiornamento 2012. Disordine cronico precedente. 2014; 11: E62.
2. Ufficio per la prevenzione delle malattie e la promozione della salute. Persone sane 2020. www.healthypeople.gov/2020/data-search/Search-the-Data#srch=nutrizione. Accesso a gennaio 23, 2017.
3. Kolasa KM, Rickett K. Barriere per la consulenza nutrizionale citata dai medici. Nutr Clin Pract. 2010; 25 (5): 502-509.
4. Adams KM, Kohlmeier M, Zeisel SH. Istruzione nutrizionale nelle scuole mediche statunitensi: ultimo aggiornamento di un'indagine nazionale. Acad Med. 2010; 85 (9): 1537-1542.
5. Batsis JA, Bynum JPW. Assorbimento dei Centri per il Medicare e l'obesità Medicaid benefici: 2012-2013. Obesità (Primavera Argento). 2016; 24 (9): 1983-1988.
6. Kahan S, Cheskin LJ. L'obesità ei comportamenti alimentari e il comportamento cambiano. In: Kahan S, Gielen AC, Fagan PJ, Green LW, eds. Il comportamento della salute nel cambiamento delle popolazioni. Baltimore, MD: Johns Hopkins University Press; 2014: chap 13.
7. Rehm CD, Pe alvo JL, Afshin A, Mozaffarian D. Dietary taking between US adults, 1999-2012.JAMA. 2016; 315 (23): 2542-2553.
8. Paxton AE, Strycker LA, DJ Toobert, Ammerman AS, Glasgow RE. Avviare la conversazione di una breve valutazione dietetica e strumento di intervento per i professionisti della salute. Am J Prev Med. 2011; 40 (1): 67-71.
9. Mozaffarian D, Capewell S. Politiche dietetiche delle Nazioni Unite per prevenire le malattie cardiovascolari. BMJ. 2011; 343: d5747.
10. Williams MJA, Sutherland WHF, McCormick MP, Jong SA, Walker RJ, Wilkins GT. Funzione endoteliale compromessa dopo un pasto ricco di grassi di cottura usati. J Am Coll Cardiol. 1999; 33 (4): 1050-1055





