by Il dottor Alex Jimenez | Dolore alla schiena, Chiropratica, Dolore cronico della schiena, Dolore cronico, Salute e benessere
, ernia del disco, Mal di schiena lombare, Dolore Cervicale, Sciatica, Dolore al nervo sciatico, Scoliosi, Igiene spinale, Cura della colonna vertebrale, Trattamenti, Benessere
La malattia degenerativa del disco è un termine generico per una condizione in cui il disco intervertebrale danneggiato causa dolore cronico, che potrebbe essere dolore alla schiena lombare o dolore al collo nel rachide cervicale. Non è una `` malattia '' di per sé, ma in realtà una rottura di un disco intervertebrale della colonna vertebrale. Il disco intervertebrale è una struttura su cui si sta concentrando molta attenzione di recente, a causa delle sue implicazioni cliniche. I cambiamenti patologici che possono verificarsi nella degenerazione del disco includono fibrosi, restringimento e essiccazione del disco. Vari difetti anatomici possono anche verificarsi nel disco intervertebrale come la sclerosi delle placche terminali, la fessurazione e la degenerazione mucinosa dell'anello e la formazione di osteofiti.
Lombalgia e dolore al collo sono i principali problemi epidemiologici, che si pensa siano correlati a cambiamenti degenerativi nel disco. Il mal di schiena è la seconda causa principale della visita dal clinico negli Stati Uniti. Si stima che circa l'80% degli adulti statunitensi soffra di lombalgia almeno una volta durante la loro vita. (Modic, Michael T. e Jeffrey S. Ross) Pertanto, è necessaria una conoscenza approfondita della malattia degenerativa del disco per gestire questa condizione comune.
Anatomia delle strutture correlate
Anatomia della spina dorsale
La colonna vertebrale è la struttura principale, che mantiene la postura e provoca vari problemi con i processi patologici. La colonna vertebrale è composta da sette vertebre cervicali, dodici vertebre toraciche, cinque vertebre lombari e vertebre sacrali e coccige fuse. La stabilità della colonna vertebrale è mantenuta da tre colonne.
La colonna anteriore è formata dal legamento longitudinale anteriore e dalla parte anteriore del corpo vertebrale. La colonna centrale è formata dalla parte posteriore del corpo vertebrale e dal legamento longitudinale posteriore. La colonna posteriore è costituita da un arco del corpo posteriore che ha processi trasversali, lamine, sfaccettature e processi spinosi. ( Malattia degenerativa del disco: contesto, anatomia, fisiopatologia )
Anatomia del disco intervertebrale
Il disco intervertebrale si trova tra due corpi vertebrali adiacenti nella colonna vertebrale. Circa un quarto della lunghezza totale della colonna vertebrale è formato da dischi intervertebrali. Questo disco forma un'articolazione fibrocartilaginea, detta anche articolazione sinfisica. Permette un leggero movimento nelle vertebre e tiene insieme le vertebre. Il disco intervertebrale è caratterizzato dalle sue qualità resistenti alla tensione e alla compressione. Un disco intervertebrale è composto principalmente da tre parti; nucleo polposo gelatinoso interno, annulus fibrosus esterno e placche terminali della cartilagine che si trovano superiormente e inferiormente alla giunzione dei corpi vertebrali.
Il nucleo polposo è la parte interna gelatinosa. È costituito da proteoglicano e gel d'acqua tenuti insieme da fibre di collagene di tipo II ed elastina disposte in modo lasco e irregolare. Aggrecan è il principale proteoglicano presente nel nucleo polposo. Comprende circa il 70% del nucleo polposo e quasi il 25% dell'annulus fibrosus. Può trattenere l'acqua e fornisce le proprietà osmotiche, necessarie per resistere alla compressione e fungere da ammortizzatore. Questa elevata quantità di aggrecano in un disco normale consente al tessuto di supportare le compressioni senza collassare e i carichi sono distribuiti equamente all'annulus fibrosus e al corpo vertebrale durante i movimenti della colonna vertebrale. (Wheater, Paul R, et al.)
La parte esterna si chiama annulus fibrosus, che ha abbondanti fibre di collagene di tipo I disposte come uno strato circolare. Le fibre di collagene corrono in modo obliquo tra le lamelle dell'anello in direzioni alternate dandogli la capacità di resistere alla resistenza alla trazione. I legamenti circonferenziali rinforzano la periferia fibrosus periferica. Nell'aspetto anteriore, un legamento spesso rinforza ulteriormente l'anulus fibrosus e un legamento più sottile rinforza il lato posteriore. (Choi, Yong-Soo)
Di solito, c'è un disco tra ogni coppia di vertebre tranne tra l'atlante e l'asse, che sono la prima e la seconda vertebra cervicale nel corpo. Questi dischi possono muoversi di circa 6? in tutti gli assi di movimento e rotazione attorno a ciascun asse. Ma questa libertà di movimento varia tra le diverse parti della colonna vertebrale. Le vertebre cervicali hanno la massima libertà di movimento perché i dischi intervertebrali sono più grandi e vi è un'ampia superficie del corpo vertebrale inferiore e convessa concava. Hanno anche le faccette articolari allineate trasversalmente. Le vertebre toraciche hanno il raggio di movimento minimo in flessione, estensione e rotazione, ma hanno una flessione laterale libera quando sono attaccate alla gabbia toracica. Le vertebre lombari hanno una buona flessione ed estensione, ancora una volta, perché i loro dischi intervertebrali sono grandi ei processi spinosi sono localizzati posteriormente. Tuttavia, la rotazione lombare laterale è limitata perché le faccette articolari si trovano sagittalmente. ( Malattia degenerativa del disco: contesto, anatomia, fisiopatologia )
Riserva di sangue
Il disco intervertebrale è una delle più grandi strutture avascolari del corpo con i capillari che terminano alle placche terminali. I tessuti traggono nutrienti dai vasi nell'osso subcondrale che giacciono adiacenti alla cartilagine ialina alla placca terminale. Questi nutrienti come l'ossigeno e il glucosio vengono trasportati al disco intervertebrale attraverso la semplice diffusione. ( Disco intervertebrale Colonna vertebrale Orthobullets.Com )
Rifornimento di nervi
L'innervazione sensoriale dei dischi intervertebrali è complessa e varia a seconda della posizione nella colonna vertebrale. Si ritiene che la trasmissione sensoriale sia mediata dalla sostanza P, calcitonina, VIP e CPON. Il nervo vertebrale sinu, che nasce dal ganglio della radice dorsale, innerva le fibre superficiali dell'anello. Le fibre nervose non si estendono oltre le fibre superficiali.
I dischi intervertebrali lombari sono inoltre forniti sull'aspetto posterolaterale con rami di rami primari ventrali e di rami comunicanti grigi vicino alla loro giunzione con i rami primari ventrali. Gli aspetti laterali dei dischi sono forniti da rami di rami comunicanti. Alcuni dei rami comunicanti possono attraversare i dischi intervertebrali e incastrarsi nel tessuto connettivo, che giace in profondità all'origine degli psoas. (Palmgren, Tove, et al.)
I dischi intervertebrali cervicali sono inoltre forniti sull'aspetto laterale da rami del nervo vertebrale. Si è anche scoperto che i nervi vertebrali sinu cervicali avevano un corso ascendente nel canale vertebrale che riforniva il disco nel punto di entrata e quello sopra. (BOGDUK, NIKOLAI, et al.)
Fisiopatologia della malattia degenerativa del disco
Circa il 25% delle persone prima dei 40 anni mostra alterazioni degenerative del disco ad un certo livello. Oltre 40 anni di età, le prove di risonanza magnetica mostrano cambiamenti in oltre il 60% delle persone. (Suthar, Pokhraj) Pertanto, è importante studiare il processo degenerativo dei dischi intervertebrali poiché è stato trovato che degenera più velocemente di qualsiasi altro tessuto connettivo nel corpo, causando dolore alla schiena e al collo. I cambiamenti in tre dischi intervertebrali sono associati a cambiamenti nel corpo e nelle articolazioni vertebrali che suggeriscono un processo progressivo e dinamico.
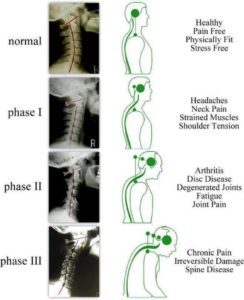
Il processo degenerativo dei dischi intervertebrali è stato suddiviso in tre fasi, secondo Kirkaldy-Willis e Bernard, chiamate "cascata degenerativa". Queste fasi possono sovrapporsi e possono verificarsi nel corso di decenni. Tuttavia, identificare clinicamente queste fasi non è possibile a causa della sovrapposizione di sintomi e segni.
Fase 1 (fase di degenerazione)
Questa fase è caratterizzata dalla degenerazione. Ci sono cambiamenti istologici, che mostrano lacrime e fessure circonferenziali nell'annulus fibrosus. Queste lacrime circonferenziali possono trasformarsi in lacrime radiali e poiché l'annulus pulposus è ben innervato, queste lacrime possono causare mal di schiena o dolore al collo, che è localizzato e con movimenti dolorosi. A causa di ripetuti traumi nei dischi, le piastre terminali possono separarsi portando all'interruzione dell'apporto di sangue al disco e, quindi, privandolo della sua fornitura di nutrienti e della rimozione dei rifiuti. L'annulus può contenere micro-fratture nelle fibrille di collagene, che possono essere viste al microscopio elettronico e una scansione MRI può rivelare essiccazione, rigonfiamento del disco e una zona ad alta intensità nell'anulus. Le articolazioni delle faccette possono mostrare una reazione sinoviale e possono causare forte dolore con sinovite associata e incapacità di muovere l'articolazione nelle articolazioni zigapofisarie. Questi cambiamenti potrebbero non verificarsi necessariamente in ogni persona. (Gupta, Vijay Kumar, et al.)
Anche il nucleo polposo è coinvolto in questo processo poiché la sua capacità di assorbimento dell'acqua è ridotta a causa dell'accumulo di proteoglicani modificati biochimicamente. Questi cambiamenti sono causati principalmente da due enzimi chiamati matrice metalloproteinasi-3 (MMP-3) e inibitore del tessuto di metalloproteinasi-1 (TIMP-1). (Bhatnagar, Sushma e Maynak Gupta) Il loro squilibrio porta alla distruzione dei proteoglicani. La ridotta capacità di assorbimento dell'acqua porta a una riduzione della pressione idrostatica nel nucleo polposo e fa inarcare le lamelle anulari. Ciò può aumentare la mobilità di quel segmento con conseguente sollecitazione a taglio alla parete anulare. Tutti questi cambiamenti possono portare a un processo chiamato delaminazione anulare e fissurazione nell'annulus fibrosus. Questi sono due processi patologici separati ed entrambi possono portare a dolore, tenerezza locale, ipomobilità, muscoli contratti, movimenti articolari dolorosi. Tuttavia, l'esame neurologico in questa fase è di solito normale.
Fase 2 (fase di instabilità)
Lo stadio della disfunzione è seguito da uno stadio di instabilità, che può derivare dal progressivo deterioramento dell'integrità meccanica del complesso articolare. In questa fase possono verificarsi diversi cambiamenti, tra cui l'interruzione e il riassorbimento del disco, che possono portare a una perdita di altezza dello spazio su disco. In questa fase possono anche verificarsi più lacrime anulari con cambiamenti simultanei nelle articolazioni zagopofisarie. Possono includere degenerazione della cartilagine e lassità capsulare sfaccettata che porta alla sublussazione. Questi cambiamenti biomeccanici provocano instabilità del segmento interessato.
I sintomi osservati in questa fase sono simili a quelli osservati nella fase di disfunzione, come il `` modo di dare '' alla schiena, il dolore quando si sta in piedi per periodi prolungati e una `` presa '' alla schiena con i movimenti. Sono accompagnati da segni come movimenti anormali delle articolazioni durante la palpazione e l'osservazione che la colonna vertebrale oscilla o si sposta di lato dopo essere stata eretta per qualche tempo dopo la flessione. (Gupta, Vijay Kumar et al.)
Fase 3 (fase di stabilizzazione)
In questa terza e ultima fase, la degenerazione progressiva porta al restringimento dello spazio del disco con fibrosi e formazione di osteofiti e ponti transdiscali. Il dolore derivante da questi cambiamenti è grave rispetto alle due fasi precedenti, ma queste possono variare da individuo a individuo. Questo restringimento dello spazio su disco può avere diverse implicazioni sulla colonna vertebrale. Ciò può causare il restringimento del canale intervertebrale nella direzione inferiore-inferiore con l'approssimazione dei peduncoli adiacenti. I legamenti longitudinali, che supportano la colonna vertebrale, possono anche diventare carenti in alcune aree portando a lassità e instabilità spinale. I movimenti spinali possono far gonfiare il legamento flavum e causare sublussazione del processo aricolare superiore. Ciò alla fine porta a una riduzione del diametro nella direzione antero-posteriore dello spazio intervertebrale e alla stenosi dei canali della radice del nervo superiore.
La formazione di osteofiti e l'ipertrofia delle sfaccettature possono verificarsi a causa dell'alterazione del carico assiale sulla colonna vertebrale e sui corpi vertebrali. Questi possono formarsi su processi articolari sia superiori che inferiori e gli osteofiti possono sporgere sul canale intervertebrale mentre le sfaccettature ipertrofiche possono sporgere sul canale centrale. Si pensa che gli osteofiti siano prodotti dalla proliferazione della cartilagine articolare nel periostio, dopo di che sono sottoposti a calcificazione endocondrale e ossificazione. Gli osteofiti si formano anche a causa delle variazioni della tensione dell'ossigeno e delle variazioni della pressione del fluido oltre ai difetti di distribuzione del carico. Gli osteofiti e la fibrosi periarticolare possono provocare articolazioni rigide. I processi articolari possono anche orientarsi in una direzione obliqua causando retrospondilolistesi che porta al restringimento del canale intervertebrale, del canale della radice nervosa e del canale spinale. (KIRKALDY-WILLIS, WH et al.)
Tutti questi cambiamenti portano a lombalgia, che diminuisce con gravità. Possono manifestarsi altri sintomi come riduzione dei movimenti, dolorabilità muscolare, rigidità e scoliosi. Le cellule staminali e i macrofagi sinoviali sono coinvolti in questo processo rilasciando fattori di crescita e molecole di matrice extracellulare, che agiscono come mediatori. È stato scoperto che il rilascio di citochine è associato ad ogni stadio e può avere implicazioni terapeutiche nello sviluppo futuro del trattamento.
Eziologia dei fattori di rischio della malattia degenerativa del disco
Invecchiamento e degenerazione
È difficile differenziare l'invecchiamento dai cambiamenti degenerativi. Pearce et al. Hanno suggerito che l'invecchiamento e la degenerazione rappresentano fasi successive all'interno di un singolo processo che si verificano in tutti gli individui ma a ritmi diversi. La degenerazione del disco, tuttavia, si verifica più spesso a una velocità maggiore rispetto all'invecchiamento. Pertanto, si riscontra anche in pazienti in età lavorativa.
Sembra esserci una relazione tra invecchiamento e degenerazione, ma non è stata ancora stabilita una causa distinta. Sono stati condotti numerosi studi riguardanti l'alimentazione, la morte cellulare e l'accumulo di prodotti a matrice degradata e il fallimento del nucleo. Il contenuto d'acqua del disco intervertebrale diminuisce con l'aumentare dell'età. Il nucleo polposo può avere fessure che possono estendersi nell'annulus fibrosus. L'inizio di questo processo è chiamato condrosis inter vertebralis, che può segnare l'inizio della distruzione degenerativa del disco intervertebrale, delle placche terminali e dei corpi vertebrali. Questo processo provoca cambiamenti complessi nella composizione molecolare del disco e presenta sequele biomeccaniche e cliniche che possono spesso comportare una compromissione sostanziale dell'individuo interessato.
La concentrazione di cellule nell'annulus diminuisce con l'aumentare dell'età. Ciò è principalmente dovuto al fatto che le cellule del disco sono soggette a senescenza e perdono la capacità di proliferare. Altre cause correlate di degenerazione età-specifica dei dischi intervertebrali includono perdita di cellule, ridotta nutrizione, modificazione post-traduzionale delle proteine della matrice, accumulo di prodotti di molecole della matrice degradate e cedimento per fatica della matrice. La diminuzione della nutrizione al disco centrale, che consente l'accumulo di prodotti di scarto cellulare e molecole di matrice degradata, sembra essere il cambiamento più importante di tutti questi cambiamenti. Ciò altera la nutrizione e provoca una diminuzione del livello di pH, che può ulteriormente compromettere la funzione cellulare e può portare alla morte cellulare. L'aumento del catabolismo e la diminuzione dell'anabolismo delle cellule senescenti possono promuovere la degenerazione. (Buckwalter, Joseph A.) Secondo uno studio, c'erano più cellule di senescenza nel nucleo polposo rispetto all'annulus fibrosus e le ernie del disco avevano una maggiore probabilità di senescenza cellulare. (Roberts, S. et al.)
Quando il processo di invecchiamento prosegue per un po 'di tempo, le concentrazioni di condroitina 4 solfato e condroitina 5 solfato, che sono fortemente idrofile, vengono diminuite mentre aumenta il rapporto cheratina solfato-condroitina solfato. Il solfato di keratan è leggermente idrofilo e ha anche una minore tendenza a formare aggregati stabili con acido ialuronico. Poiché aggrecan è frammentato e il suo peso molecolare e i suoi numeri diminuiscono, diminuiscono la viscosità e l'idrofilia del nucleo polposo. Le alterazioni degenerative dei dischi intervertebrali sono accelerate dalla ridotta pressione idrostatica del nucleo polposo e dal ridotto apporto di nutrienti per diffusione. Quando il contenuto d'acqua della matrice extracellulare diminuisce, anche l'altezza del disco intervertebrale diminuisce. Anche la resistenza del disco a un carico assiale sarà ridotta. Poiché il carico assiale viene quindi trasferito direttamente nell'annulus fibrosus, le fessure dell'annulus possono essere strappate facilmente.
Tutti questi meccanismi portano a cambiamenti strutturali osservati nella malattia degenerativa del disco. A causa del ridotto contenuto di acqua nell'annulus fibrosus e della conseguente perdita di conformità, il carico assiale può essere ridistribuito all'aspetto posteriore delle faccette anziché alla normale parte anteriore e centrale delle sfaccettature. Ciò può causare artrite facciale, ipertrofia dei corpi vertebrali adiacenti e speroni ossei o proliferazioni ossee, noti come osteofiti, a seguito di dischi degenerativi. (Choi, Yong-Soo)
Genetica e degenerazione
È stato scoperto che la componente genetica è un fattore dominante nella malattia degenerativa del disco. Studi sui gemelli e studi sui topi hanno dimostrato che i geni svolgono un ruolo nella degenerazione del disco. (Boyd, Lawrence M., et al.) I geni che codificano per il collagene I, IX e XI, l'interleuchina 1, l'aggrecan, il recettore della vitamina D, la metalloproteinasi della matrice 3 (MMP 3) e altre proteine sono tra i geni che sono ha suggerito di essere coinvolto nella malattia degenerativa del disco. I polimorfismi negli alleli 5 A e 6 A che si verificano nella regione del promotore dei geni che regolano la produzione di MMP 3 si sono rivelati un fattore importante per l'aumento della degenerazione del disco lombare nella popolazione anziana. Le interazioni tra questi vari geni contribuiscono in modo significativo alla degenerazione del disco intervertebrale nel suo complesso.
Nutrizione e Degenerazione
Si ritiene inoltre che la degenerazione del disco si verifichi a causa del fallimento dell'apporto nutrizionale alle cellule del disco intervertebrale. Oltre al normale processo di invecchiamento, la carenza nutrizionale delle cellule del disco è influenzata negativamente dalla calcificazione della placca terminale, dal fumo e dallo stato nutrizionale generale. La carenza nutrizionale può portare alla formazione di acido lattico insieme alla bassa pressione dell'ossigeno associata. Il pH basso risultante può influire sulla capacità delle cellule del disco di formare e mantenere la matrice extracellulare dei dischi e causare la degenerazione del disco intervertebrale. I dischi degenerati non hanno la capacità di rispondere normalmente alla forza esterna e possono causare interruzioni anche dal minimo sforzo alla schiena. (Taher, Fadi, et al.)
I fattori di crescita stimolano i condrociti e i fibroblasti a produrre più quantità di matrice extracellulare. Inibisce anche la sintesi di metalloproteinasi di matrice. Un esempio di questi fattori di crescita comprende la trasformazione del fattore di crescita, il fattore di crescita insulino-simile e il fattore di crescita base dei fibroblasti. La matrice degradata è riparata da un livello aumentato di fattore di crescita trasformante e fattore di crescita di fibroblasti di base.
Ambiente e Degenerazione
Anche se tutti i dischi hanno la stessa età, i dischi trovati nei segmenti lombari inferiori sono più vulnerabili ai cambiamenti degenerativi rispetto ai dischi trovati nel segmento superiore. Ciò suggerisce che non solo l'invecchiamento, ma anche il carico meccanico, è un fattore causale. L'associazione tra malattia degenerativa del disco e fattori ambientali è stata definita in modo completo da Williams e Sambrook nel 2011. (Williams, FMK e PN Sambrook) Il carico fisico pesante associato alla tua occupazione è un fattore di rischio che ha un certo contributo al disco malattia degenerativa. Secondo alcuni studi, esiste anche la possibilità che sostanze chimiche causino la degenerazione del disco, come il fumo. (Batti , Michele C.) La nicotina è stata implicata in studi sui gemelli per causare un flusso sanguigno alterato al disco intervertebrale, portando alla degenerazione del disco. (BATTI , MICHELE C., et al.) Inoltre, è stata trovata un'associazione tra le lesioni aterosclerotiche dell'aorta e la lombalgia citando un legame tra aterosclerosi e malattia degenerativa del disco. (Kauppila, LI) La gravità della degenerazione del disco era implicata in sovrappeso, obesità, sindrome metabolica e aumento dell'indice di massa corporea in alcuni studi. (Uno studio basato sulla popolazione sulla degenerazione del disco giovanile e la sua associazione con sovrappeso e obesità, lombalgia e stato funzionale ridotto. Samartzis D, Karppinen J, Mok F, Fong DY, Luk KD, Cheung KM. J Bone Joint Surg Am 2011; 93 (7): 662 70 )
Degenerazione del dolore nel disco (dolore discogenico)
Il dolore discogenico, che è un tipo di dolore nocicettivo, nasce dai nocicettori nell'anulus fibroso quando il sistema nervoso è affetto dalla malattia degenerativa del disco. L'annulus fibrosus contiene fibre nervose reattive immunitarie nello strato esterno del disco con altre sostanze chimiche come un polipeptide intestinale vasoattivo, un peptide correlato al gene della calcitonina e la sostanza P. (KONTTINEN, YRJ-T., et al.) Quando degenerative cambia in si verificano i dischi intervertebrali, la struttura normale e il carico meccanico vengono modificati portando a movimenti anormali. Questi nocicettori del disco possono essere sensibilizzati in modo anomalo agli stimoli meccanici. Il dolore può essere provocato anche dall'ambiente a basso pH causato dalla presenza di acido lattico, provocando un aumento della produzione di mediatori del dolore.
Il dolore da malattia degenerativa del disco può derivare da più origini. Può verificarsi a causa del danno strutturale, della pressione e dell'irritazione dei nervi nella colonna vertebrale. Il disco stesso contiene solo poche fibre nervose, ma qualsiasi lesione può sensibilizzare questi nervi, o quelli nel legamento longitudinale posteriore, per causare dolore. Possono verificarsi micro movimenti nelle vertebre, che possono causare dolorosi spasmi muscolari riflessi perché il disco è danneggiato e consumato con la perdita di tensione e altezza. I movimenti dolorosi sorgono perché i nervi che riforniscono l'area sono compressi o irritati dalle faccette articolari e dai legamenti nel forame che portano a dolore alle gambe e alla schiena. Questo dolore può essere aggravato dal rilascio di proteine infiammatorie che agiscono sui nervi nel forame o sui nervi discendenti nel canale spinale.
I campioni patologici dei dischi degenerativi, se osservati al microscopio, rivelano l'esistenza di tessuto di granulazione vascolarizzato e di innervazioni estese nelle fessure dello strato esterno dell'anulus fibrosus che si estendono nel nucleo polposo. L'area del tessuto di granulazione è infiltrata da abbondanti mastociti e contribuiscono invariabilmente ai processi patologici che alla fine portano a dolore discogenico. Questi includono neovascolarizzazione, degenerazione del disco intervertebrale, infiammazione del tessuto del disco e formazione di fibrosi. I mastociti rilasciano anche sostanze, come il fattore di necrosi tumorale e le interleuchine, che potrebbero segnalare l'attivazione di alcuni percorsi che svolgono un ruolo nel causare mal di schiena. Altre sostanze che possono innescare queste vie includono la fosfolipasi A2, che viene prodotta dalla cascata dell'acido arachidonico. Si trova in concentrazioni aumentate nel terzo esterno dell'anello del disco degenerativo e si pensa che stimoli i nocicettori situati lì per rilasciare sostanze infiammatorie per scatenare il dolore. Queste sostanze provocano lesioni assonali, edema intraneurale e demielinizzazione. (Brisby, Helena)
Si pensa che il mal di schiena derivi dal disco intervertebrale stesso. Ecco perché il dolore diminuirà gradualmente nel tempo quando il disco degenerato smette di infliggere dolore. Tuttavia, il dolore in realtà deriva dal disco stesso solo nell'11% dei pazienti secondo gli studi di endoscopia. La vera causa del mal di schiena sembra essere dovuta alla stimolazione del bordo mediale del nervo e il dolore riferito lungo il braccio o la gamba sembra sorgere a causa della stimolazione del nucleo del nervo. Il trattamento per la degenerazione del disco dovrebbe concentrarsi principalmente sul sollievo dal dolore per ridurre la sofferenza del paziente perché è il sintomo più invalidante che sconvolge la vita di un paziente. Pertanto, è importante stabilire il meccanismo del dolore perché si verifica non solo a causa dei cambiamenti strutturali nei dischi intervertebrali ma anche a causa di altri fattori come il rilascio di sostanze chimiche e la comprensione di questi meccanismi può portare a un efficace sollievo dal dolore. (Choi, Yong-Soo)
Presentazione clinica della malattia degenerativa del disco
I pazienti con malattia degenerativa del disco devono affrontare una miriade di sintomi a seconda del sito della malattia. Coloro che hanno la degenerazione del disco lombare hanno lombalgia, sintomi radicolari e debolezza. Coloro che hanno la degenerazione del disco cervicale hanno dolore al collo e alla spalla.
La lombalgia può essere esacerbata dai movimenti e dalla posizione. Di solito i sintomi sono aggravati dalla flessione, mentre l'estensione spesso li allevia. Lesioni da torsione minori, anche dall'oscillazione di una mazza da golf, possono scatenare i sintomi. Di solito si osserva che il dolore è inferiore quando si cammina o si corre, quando si cambia frequentemente la posizione e quando si è sdraiati. Tuttavia, il dolore è solitamente soggettivo e in molti casi varia notevolmente da persona a persona e la maggior parte delle persone soffrirà continuamente di un basso livello di dolore cronico della regione lombare, mentre occasionalmente soffre di dolore all'inguine, all'anca e alle gambe. L'intensità del dolore aumenterà di volta in volta e durerà per alcuni giorni per poi diminuire gradualmente. Questa `` fiammata '' è un episodio acuto e deve essere trattato con potenti analgesici. Il dolore peggiore si verifica nella posizione seduta ed è esacerbato durante i movimenti di flessione, sollevamento e torsione frequentemente. La gravità del dolore può variare considerevolmente: alcuni hanno dolore fastidioso occasionale, mentre altri hanno un dolore grave e invalidante a intermittenza. (Jason M. Highsmith, MD)
Il dolore localizzato e la tenerezza nella colonna vertebrale assiale di solito derivano dai nocicettori trovati all'interno dei dischi intervertebrali, delle faccette articolari, delle articolazioni sacroiliache, della dura madre delle radici nervose e delle strutture miofasciali presenti nella colonna vertebrale assiale. Come accennato nelle sezioni precedenti, i cambiamenti anatomici degenerativi possono comportare un restringimento del canale spinale chiamato stenosi spinale, crescita eccessiva dei processi spinali chiamati osteofiti, ipertrofia dei processi articolari inferiori e superiori, spondilolistesi, rigonfiamento del legamento e ernia del disco . Questi cambiamenti comportano una raccolta di sintomi che è nota come claudicatio neurogena. Possono esserci sintomi come lombalgia e dolore alle gambe con intorpidimento o formicolio alle gambe, debolezza muscolare e caduta dei piedi. La perdita del controllo dell'intestino o della vescica può suggerire un conflitto del midollo spinale ed è necessaria una pronta assistenza medica per prevenire disabilità permanenti. Questi sintomi possono variare in gravità e possono presentare in varia misura in individui diversi.
Il dolore può anche irradiarsi in altre parti del corpo a causa del fatto che il midollo spinale emana diversi rami in due diversi siti del corpo. Pertanto, quando il disco degenerato preme su una radice del nervo spinale, il dolore può anche essere sperimentato nella gamba a cui il nervo alla fine innerva. Questo fenomeno, chiamato radicolopatia, può verificarsi da molte fonti derivanti, a causa del processo di degenerazione. Il disco sporgente, se sporge centralmente, può influenzare le radici discendenti della cauda equina, se si gonfia posterolateralmente, potrebbe influenzare le radici nervose che escono al successivo canale intervertebrale inferiore e il nervo spinale all'interno del suo ramo ventrale può essere colpito quando il disco sporge lateralmente. Allo stesso modo, gli osteofiti che sporgono lungo i margini superiore e inferiore dell'aspetto posteriore dei corpi vertebrali possono influire sugli stessi tessuti nervosi causando gli stessi sintomi. L'ipertrofia del processo articolare superiore può anche influire sulle radici nervose a seconda della loro proiezione. I nervi possono includere radici nervose prima di uscire dal successivo canale intervertebrale inferiore e radici nervose all'interno del canale radicolare del nervo superiore e del sacco durale. Questi sintomi, dovuti all'impatto nervoso, sono stati dimostrati da studi di cadavere. Si ritiene che il compromesso neurale si verifichi quando il diametro del neurone foraminale viene occluso in modo critico con una riduzione del 70%. Inoltre, il compromesso neurale può essere prodotto quando il disco posteriore è compresso in altezza inferiore a 4 millimetri o quando l'altezza foraminale è ridotta a meno di 15 millimetri portando a stenosi foraminale e impingement nervoso. (Taher, Fadi, et al.)
Approccio diagnostico
I pazienti vengono inizialmente valutati con un'anamnesi accurata e un esame fisico approfondito, indagini appropriate e test provocatori. Tuttavia, la storia è spesso vaga a causa del dolore cronico che non può essere localizzato correttamente e della difficoltà nel determinare l'esatta posizione anatomica durante i test provocatori a causa dell'influenza delle strutture anatomiche vicine.
Attraverso la storia del paziente, la causa della lombalgia può essere identificata come derivante dai nocicettori nei dischi intervertebrali. I pazienti possono anche fornire una storia della natura cronica dei sintomi e dell'associato intorpidimento della regione glutea, formicolio e rigidità nella colonna vertebrale che di solito peggiora con l'attività. La tenerezza può essere provocata palpando sopra la colonna vertebrale. A causa della natura della malattia cronica e dolorosa, la maggior parte dei pazienti può soffrire di disturbi dell'umore e d'ansia. Si ritiene che la depressione contribuisca negativamente al carico di malattia. Tuttavia, nessuna relazione chiara tra la gravità della malattia e i disturbi dell'umore o dell'ansia. È bene essere vigili anche su queste condizioni di salute mentale. Per escludere altre patologie gravi, è necessario porre domande su stanchezza, perdita di peso, febbre e brividi, che potrebbero indicare alcune altre malattie. (Jason M. Highsmith, MD)
Un'altra eziologia per la lombalgia deve essere esclusa quando si esamina il paziente per malattia degenerativa del disco. Devono essere escluse le patologie addominali, che possono causare mal di schiena come aneurisma aortico, calcoli renali e malattie del pancreas.
La malattia degenerativa del disco ha diverse diagnosi differenziali da considerare quando un paziente si presenta con dolore alla schiena. Questi includono; lombalgia idiopatica, degenerazione dell'articolazione zigapofisaria, mielopatia, stenosi lombare, spondilosi, artrosi e radicolopatia lombare. ( Degenerative Disc Disease Physiopedia )
Indagini
Le indagini vengono utilizzate per confermare la diagnosi di malattia degenerativa del disco. Questi possono essere suddivisi in studi di laboratorio, studi di imaging, test di conduzione nervosa e procedure diagnostiche.
Studi di imaging
L'imaging nella malattia degenerativa del disco viene utilizzato principalmente per descrivere le relazioni anatomiche e le caratteristiche morfologiche dei dischi colpiti, che ha un grande valore terapeutico nel processo decisionale futuro per le opzioni di trattamento. Qualsiasi metodo di imaging, come la radiografia normale, la TC o la risonanza magnetica, può fornire informazioni utili. Tuttavia, una causa sottostante può essere trovata solo nel 15% dei pazienti poiché non sono visibili cambiamenti radiologici chiari nella malattia degenerativa del disco in assenza di ernia del disco e deficit neurologico. Inoltre, non vi è alcuna correlazione tra i cambiamenti anatomici osservati sull'imaging e la gravità dei sintomi, sebbene vi siano correlazioni tra il numero di osteofiti e la gravità del mal di schiena. Cambiamenti degenerativi nella radiografia possono anche essere visti in persone asintomatiche che portano a difficoltà nel conformarsi alla rilevanza clinica e quando iniziare il trattamento. ( Degenerative Disc Disease Physiopedia )
Radiografia normale
Questa radiografia cervicale semplice economica e ampiamente disponibile può fornire importanti informazioni su deformità, allineamento e alterazioni ossee degenerative. Al fine di determinare la presenza di instabilità spinale ed equilibrio sagittale, devono essere eseguiti studi di flessione dinamica o di estensione.
Risonanza Magnetica (MRI)
La risonanza magnetica è il metodo più comunemente utilizzato per diagnosticare i cambiamenti degenerativi nel disco intervertebrale in modo accurato, affidabile e più completo. Viene utilizzato nella valutazione iniziale di pazienti con dolore al collo dopo radiografia normale. Può fornire immagini non invasive in più pianure e fornisce immagini di qualità eccellente del disco. La risonanza magnetica può mostrare l'idratazione e la morfologia del disco in base alla densità del protone, all'ambiente chimico e al contenuto di acqua. Il quadro clinico e la storia del paziente devono essere considerati quando si interpretano i referti MRI poiché è stato dimostrato che ben il 25% dei radiologi modifica il proprio referto quando i dati clinici sono disponibili. Fonar ha prodotto il primo scanner MRI aperto con la capacità del paziente di essere scansionato in diverse posizioni come in piedi, seduto e piegato. A causa di queste caratteristiche uniche, questo scanner MRI aperto può essere utilizzato per la scansione di pazienti in posture portanti e posture in piedi per rilevare i cambiamenti patologici sottostanti che di solito sono trascurati nella risonanza magnetica convenzionale come la malattia degenerativa del disco lombare con ernia. Questa macchina è utile anche per i pazienti claustrofobici, poiché durante il processo di scansione possono guardare un grande schermo televisivo. ( Malattia degenerativa del disco: contesto, anatomia, fisiopatologia. )
Nucleo pulposus e annulus fibrosus del disco possono di solito essere identificati sulla risonanza magnetica, portando alla rilevazione dell'ernia del disco come contenuta e non contenuta. Poiché la risonanza magnetica può anche mostrare lacrime anulari e il legamento longitudinale posteriore, può essere utilizzata per classificare l'ernia. Questo può essere un semplice rigonfiamento anulare per liberare ernie del disco di frammenti. Queste informazioni possono descrivere i dischi patologici come il disco estruso, i dischi sporgenti e i dischi migrati.
Esistono diversi sistemi di classificazione basati sull'intensità del segnale MRI, sull'altezza del disco, sulla distinzione tra nucleo e anulus e sulla struttura del disco. Il metodo, di Pfirrmann et al, è stato ampiamente applicato e clinicamente accettato. Secondo il sistema modificato, ci sono 8 gradi per la malattia degenerativa del disco lombare. Il grado 1 rappresenta il normale disco intervertebrale e il grado 8 corrisponde allo stadio finale della degenerazione, raffigurante la progressione della malattia del disco. Ci sono immagini corrispondenti per aiutare la diagnosi. Poiché forniscono una buona differenziazione dei tessuti e una descrizione dettagliata della struttura del disco, le immagini sagittali ponderate T2 vengono utilizzate ai fini della classificazione. (Pfirrmann, Christian WA, et al.)
Modic ha descritto i cambiamenti che si verificano nei corpi vertebrali adiacenti ai dischi degeneranti come cambiamenti di tipo 1 e tipo 2. Nelle modifiche Modic 1, vi è una ridotta intensità delle immagini ponderate T1 e una maggiore intensità delle immagini pesate T2. Si pensa che ciò accada perché le placche terminali sono state sottoposte a sclerosi e il midollo osseo adiacente mostra una risposta infiammatoria all'aumentare del coefficiente di diffusione. Questo aumento del coefficiente di diffusione e la massima resistenza alla diffusione sono causati dalle sostanze chimiche rilasciate attraverso un meccanismo autoimmune. I cambiamenti modici di tipo 2 includono la distruzione del midollo osseo delle placche terminali vertebrali adiacenti a causa di una risposta infiammatoria e dell'infiltrazione di grasso nel midollo. Queste modifiche possono portare ad una maggiore densità del segnale su immagini pesate in T1. (Modic, MT et al.)
Tomografia computerizzata (CT)
Quando la risonanza magnetica non è disponibile, la tomografia computerizzata è considerata un test diagnostico in grado di rilevare l'ernia del disco perché ha un migliore contrasto tra i margini posterolaterali delle vertebre ossee adiacenti, il grasso perineale e il materiale erniato del disco. Anche così, quando si diagnostica l'ernia laterale, la risonanza magnetica rimane la modalità di imaging scelta.
La TAC presenta numerosi vantaggi rispetto alla risonanza magnetica, in quanto presenta un ambiente meno claustrofobico, a basso costo e una migliore rilevazione di alterazioni lievi che sono impercettibili e che potrebbero non essere presenti in altre modalità. La TC può rilevare precocemente i cambiamenti degenerativi delle faccette articolari e la spondilosi. Anche l'integrità ossea dopo la fusione è valutata meglio dalla TC.
L'ernia del disco e l'impingement nervoso associato possono essere diagnosticati utilizzando i criteri sviluppati da Gundry e Heithoff. È importante che la sporgenza del disco si trovi direttamente sopra le radici nervose che attraversano il disco ed essere focale e asimmetrica con una posizione dorsolaterale. Dovrebbe esserci una compressione o uno spostamento dimostrabile della radice del nervo. Infine, il nervo distale all'impingement (sito dell'ernia) spesso si ingrandisce e si gonfia con conseguente edema, prominenza delle vene epidurali adiacenti ed essudati infiammatori con conseguente sfocatura del margine.
Lombare Discografia
Questa procedura è controversa e, indipendentemente dal fatto che conoscere il sito del dolore abbia qualche valore riguardo alla chirurgia o meno, non è stata dimostrata. Possono verificarsi falsi positivi a causa dell'iperalgesia centrale nei pazienti con dolore cronico (reperto neurofisiologico) e a causa di fattori psicosociali. È discutibile stabilire esattamente quando il dolore discogenico diventa clinicamente significativo. Coloro che supportano questa indagine sostengono rigidi criteri per la selezione dei pazienti e nell'interpretazione dei risultati e credono che questo sia l'unico test in grado di diagnosticare il dolore discogenico. La discografia lombare può essere utilizzata in diverse situazioni, sebbene non sia scientificamente stabilita. Questi includono; diagnosi di ernia laterale, diagnosi di un disco sintomatico tra più anomalie, valutazione di anomalie simili osservate alla TC o alla risonanza magnetica, valutazione della colonna vertebrale dopo l'intervento chirurgico, selezione del livello di fusione e caratteristiche suggestive dell'esistenza del dolore discogenico.
La discografia è più preoccupata per suscitare patofisiologia piuttosto che determinare l'anatomia del disco. Pertanto, la valutazione del dolore discogenico è l'obiettivo della discografia. La risonanza magnetica può rivelare un disco dall'aspetto anormale senza dolore, mentre sulla discografia si possono vedere forti dolori in cui i risultati della risonanza magnetica sono pochi. Durante l'iniezione di soluzione fisiologica normale o del materiale di contrasto, può verificarsi un endpoint spugnoso con dischi anomali che accettano più quantità di contrasto. Il materiale di contrasto può estendersi nel nucleo polposo attraverso lacrime e fessure nell'annulus fibrosus nei dischi anormali. La pressione di questo materiale di contrasto può provocare dolore a causa delle innervazioni del nervo meningeo ricorrente, del nervo spinale misto, dei rami primari anteriori e dei rami grigi comunicanti che forniscono l'annulus fibrosus esterno. Il dolore radicolare può essere provocato quando il materiale di contrasto raggiunge il sito dell'impingement della radice nervosa dal disco anormale. Tuttavia, questo test discografico presenta diverse complicazioni come lesioni delle radici nervose, discite chimica o batterica, allergia da contrasto e esacerbazione del dolore. (Bartynski, Walter S. e A. Orlando Ortiz)
Combinazione di modalità di imaging
Al fine di valutare adeguatamente la compressione della radice nervosa e la stenosi cervicale, potrebbe essere necessaria una combinazione di metodi di imaging.
CT Discografia
Dopo aver eseguito la discografia iniziale, la discografia TC viene eseguita entro 4 ore. Può essere utilizzato per determinare lo stato del disco come ernia, sporgente, estruso, contenuto o sequestrato. Può anche essere utilizzato nella colonna vertebrale per differenziare gli effetti di massa del tessuto cicatriziale o del materiale del disco dopo un intervento chirurgico alla colonna vertebrale.
Mielografia CT
Questo test è considerato il metodo migliore per valutare la compressione della radice nervosa. Quando la TC viene eseguita in combinazione o dopo mielografia, i dettagli sull'anatomia ossea di diversi piani possono essere ottenuti con relativa facilità.
Procedure diagnostiche
Blocchi di radice del nervo selettivo transforaminale (SNRB)
Quando si sospetta una malattia degenerativa del disco multilivello in una risonanza magnetica, questo test può essere utilizzato per determinare la radice nervosa specifica che è stata colpita. SNRB è un test diagnostico e terapeutico che può essere utilizzato per la stenosi spinale lombare. Il test crea un'area demotomica a livello di ipoestesia iniettando un anestetico e un materiale di contrasto sotto guida fluoroscopica al livello interessato della radice nervosa. Esiste una correlazione tra i sintomi clinici della malattia del disco degenerativo cervicale multilivello e i risultati sulla risonanza magnetica e i risultati del SNRB secondo Anderberg et al. Esiste una correlazione del 28% con i risultati SNRB e con dolore radicolare dermatomale e aree di deficit neurologico. La maggior parte dei casi gravi di degenerazione alla risonanza magnetica è risultata correlata al 60%. Sebbene non utilizzato di routine, SNRB è un test utile per valutare i pazienti prima dell'intervento chirurgico nella malattia degenerativa del disco multilivello, in particolare sulla colonna vertebrale, insieme a caratteristiche cliniche e risultati sulla risonanza magnetica. (Narouze, Samer e Amaresh Vydyanathan)
Studi elettrografici
I test di conduzione del motore distale e dei nervi sensoriali, chiamati studi elettromiografici, che sono normali con un esame anormale dell'ago, possono rivelare sintomi di compressione nervosa che sono stati evocati nella storia clinica. Le radici nervose irritate possono essere localizzate utilizzando iniezioni per anestetizzare i nervi interessati oi recettori del dolore nello spazio discale, nell'articolazione sacroiliaca o nelle faccette articolari mediante discografia. ("Journal of Electromyography & Kinesiology Calendar")
Studi di laboratorio
I test di laboratorio vengono generalmente effettuati per escludere altre diagnosi differenziali.
Poiché le spondiloartropatie sieronegative, come la spondilite anchilosante, sono cause comuni di mal di schiena, l'immunoistocompatibilità HLA B27 deve essere testata. Si stima che 350,000 persone negli Stati Uniti e 600,000 in Europa siano state colpite da questa malattia infiammatoria di eziologia sconosciuta. Ma l'HLA B27 si trova estremamente raramente negli afroamericani. Altre spondiloartropatie sieronegative che possono essere testate usando questo gene includono l'artrite psoriasica, la malattia infiammatoria intestinale e l'artrite reattiva o la sindrome di Reiter. L'immunoglobulina sierica A (IgA) può essere aumentata in alcuni pazienti.
Test come il tasso di eritrosedimentazione (VES) e il test di livello di proteina C-reattiva (CRP) per i reagenti di fase acuta osservati nelle cause infiammatorie della lombalgia come l'osteoartrite e la malignità. È inoltre richiesto l'intero emocromo, compresi i conteggi differenziali per accertare l'eziologia della malattia. Si sospettano malattie autoimmuni quando i test del fattore reumatoide (RF) e dell'anticorpo anti-nucleare (ANA) diventano positivi. In rari casi può essere necessaria l'analisi del siero di acido urico e del liquido sinoviale per escludere la deposizione di diidrato di gotta e pirofosfato.
Trattamento
Non esiste un metodo di trattamento definitivo concordato da tutti i medici per quanto riguarda il trattamento della malattia degenerativa del disco perché la causa del dolore può differire in soggetti diversi, così come la gravità del dolore e le ampie variazioni nella presentazione clinica. Le opzioni di trattamento possono essere discusse ampiamente sotto; trattamento conservativo, trattamento medico e trattamento chirurgico.
Trattamento conservativo
Questo metodo di trattamento include la terapia fisica con interventi comportamentali, modalità fisiche, iniezioni, educazione alla schiena e metodi di back school.
Terapia basata sull'esercizio con interventi comportamentali
A seconda della diagnosi del paziente, possono essere prescritti diversi tipi di esercizi. È considerato uno dei principali metodi di gestione conservativa per il trattamento della lombalgia cronica. Gli esercizi possono essere modificati per includere esercizi di stretching, esercizi aerobici ed esercizi di rafforzamento muscolare. Una delle maggiori sfide di questa terapia include la sua incapacità di valutare l'efficacia tra i pazienti a causa di ampie variazioni nei regimi di esercizio, frequenza e intensità. Secondo gli studi, la maggior efficacia per la lombalgia sub-acuta con durata variabile dei sintomi è stata ottenuta eseguendo programmi di esercizi graduali all'interno del contesto professionale del paziente. Significativi miglioramenti sono stati osservati tra i pazienti che soffrono di sintomi cronici con questa terapia per quanto riguarda il miglioramento funzionale e la riduzione del dolore. Anche le terapie individuali progettate per ciascun paziente sotto stretto controllo e rispetto del paziente sembrano essere le più efficaci nei pazienti con mal di schiena cronico. Altri approcci conservativi possono essere utilizzati in combinazione per migliorare questo approccio. (Hayden, Jill A., et al.)
Gli esercizi aerobici, se eseguiti regolarmente, possono migliorare la resistenza. Per alleviare la tensione muscolare, è possibile utilizzare metodi di rilassamento. Il nuoto è anche considerato un esercizio per il mal di schiena. Gli esercizi a terra possono includere esercizi di estensione, allungamenti dei muscoli posteriori della coscia, allungamenti della parte bassa della schiena, allungamenti del doppio ginocchio e mento, sollevamento dei sedili, sit-up modificati, rinforzi addominali ed esercizi di montagna e abbassamento.
Modalità fisiche
Questo metodo include l'uso di stimolazione del nervo elettrico, rilassamento, impacchi di ghiaccio, biofeedback, cuscinetti di riscaldamento, fonoforesi e ionoforesi.
Stimolazione nervosa elettrica transcutanea (TENS)
In questo metodo non invasivo, la stimolazione elettrica viene erogata sulla pelle per stimolare i nervi periferici nell'area per alleviare il dolore in una certa misura. Questo metodo allevia il dolore immediatamente dopo l'applicazione, ma la sua efficacia a lungo termine è dubbia. Con alcuni studi, è stato riscontrato che non vi è alcun miglioramento significativo nel dolore e nello stato funzionale rispetto al placebo. I dispositivi che eseguono queste TENS possono essere facilmente accessibili dal reparto ambulatoriale. L'unico effetto collaterale sembra essere una lieve irritazione della pelle sperimentata in un terzo dei pazienti. (Johnson, Mark I)
Ritorno a scuola
Questo metodo è stato introdotto con l'obiettivo di ridurre i sintomi del dolore e le loro recidive. È stato introdotto per la prima volta in Svezia e tiene conto della postura, dell'ergonomia, degli esercizi appropriati per la schiena e dell'anatomia della regione lombare. Ai pazienti viene insegnata la postura corretta per sedersi, stare in piedi, sollevare pesi, dormire, lavare il viso e lavarsi i denti evitando il dolore. Rispetto ad altre modalità di trattamento, la terapia con il back school ha dimostrato di essere efficace sia in periodi immediati che intermedi per migliorare il mal di schiena e lo stato funzionale.
Educazione del paziente
In questo metodo, il fornitore istruisce il paziente su come gestire i sintomi del mal di schiena. All'inizio viene insegnata l'anatomia spinale normale e la biomeccanica che coinvolgono meccanismi di lesione. Successivamente, utilizzando i modelli spinali, la diagnosi della malattia degenerativa del disco viene spiegata al paziente. Per il singolo paziente, viene determinata la posizione equilibrata e quindi viene chiesto di mantenere tale posizione per evitare di manifestare sintomi.
Approccio bio-psicosociale alla terapia della schiena multidisciplinare
Il mal di schiena cronico può causare molto disagio al paziente, portando a disturbi psicologici e umore basso. Ciò può influire negativamente sui risultati terapeutici rendendo inutili la maggior parte delle strategie di trattamento. Pertanto, i pazienti devono essere istruiti sulle strategie cognitive apprese chiamate strategie "comportamentali" e "bio-psicosociali" per ottenere sollievo dal dolore. Oltre a trattare le cause biologiche del dolore, anche le cause psicologiche e sociali dovrebbero essere affrontate in questo metodo. Al fine di ridurre la percezione del dolore e della disabilità da parte del paziente, vengono utilizzati metodi come aspettative modificate, tecniche di rilassamento, controllo delle risposte fisiologiche mediante comportamenti appresi e rinforzo.
Massage Therapy
Per la lombalgia cronica, questa terapia sembra essere benefica. Per un periodo di 1 anno, la terapia di massaggio è risultata moderatamente efficace per alcuni pazienti rispetto all'agopuntura e ad altri metodi di rilassamento. Tuttavia, è meno efficace della TENS e della terapia fisica sebbene i singoli pazienti possano preferire l'uno all'altro. (Furlan, Andrea D., et al.)
Manipolazione spinale
Questa terapia prevede la manipolazione di un'articolazione oltre la sua normale gamma di movimento, ma non superiore a quella della normale gamma anatomica. Questa è una terapia manuale che prevede una manipolazione a leva lunga a bassa velocità. Si pensa che migliori la lombalgia attraverso diversi meccanismi come il rilascio di nervi intrappolati, la distruzione di aderenze articolari e periarticolari e attraverso la manipolazione di segmenti della colonna vertebrale sottoposti a spostamento. Può anche ridurre il rigonfiamento del disco, rilassare i muscoli ipertonici, stimolare le fibre nocicettive modificando la funzione neurofisiologica e riposizionando i menischi sulla superficie articolare.
Si ritiene che la manipolazione spinale sia superiore in termini di efficacia rispetto alla maggior parte dei metodi come TENS, terapia fisica, farmaci FANS e terapia di back school. La ricerca attualmente disponibile è positiva per quanto riguarda la sua efficacia sia a lungo che a breve termine. È anche molto sicuro somministrare terapisti poco allenati con casi di ernia del disco e cauda equina riportati solo in meno di 1 su 3.7 milioni di persone. (Bronfort, Gert, et al.)
Supporti lombari
I pazienti che soffrono di lombalgia cronica a causa di processi degenerativi a più livelli con diverse cause possono beneficiare del supporto lombare. Vi sono prove contrastanti per quanto riguarda la sua efficacia con alcuni studi che sostengono un moderato miglioramento del sollievo immediato e a lungo termine, mentre altri suggeriscono che tale miglioramento non sia comparato ad altri metodi di trattamento. I supporti lombari possono stabilizzare, correggere la deformità, ridurre le forze meccaniche e limitare i movimenti della colonna vertebrale. Può anche fungere da placebo e ridurre il dolore massaggiando le aree interessate e applicando calore.
Trazione lombare
Questo metodo utilizza un'imbracatura attaccata alla cresta iliaca e alla gabbia toracica inferiore e applica una forza longitudinale lungo la colonna vertebrale assiale per alleviare la lombalgia cronica. Il livello e la durata della forza vengono regolati in base al paziente e possono essere misurati utilizzando dispositivi sia mentre si cammina che sdraiati. La trazione lombare agisce aprendo gli spazi del disco intervertebrale e riducendo la lordosi lombare. I sintomi della malattia degenerativa del disco sono ridotti con questo metodo a causa del riallineamento temporaneo della colonna vertebrale e dei suoi benefici associati. Allevia la compressione nervosa e lo stress meccanico, interrompe le aderenze nella faccetta e nell'annulus e anche i segnali di dolore nocicettivo. Tuttavia, non ci sono molte prove riguardo alla sua efficacia nel ridurre il mal di schiena o migliorare la funzione quotidiana. Inoltre, i rischi associati alla trazione lombare sono ancora oggetto di ricerca e sono disponibili alcuni casi clinici in cui ha causato un impatto nervoso, difficoltà respiratorie e variazioni della pressione sanguigna dovute alla forza pesante e al posizionamento errato dell'imbracatura. (Harte, A et al.)
Trattamento medico
La terapia medica prevede il trattamento farmacologico con miorilassanti, iniezioni di steroidi, FANS, oppioidi e altri analgesici. Ciò è necessario, oltre al trattamento conservativo, nella maggior parte dei pazienti con malattia degenerativa del disco. La farmacoterapia ha lo scopo di controllare la disabilità, ridurre il dolore e il gonfiore e migliorare la qualità della vita. Viene fornito in base al singolo paziente in quanto non vi è consenso in merito al trattamento.
Rilassanti muscolari
Le malattie degenerative del disco possono beneficiare di rilassanti muscolari riducendo lo spasmo dei muscoli e alleviando così il dolore. L'efficacia dei miorilassanti nel miglioramento del dolore e dello stato funzionale è stata stabilita attraverso diversi tipi di ricerca. La benzodiazepina è il miorilassante più comune attualmente in uso.
Farmaci antiinfiammatori non steroidei (FANS)
Questi farmaci sono comunemente usati come primo passo nella malattia degenerativa del disco che fornisce analgesia, nonché effetti anti-infiammatori. Vi è una forte evidenza che riduce la lombalgia cronica. Tuttavia, il suo uso è limitato da disturbi gastrointestinali, come la gastrite acuta. Gli inibitori selettivi della COX2, come celecoxib, possono superare questo problema prendendo di mira solo i recettori della COX2. Il loro uso non è ampiamente accettato a causa dei suoi potenziali effetti collaterali nell'aumentare le malattie cardiovascolari con un uso prolungato.
Farmaci oppioidi
Questo è un gradino più in alto nella scala del dolore dell'OMS. È riservato ai pazienti che soffrono di forti dolori che non rispondono ai FANS ea quelli con disturbi gastrointestinali insopportabili con la terapia con FANS. Tuttavia, la prescrizione di narcotici per il trattamento del mal di schiena varia notevolmente tra i medici. Secondo la letteratura, dal 3 al 66% dei pazienti potrebbe assumere una qualche forma di oppioide per alleviare il mal di schiena. Anche se la riduzione dei sintomi a breve termine è marcata, esiste il rischio di abuso di stupefacenti a lungo termine, un alto tasso di tolleranza e difficoltà respiratorie nella popolazione anziana. Nausea e vomito sono alcuni degli effetti collaterali a breve termine riscontrati. ( Revisione sistematica: trattamento con oppioidi per il mal di schiena cronico: prevalenza, efficacia e associazione con la dipendenza )
Antidepressivi
Gli antidepressivi, a basse dosi, hanno un valore analgesico e possono essere utili nei pazienti con lombalgia cronica che possono presentare sintomi associati alla depressione. Il dolore e la sofferenza possono interrompere il sonno del paziente e ridurre la soglia del dolore. Questi possono essere affrontati usando antidepressivi a basse dosi anche se non ci sono prove che migliora la funzione.
Terapia di iniezione
Iniezioni di steroidi epidurali
Le iniezioni di steroidi epidurali sono il tipo di iniezione più utilizzato per il trattamento della malattia cronica degenerativa del disco e della radicolopatia associata. Esiste una variazione tra il tipo di steroide utilizzato e la sua dose. 8-10 ml di una miscela di metilprednisolone e soluzione salina normale sono considerati una dose efficace e sicura. Le iniezioni possono essere somministrate per via interlaminare, caudale o trans-foraminica. Un ago può essere inserito sotto la guida della fluoroscopia. In primo luogo il contrasto, poi l'anestesia locale e, infine, lo steroide viene iniettato nello spazio epidurale a livello interessato con questo metodo. Il sollievo dal dolore è ottenuto grazie alla combinazione di effetti sia dell'anestesia locale che dello steroide. Il sollievo immediato dal dolore può essere ottenuto attraverso l'anestetico locale bloccando la trasmissione del segnale del dolore e confermando anche la diagnosi. L'infiammazione è anche ridotta a causa dell'azione degli steroidi nel bloccare la cascata pro-infiammatoria.
Negli ultimi dieci anni, l'uso dell'iniezione epidurale di steroidi è aumentato del 121%. Tuttavia, vi è controversia riguardo al suo utilizzo a causa della variazione dei livelli di risposta e degli effetti avversi potenzialmente gravi. Di solito, si ritiene che queste iniezioni causino solo un sollievo a breve termine dei sintomi. Alcuni medici possono iniettare da 2 a 3 iniezioni nell'arco di una settimana, sebbene i risultati a lungo termine siano gli stessi per quelli di un paziente cui viene somministrata solo una singola iniezione. Per un periodo di un anno, non devono essere somministrate più di 4 iniezioni. Per un sollievo dal dolore più immediato ed efficace, è possibile aggiungere all'iniezione anche morfina senza conservanti. A questo scopo vengono aggiunti anche anestetici locali, come la lidocaina e la bupivacaina. Le prove per il sollievo dal dolore a lungo termine sono limitate. ("Uno studio controllato con placebo per valutare l'efficacia del sollievo dal dolore utilizzando ketamina con steroidi epidurali per la lombalgia cronica")
Ci sono potenziali effetti collaterali dovuti a questa terapia, oltre ai suoi alti costi e preoccupazioni di efficacia. Gli aghi possono essere collocati in modo errato se la fluoroscopia non viene utilizzata nel 25% dei casi, anche con la presenza di personale esperto. Il posizionamento epidurale può essere identificato in modo affidabile dal prurito. Depressione respiratoria o ritenzione urinaria possono verificarsi dopo l'iniezione con morfina e quindi il paziente deve essere monitorato per 24 ore dopo l'iniezione.
Iniezioni di sfaccettature
Queste iniezioni vengono somministrate alle faccette articolari, dette anche articolazioni zigapofisarie, situate tra due vertebre adiacenti. L'anestesia può essere iniettata direttamente nello spazio articolare o nel ramo mediale associato dei rami dorsali, che lo innerva. È stato dimostrato che questo metodo migliora l'abilità funzionale, la qualità della vita e allevia il dolore. Si pensa che forniscano benefici sia a breve che a lungo termine, anche se gli studi hanno dimostrato che sia le iniezioni di sfaccettature che le iniezioni di steroidi epidurali hanno un'efficacia simile. (Wynne, Kelly A)
Iniezioni congiunte SI
Questa è un'articolazione sinoviale diarthrodial con afflusso di nervi da assoni nervosi mielinizzati e non mielinici. L'iniezione può trattare efficacemente la malattia degenerativa del disco che coinvolge l'articolazione sacroiliaca portando a un sollievo sia a lungo che a breve termine da sintomi come lombalgia e dolore riferito a gambe, coscia e glutei. Le iniezioni possono essere ripetute ogni 2-3 mesi, ma devono essere eseguite solo se clinicamente necessario. (MAUGARS, Y. et al.)ï ¿½
Terapie non operative intradiscali per il dolore discogenico
Come descritto nelle indagini, la discografia può essere utilizzata sia come metodo diagnostico che terapeutico. Dopo aver identificato il disco malato, è possibile provare diversi metodi minimamente invasivi prima di iniziare un intervento chirurgico. La corrente elettrica e il suo calore possono essere usati per coagulare l'anello posteriore rafforzando in tal modo le fibre di collagene, denaturando e distruggendo mediatori e nocicettori infiammatori e figure di tenuta. I metodi utilizzati in questo sono chiamati terapia elettrotermica intradiscale (IDET) o annuloplastica posteriore a radiofrequenza (RPA), in cui un elettrodo viene passato al disco. IDET ha una moderata evidenza nel sollievo dei sintomi per i pazienti con patologie degenerative del disco, mentre l'RPA ha un supporto limitato per quanto riguarda la sua efficacia a breve e lungo termine. Entrambe queste procedure possono portare a complicazioni come lesioni della radice nervosa, disfunzione del catetere, infezione e ernia del disco post-procedura.
Trattamento chirurgico
Il trattamento chirurgico è riservato ai pazienti con terapia conservativa fallita tenendo conto della gravità della malattia, dell'età, di altre comorbidità, delle condizioni socio-economiche e del livello di esito atteso. Si stima che circa il 5% dei pazienti con malattia degenerativa del disco subisca un intervento chirurgico, sia per la malattia lombare che per quella cervicale. (Rydevik, Bjrn L.)
Procedure lombari della colonna vertebrale
La chirurgia lombare è indicata nei pazienti con dolore severo, con una durata da 6 a 12 mesi di terapia farmacologica inefficace, che hanno una stenosi spinale critica. L'intervento è di solito una procedura elettiva tranne nel caso della sindrome della cauda equina. Esistono due tipi di procedure che mirano a coinvolgere la fusione spinale o la decompressione o entrambe. ( Malattia degenerativa del disco: contesto, anatomia, fisiopatologia. )
fusione spinale comporta l'arresto dei movimenti in un segmento vertebrale doloroso al fine di ridurre il dolore fondendo insieme diverse vertebre usando un innesto osseo. È considerato efficace a lungo termine per i pazienti con malattia degenerativa del disco con disallineamento spinale o movimento eccessivo. Esistono diversi approcci alla chirurgia di fusione. (Gupta, Vijay Kumar, et al)
- Fusione guttur posterolaterale della colonna vertebrale lombare
Questo metodo prevede l'inserimento di un innesto osseo nella parte posterolaterale della colonna vertebrale. Un innesto osseo può essere raccolto dalla cresta iliaca posteriore. Le ossa vengono rimosse dal suo periostio per un innesto riuscito. È necessario un tutore per la schiena nel periodo post-operatorio e potrebbe essere necessario che i pazienti rimangano in ospedale per circa 5-10 giorni. Il movimento limitato e la cessazione del fumo sono necessari per una riuscita fusione. Tuttavia, possono verificarsi diversi rischi come la non unione, l'infezione, il sanguinamento e l'unione solida con il mal di schiena.
- Fusione intersomatica lombare posteriore
In questo metodo, i metodi di decompressione o discectomia possono anche essere eseguiti con lo stesso approccio. Gli innesti ossei vengono applicati direttamente sullo spazio del disco e il legamento flavum viene completamente asportato. Per la malattia degenerativa del disco, lo spazio interlaminare viene ulteriormente ampliato eseguendo una facetectomia mediale parziale. Le parentesi graffe posteriori sono opzionali con questo metodo. Ha diversi svantaggi rispetto all'approccio anteriore, come ad esempio l'inserimento di piccoli innesti, la ridotta superficie disponibile per la fusione e la difficoltà nell'esecuzione di interventi chirurgici su pazienti con deformità spinali. Il rischio maggiore è rappresentato dal non sindacato.
- Fusione intersomatica lombare anteriore
Questa procedura è simile a quella posteriore, tranne per il fatto che viene avvicinata attraverso l'addome anziché dietro. Ha il vantaggio di non interrompere i muscoli della schiena e l'apporto di nervi. È controindicato nei pazienti con osteoporosi e ha il rischio di sanguinamento, eiaculazione retrograda negli uomini, non unione e infezione.
- Fusione intersomatica lombare transforaminale
Questa è una versione modificata dell'approccio posteriore che sta diventando popolare. Offre un basso rischio con una buona esposizione e ha dimostrato di avere un risultato eccellente con alcune complicazioni come perdita di liquido cerebrospinale, insufficienza neurologica transitoria e infezione della ferita.
Artroplastica totale del disco
Questa è un'alternativa alla fusione del disco ed è stata usata per trattare la malattia degenerativa del disco lombare usando un disco artificiale per sostituire il disco interessato. La protesi totale o la protesi nucleare possono essere utilizzate a seconda della situazione clinica.
decompressione comporta la rimozione di parte del disco del corpo vertebrale, che sta spingendo un nervo a liberarlo e a fornire spazio per il suo recupero attraverso procedure chiamate discectomia e laminectomia. L'efficacia della procedura è discutibile anche se si tratta di un intervento chirurgico comunemente eseguito. Le complicanze sono molto poche con una bassa probabilità di ricorrenza di sintomi con una maggiore soddisfazione del paziente. (Gupta, Vijay Kumar, et al)
L'intervento viene eseguito attraverso un approccio della linea mediana posteriore dividendo il legamento giallo. La radice nervosa interessata viene identificata e l'anulus sporgente viene tagliato per rilasciarlo. Successivamente deve essere eseguito un esame neurologico completo e i pazienti sono generalmente idonei a tornare a casa 1 5 giorni dopo. Gli esercizi per la parte bassa della schiena dovrebbero essere iniziati presto, seguiti da un lavoro leggero e poi un lavoro pesante rispettivamente a 2 e 12 settimane.
Questa procedura può essere eseguita a un livello completo, nonché attraverso più livelli. La laminectomia deve essere il più corta possibile per evitare l'instabilità spinale. I pazienti hanno marcato sollievo dei sintomi e riduzione della radicolopatia dopo la procedura. I rischi possono includere incontinenza intestinale e vescicale, perdite di liquido cerebrospinale, danni alle radici nervose e infezione.
Procedure per la colonna cervicale
La malattia degenerativa del disco cervicale è indicata per la chirurgia quando c'è un dolore insopportabile associato a deficit motori e sensoriali progressivi. La chirurgia ha un esito favorevole di oltre il 90% quando c'è evidenza radiografica di compressione della radice nervosa. Esistono diverse opzioni tra cui discectomia cervicale anteriore (ACD), ACD e fusione (ACDF), ACDF con fissazione interna e foraminotomia posteriore. ( Malattia degenerativa del disco: contesto, anatomia, fisiopatologia. )
Terapia a base cellulare
Il trapianto di cellule staminali è emerso come una nuova terapia per la malattia degenerativa del disco con risultati promettenti. È stato scoperto che l'introduzione di condrociti autologhi riduce il dolore discogenico per un periodo di 2 anni. Queste terapie sono attualmente in fase di sperimentazione umana. (Jeong, Je Hoon, et al.)
Terapia genetica
La trasduzione genica al fine di arrestare il processo degenerativo del disco e persino indurre la rigenerazione del disco è attualmente in fase di ricerca. Per questo, i geni benefici devono essere identificati mentre degradano l'attività dei geni promotori della degenerazione. Queste nuove opzioni di trattamento danno la speranza che il trattamento futuro sia diretto alla rigenerazione dei dischi intervertebrali. (Nishida, Kotaro, et al.)
La malattia degenerativa del disco è un problema di salute caratterizzato da mal di schiena cronico dovuto a un disco intervertebrale danneggiato, come lombalgia nella colonna lombare o dolore al collo nella colonna cervicale. È una rottura di un disco intervertebrale della colonna vertebrale. Numerosi cambiamenti patologici possono verificarsi nella degenerazione del disco. Vari difetti anatomici possono anche verificarsi nel disco intervertebrale. Lombalgia e dolore al collo sono i principali problemi epidemiologici, che si pensa siano correlati alla malattia degenerativa del disco. Il mal di schiena è la seconda causa principale delle visite in studio negli Stati Uniti. Si stima che circa l'80% degli adulti statunitensi soffra di lombalgia almeno una volta durante la vita. Pertanto, è necessaria una comprensione approfondita della malattia degenerativa del disco per gestire questa condizione comune. - Dr. Alex Jimenez DC, CCST Insight
L'ambito delle nostre informazioni è limitato a chiropratica, muscoloscheletrica, farmaci fisici, benessere e problemi di salute sensibili e / o articoli, argomenti e discussioni di medicina funzionale. Utilizziamo protocolli funzionali di salute e benessere per trattare e supportare la cura di lesioni o disturbi del sistema muscolo-scheletrico. I nostri post, argomenti, argomenti e approfondimenti riguardano questioni cliniche, questioni e argomenti che riguardano e supportano direttamente o indirettamente il nostro ambito di pratica clinica. * Il nostro ufficio ha fatto un ragionevole tentativo di fornire citazioni di supporto e ha identificato lo studio di ricerca pertinente o studi a sostegno dei nostri post. Su richiesta, mettiamo anche a disposizione del consiglio e / o del pubblico copie degli studi di ricerca di supporto. Comprendiamo che trattiamo questioni che richiedono una spiegazione aggiuntiva su come può essere d'aiuto in un particolare piano di assistenza o protocollo di trattamento; pertanto, per discutere ulteriormente l'argomento di cui sopra, non esitate a chiedere al Dr. Alex Jimenez o contattarci a 915-850-0900. I fornitori con licenza in Texas * e New Mexico *
A cura del Dr. Alex Jimenez DC, CCST
Riferimenti
- "Malattia degenerativa del disco". Salute della colonna vertebrale, 2017, www.spine-health.com/glossary/degenerative-disc-disease.
- Modic, Michael T. e Jeffrey S. Ross. "Malattia degenerativa del disco lombare" Radiology, vol 245, no. 1, 2007, pagg. 43-61. Radiological Society Of North America (RSNA), doi: 10.1148 / radiol.2451051706.
- "Malattia degenerativa del disco: background, anatomia, fisiopatologia". Emedicine.Medscape.Com, 2017, emedicine.medscape.com/article/1265453-overview.
- Taher, Fadi et al. Malattia degenerativa del disco lombare: concetti attuali e futuri di diagnosi e gestione Advances In Orthopaedics, vol 2012, 2012, pp. 1-7. Hindawi Limited, doi: 10.1155 / 2012/970752.
- Choi, Yong-Soo. Patofisiologia della malattia degenerativa del disco . Asian Spine Journal, vol 3, no. 1, 2009, pag. 39. Società coreana di chirurgia della colonna vertebrale (KAMJE), doi: 10.4184 / asj.2009.3.1.39.
- Wheater, Paul R et al. Istologia funzionale di Wheater. 5a ed., [Nuova Delhi], Churchill Livingstone, 2007 ,.
- Palmgren, Tove et al. "Uno studio immunoistochimico delle strutture nervose nell'anulus fibroso dei dischi intervertebrali lombari normali umani" Spine, vol 24, no. 20, 1999, p. 2075. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-199910150-00002.
- BOGDUK, NIKOLAI et al. L'innervazione dei dischi intervertebrali cervicali Colonna vertebrale, vol 13, no. 1, 1988, pagg. 2-8. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-198801000-00002.
- �Disco intervertebrale � Colonna vertebrale � Orthobullets.Com.� Orthobullets.Com, 2017, www.orthobullets.com/spine/9020/intervertebral-disc.
- Suthar, Pokhraj. MRI Evaluation Of Lumbar Disc Degenerative Disease. 'JOURNAL OF CLINICAL AND DIAGNOSTIC RESEARCH, 2015, JCDR Research And Publications, doi: 10.7860 / jcdr / 2015 / 11927.5761.
- Buckwalter, Joseph A. "Invecchiamento e degenerazione del disco intervertebrale umano" Spine, vol 20, no. 11, 1995, pagg. 1307-1314. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-199506000-00022.
- Roberts, S. et al. "Senescenza nei dischi intervertebrali umani" European Spine Journal, vol 15, no. S3, 2006, pagg. 312-316. Springer Nature, doi: 10.1007 / s00586-006-0126-8.
- Boyd, Lawrence M. et al. Degenerazione ad esordio precoce del disco intervertebrale e della placca terminale vertebrale nei topi carenti di collagene di tipo IX Artrite e reumatismi, vol 58, no. 1, 2007, pagg. 164-171. Wiley-Blackwell, doi: 10.1002 / art.23231.
- Williams, FMK e PN Sambrook. Dolore al collo e alla schiena e degenerazione del disco intervertebrale: ruolo dei fattori occupazionali . Best Practice & Research Clinical Rheumatology, vol 25, no. 1, 2011, pagg. 69-79. Elsevier BV, doi: 10.1016 / j.berh.2011.01.007.
- Batti , Michele C. Lumbar Disc Degeneration: Epidemiology And Genetics . The Journal Of Bone And Joint Surgery (American), vol 88, no. suppl_2, 2006, p. 3. Ovid Technologies (Wolters Kluwer Health), doi: 10.2106 / jbjs.e.01313.
- BATTI , MICHELE C. et al. 1991 Premio Volvo per le scienze cliniche Spine, vol 16, no. 9, 1991, pagg. 1015-1021. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-199109000-00001.
- Kauppila, LI Atherosclerosis And Disc Degeneration / Low-Back Pain A Systematic Review . Journal Of Vascular Surgery, vol 49, no. 6, 2009, pag. 1629. Elsevier BV, doi: 10.1016 / j.jvs.2009.04.030.
- Uno studio basato sulla popolazione sulla degenerazione del disco giovanile e sulla sua associazione con sovrappeso e obesità, lombalgia e stato funzionale ridotto. Samartzis D, Karppinen J, Mok F, Fong DY, Luk KD, Cheung KM. J Bone Joint Surg Am 2011; 93 (7): 662. The Spine Journal, vol 70, no. 11, 7, pag. 2011. Elsevier BV, doi: 677 / j.spinee.10.1016.
- Gupta, Vijay Kumar et al. Discopatia degenerativa lombare: presentazione clinica e approcci terapeutici. IOSR Journal Of Dental And Medical Sciences, vol 15, no. 08, 2016, pagg. 12-23. Riviste IOSR, doi: 10.9790 / 0853-1508051223.
- Bhatnagar, Sushma e Maynak Gupta. "Linee guida di pratica clinica basate sull'evidenza per la gestione interventistica del dolore nel dolore da cancro" Indian Journal Of Palliative Care, vol 21, no. 2, 2015, pag. 137. Medknow, doi: 10.4103 / 0973-1075.156466.
- KIRKALDY-WILLIS, WH et al. Patologia e patogenesi della spondilosi e stenosi lombare . Colonna vertebrale, vol 3, no. 4, 1978, pagg. 319-328. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-197812000-00004.
- KONTTINEN, YRJ T. et al. "Analisi neuroimmunoistochimica degli elementi neurali nocicettivi peridiscali" Spine, vol 15, no. 5, 1990, pagg. 383-386. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-199005000-00008.
- Brisby, Helena. "Patologia e possibili meccanismi di risposta del sistema nervoso alla degenerazione del disco" The Journal Of Bone And Joint Surgery (American), vol 88, no. suppl_2, 2006, p. 68. Ovid Technologies (Wolters Kluwer Health), doi: 10.2106 / jbjs.e.01282.
- Jason M. Highsmith, MD. �Sintomi degenerativi della malattia del disco | Mal di schiena, dolore alle gambe.� Spineuniverse, 2017, www.spineuniverse.com/conditions/degenerative-disc/symptoms-degenerative-disc-disease.
- �Malattia degenerativa del disco � Physiopedia� Physio-Pedia.Com, 2017, www.fisio-pedia.com/Degenerative_Disc_Disease.
- Modic, MT et al. "Malattia degenerativa del disco: valutazione dei cambiamenti nel midollo del corpo vertebrale con imaging a risonanza magnetica ..." Radiology, vol 166, no. 1, 1988, pagg. 193-199. Radiological Society Of North America (RSNA), doi: 10.1148 / radiology.166.1.3336678.
- Pfirrmann, Christian WA et al. Classificazione della risonanza magnetica della degenerazione del disco intervertebrale lombare . Colonna vertebrale, vol 26, no. 17, 2001, pagg. 1873-1878. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-200109010-00011.
- Bartynski, Walter S. e A. Orlando Ortiz. Valutazione interventistica del disco lombare: discografia lombare provocatoria e discografia anestetica funzionale Tecniche di radiologia vascolare e interventistica, vol 12, no. 1, 2009, pagg. 33-43. Elsevier BV, doi: 10.1053 / j.tvir.2009.06.003.
- Narouze, Samer e Amaresh Vydyanathan. Iniezione transforaminale cervicale guidata da ultrasuoni e blocco selettivo della radice nervosa Tecniche di anestesia regionale e gestione del dolore, vol 13, no. 3, 2009, pagg. 137-141. Elsevier BV, doi: 10.1053 / j.trap.2009.06.016.
- Journal of Electromyography & Kinesiology Calendar. Journal Of Electromyography And Kinesiology, vol 4, no. 2, 1994, pag. 126. Elsevier BV, doi: 10.1016 / 1050-6411 (94) 90034-5.
- Hayden, Jill A. et al. "Revisione sistematica: strategie per l'utilizzo della terapia fisica per migliorare i risultati nella lombalgia cronica" Annals Of Internal Medicine, vol 142, no. 9, 2005, pag. 776. American College Of Physicians, doi: 10.7326 / 0003-4819-142-9-200505030-00014.
- Johnson, Mark I. `` Stimolazione elettrica transcutanea del nervo (TENS) e dispositivi simili alla TENS: forniscono sollievo dal dolore?. 'Pain Reviews, vol 8, no. 3-4, 2001, pagg. 121-158. Portico, doi: 10.1191 / 0968130201pr182ra.
- Harte, A et al. Efficacia della trazione lombare nella gestione della lombalgia . Fisioterapia, vol 88, no. 7, 2002, pagg. 433-434. Elsevier BV, doi: 10.1016 / s0031-9406 (05) 61278-3.
- Bronfort, Gert et al. "Efficacia della manipolazione e mobilizzazione della colonna vertebrale per la lombalgia e il dolore al collo: una revisione sistematica e la migliore sintesi delle prove" The Spine Journal, vol 4, no. 3, 2004, pagg. 335-356. Elsevier BV, doi: 10.1016 / j.spinee.2003.06.002.
- Furlan, Andrea D. et al. Massage For Low-Back Pain: A Systematic Review within The Framework Of The Cochrane Collaboration Back Review Group . Spine, vol 27, no. 17, 2002, pagg. 1896-1910. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-200209010-00017.
- Revisione sistematica: trattamento con oppioidi per il mal di schiena cronico: prevalenza, efficacia e associazione con la dipendenza . Governance clinica: An International Journal, vol 12, no. 4, 2007, Emerald, doi: 10.1108 / cgij.2007.24812dae.007.
- Uno studio controllato con placebo per valutare l'efficacia del sollievo dal dolore usando la ketamina con steroidi epidurali per la lombalgia cronica. International Journal Of Science And Research (IJSR), vol 5, no. 2, 2016, pagg. 546-548. Giornale internazionale di scienza e ricerca, doi: 10.21275 / v5i2.nov161215.
- Wynne, Kelly A. "Iniezioni alle articolazioni delle facce nella gestione della lombalgia cronica: una revisione." Pain Reviews, vol 9, no. 2, 2002, pagg. 81-86. Portico, doi: 10.1191 / 0968130202pr190ra.
- MAUGARS, Y. et al. VALUTAZIONE DELL'EFFICACIA DELLE INIEZIONI DI CORTICOSTEROIDE SACROILIACHE NELLE SPONDILARTROPATIE: UNO STUDIO IN DOPPIO CIECO. Reumatologia, vol 35, no. 8, 1996, pagg. 767-770. Oxford University Press (OUP), doi: 10.1093 / reumatologia / 35.8.767.
- Rydevik, Bjérn L. Point Of View: Seven- to 10-Year Outcome of Decompressive Surgery For Degenerative Lumbar Spinal Stenosis. Spine, vol 21, no. 1, 1996, pag. 98. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-199601010-00023.
- Jeong, Je Hoon et al. "Rigenerazione dei dischi intervertebrali in un modello di degenerazione del disco di ratto mediante cellule stromali impiantate derivate dal tessuto adiposo" Acta Neurochirurgica, vol 152, no. 10, 2010, pagg. 1771-1777. Springer Nature, doi: 10.1007 / s00701-010-0698-2.
- Nishida, Kotaro et al. Approccio di terapia genica per la degenerazione del disco e disturbi spinali associati . European Spine Journal, vol 17, no. S4, 2008, pagg. 459-466. Springer Nature, doi: 10.1007 / s00586-008-0751-5.

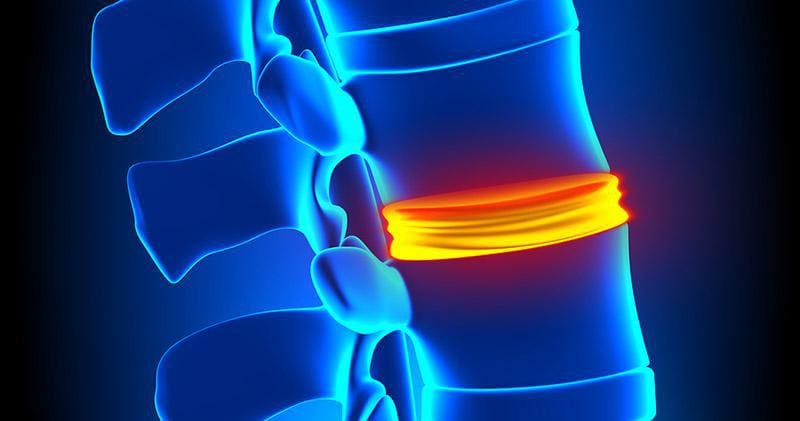
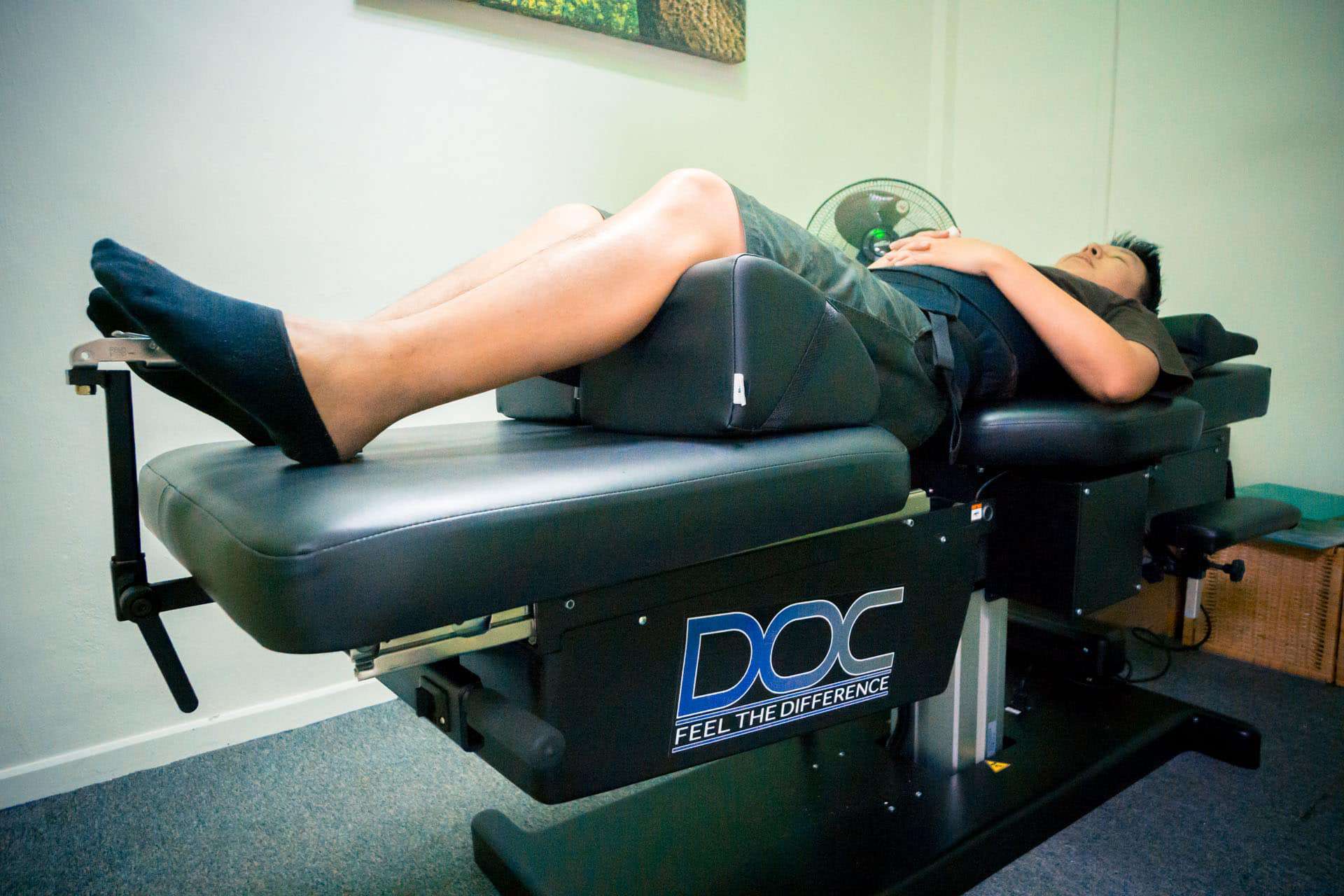




 ï ¿½
ï ¿½