
Caso di studio statunitense: chiropratica e ictus vertebro-basilare
Thomas M Kosloff1 * , David Elton1 , Jiang Tao2 e Wade M Bannister2
TERAPIE CHIROPRATICHE E MANUALI
Astratto
sfondo: Vi sono controversie che circondano il rischio di manipolazione, spesso usato dai chiropratici, rispetto alla sua associazione con l'ictus del sistema di arteria vertebrobasilar (VBA). L'obiettivo di questo studio era quello di confrontare le associazioni tra cure chiropratiche e colpi VBA con la cura del medico curante (PCP) e la corsa VBA.
Metodi: Il disegno dello studio era uno studio di controllo del caso di membri del piano sanitario assicurati commercialmente e Medicare Advantage (MA) nella popolazione degli Stati Uniti tra il 1 ° gennaio 2011 e il 31 dicembre 2013. I dati amministrativi sono stati utilizzati per identificare le esposizioni alla cura chiropratica e PCP. Sono state condotte analisi separate utilizzando la regressione logistica condizionale per le popolazioni assicurate commercialmente e per le popolazioni MA. L'analisi della popolazione commerciale è stata ulteriormente stratificata per età (<45 anni;? 45 anni). Gli odds ratio sono stati calcolati per misurare le associazioni per diversi periodi di rischio. È stata condotta un'analisi descrittiva secondaria per determinare la rilevanza dell'utilizzo di visite chiropratiche come proxy per l'esposizione al trattamento manipolativo.
risultati: Ci sono stati un totale di 1,829 casi di ictus VBA (1,159 commerciali; 670 MA). I risultati non hanno mostrato alcuna associazione significativa tra visite chiropratiche e ictus VBA né per la popolazione né per i campioni stratificati per età. Sia nella popolazione commerciale che in quella MA, c'era un'associazione significativa tra le visite PCP e l'incidenza di ictus VBA indipendentemente dalla durata del periodo di rischio. I risultati erano simili per i campioni stratificati per età. I risultati dell'analisi secondaria hanno mostrato che le visite chiropratiche non hanno segnalato l'inclusione della manipolazione in quasi un terzo dei casi di ictus nella popolazione commerciale e solo in 1 dei 2 casi della coorte MA.
Conclusioni: Non abbiamo trovato un'associazione significativa tra l'esposizione alla cura chiropratica e il rischio di ictus VBA. Concludiamo che la manipolazione è una causa improbabile del colpo VBA. L'associazione positiva tra le visite PCP e l'ictus VBA è probabilmente dovuta alle decisioni del paziente a cercare la cura dei sintomi (mal di testa e dolore al collo) della dissezione arteriosa. Concludiamo inoltre che l'utilizzo di visite chiropratiche come misura dell'esposizione alla manipolazione può portare a stime non affidabili della forza dell'associazione con il verificarsi di ictus VBA.
parole chiave: Chiropratica, Cura primaria, Manipolazione cervicale, Colpo vertebrobasilar, Eventi avversi
sfondo
L'onere del dolore al collo e mal di testa o emicrania tra gli adulti negli Stati Uniti è significativo. I dati di indagine indicano che 13% degli adulti ha riportato dolore al collo negli ultimi 3 mesi [1]. In un dato anno, il dolore al collo colpisce 30% a 50% degli adulti della popolazione generale [2]. I tassi di prevalenza sono stati riferiti in misura maggiore nei paesi con più avanzate economie, come negli USA, con una maggiore incidenza di dolori al collo osservati negli impiegati e nei computer [3]. Simile al dolore al collo, la prevalenza di mal di testa è sostanziale. Durante qualsiasi periodo di tempo di 3, gravi emicranie o emicranie si riferiscono affinché uno di otto adulti [1].
Il dolore al collo è un motivo molto comune per cercare servizi di assistenza sanitaria. "Nel 2004, 16.4 milioni di visite di pazienti o l'1.5% di tutte le visite di assistenza sanitaria a ospedali e studi medici erano per dolore al collo" [4]. L'ottanta per cento (80%) delle visite si è verificato come cure ambulatoriali in uno studio medico [4]. Anche l'utilizzo delle risorse sanitarie per il trattamento del mal di testa è significativo. Nel 2006, gli adulti hanno effettuato quasi 11 milioni di visite mediche con diagnosi di cefalea, oltre 1 milione di visite ambulatoriali in ospedale, 3.3 milioni di visite al pronto soccorso e 445mila ricoveri ospedalieri [1].
Negli Stati Uniti, la cura chiropratica è spesso utilizzata da individui con colpi di collo e / o mal di testa. Un'indagine nazionale dei chiropratici in 2003 ha riferito che le condizioni del collo e il dolore al cervello / del viso sono state rispettivamente rispettivamente per 18.7% e 12% dei principali reclami del paziente [5]. I chiropratici utilizzano regolarmente il trattamento manipolativo spinale (SMT) nella gestione dei pazienti che presentano con il collo e / o il mal di testa [6], da soli o combinati con altri approcci di trattamento [7-10].
Mentre le sintesi delle prove suggeriscono i benefici dell'SMT per il dolore al collo [7-9,11-13] e vari tipi di mal di testa [10,12,14-16], il potenziale di eventi avversi rari ma gravi (AE) dopo l'SMT cervicale è una preoccupazione per i ricercatori [17,18], i professionisti [19,20], le organizzazioni professionali [21-23], i responsabili politici [24,25] e il pubblico [26,27]. In particolare, il verificarsi di ictus a carico del sistema arterioso vertebro-basilare (ictus VBA) è stato associato alla manipolazione cervicale. Una recente pubblicazione [28] che valuta la sicurezza della cura chiropratica ha riportato che ... la frequenza di eventi avversi gravi variava tra 5 colpi / 100,000 manipolazioni a 1.46 eventi avversi gravi / 10,000,000 manipolazioni e 2.68 morti / 10,000,000 manipolazioni . Queste stime sono state, tuttavia, derivate da rapporti aneddotici retrospettivi e dati sulle richieste di risarcimento per responsabilità, e non consentono conclusioni sicure sulla frequenza effettiva delle complicanze neurologiche a seguito di manipolazione spinale.
Diverse revisioni sistematiche che indagano l'associazione tra ictus e manipolazione cervicale chiropraticahanno riferito che i dati sono insufficienti per produrre conclusioni definitive sulla sua sicurezza [28-31]. Due studi di controllo del caso [32,33] hanno utilizzato le visite di un chiropratico come proxy per SMT nelle loro analisi di database di sistemi sanitari standardizzati per la popolazione dell'Ontario (Canada). Il più recente di questi studi [32] includeva anche una metodologia case-crossover, che riduceva il rischio di bias da variabili confondenti. Entrambi gli studi di controllo del caso hanno riportato un aumento del rischio di ictus VBA in associazione a visite chiropratiche per la popolazione di età inferiore ai 45 anni. Cassidy, et al. [32] hanno riscontrato, tuttavia, che l'associazione era simile alle visite a un medico di base (PCP). Di conseguenza, i risultati di questo studio hanno suggerito che l'associazione tra cure chiropratiche e ictus non fosse causale. In contrasto con questi studi, che hanno trovato un'associazione significativa tra visite chiropratiche e ictus VBA nei pazienti più giovani (<45 anni), l'analisi di una serie di casi basata sulla popolazione ha suggerito che i pazienti con ictus VBA che hanno consultato un chiropratico l'anno prima del loro l'ictus era più vecchio (età media 57.6 anni) rispetto a quanto precedentemente documentato [34].
Il lavoro di Cassidy, et al. [32] è stato valutato qualitativamente come una delle indagini progettate in modo più robusto dell'associazione tra trattamento manipolativo chiropratico e ictus VBA [31]. Per quanto ne sappiamo, questo lavoro non è stato riprodotto nella popolazione degli Stati Uniti. Pertanto, lo scopo principale di questo studio è replicare il disegno epidemiologico di controllo del caso pubblicato da Cassidy, et al. [32] per indagare l'associazione tra cure chiropratiche e ictus VBA; e confrontarlo con l'associazione tra la recente cura del PCP e l'ictus VBA in campioni delle popolazioni commerciali statunitensi e Medicare Advantage (MA). Uno scopo secondario di questo studio è valutare l'utilità di impiegare visite chiropratiche come misura sostitutiva per l'esposizione alla manipolazione spinale.
Metodi
Design studio e popolazione
Abbiamo sviluppato uno studio di controllo dei casi basato sull'esperienza degli assicurati commerciali e dei membri del piano sanitario MA tra il 1 gennaio 2011 e il 31 dicembre 2013. I criteri generali per l'adesione a un piano sanitario commerciale o MA includevano la residenza o il lavoro in una regione in cui la copertura sanitaria è stata offerta dall'assicuratore. Gli individui devono avere Medicare Parte A e Parte B per partecipare a un piano MA. Il set di dati includeva membri del piano sanitario situati in 49 dei 50 stati. Il North Dakota era l'unico Stato non rappresentato.
Sia i dati dei casi che i dati di controllo sono stati estratti dalla stessa popolazione di origine, che comprendeva i dati del piano sanitario nazionale per 35,726,224 membri unici commerciali e 3,188,825 MA unici. Poiché i membri potrebbero essere iscritti per più di un anno, la media l'appartenenza commerciale annuale è stata di 14.7 milioni di membri e l'adesione media annuale di MA è stata di 1.4 milioni di membri durante il periodo di studio triennale, che è paragonabile a ~ 5% della popolazione totale statunitense basata sui dati disponibili presso US Census Bureau [35]. I dati relativi alle dichiarazioni amministrativi sono stati utilizzati per individuare i casi, nonché le caratteristiche del paziente e l'utilizzo del servizio sanitario.
I casi di ictus comprendevano tutti i pazienti ammessi ad un ospedale acuto di cura con occlusioni vertebrobasilar (VBA) e stenosi come definiti dai codici ICD-9 di 433.0, 433.01, 433.20 e 433.21 durante il periodo di studio. Pazienti con più di un ammissione per un colpo VBA sono stati esclusi dallo studio. Per ciascun caso di corsa sono stati selezionati in modo casuale quattro controlli corrispondenti all'età e al sesso dei membri qualificati campionati. I casi e i controlli sono stati ordinati in modo casuale prima della corrispondenza usando un algoritmo di corrispondenza avido [36].
esposizioni
La data dell'indice è stata definita come la data di ammissione per la corsa VBA. Tutti gli incontri con un chiropratico o un medico di base (PCP) prima della data dell'indice sono stati considerati come esposizioni. Per valutare l'impatto del trattamento chiropratico e PCP, il periodo di pericolo indicato in questo studio era da zero a 30 giorni prima della data di indice. Per l'analisi PCP, la data di indice è stata esclusa dal periodo di pericolo dato che i pazienti potrebbero consultare PCP dopo un ictus. La copertura standard del piano sanitario ha incluso un limite delle visite chiropratiche 20. In circostanze rare un piccolo datore di lavoro può aver scelto un limite di visita 12. Un'analisi interna (dati non mostrati) ha rivelato che 5% delle popolazioni combinate (commerciali e MA) ha raggiunto i loro limiti di visita chiropratica. Le istanze di un datore di lavoro che non coprivano la cura chiropratica sono state ritenute così rare che non avrebbe avuto alcun impatto misurabile sull'analisi. Non c'erano limiti al numero di visite di PCP rimborsate all'anno.
Analisi
Sono state eseguite due serie di analisi analoghe, una per la popolazione assicurata in commercio e una per la popolazione MA. In ciascuna serie di analisi sono stati utilizzati modelli di regressione logistica condizionale per esaminare l'associazione tra esposizioni e colpi VBA. Per misurare l'associazione, abbiamo stimato il rapporto di probabilità di avere il colpo VBA e l'effetto del numero totale di visite chiropratiche e visite PCP entro il periodo di pericolo. Le analisi sono state applicate a diversi periodi di pericolo, inclusi un giorno, tre giorni, sette giorni, giorni 14 e giorni 30 per visite chiropratiche e PCP. I risultati delle analisi di visita chiropratica e PCP sono stati quindi confrontati per trovare prova di rischio eccessivo di avere ictus per i pazienti con visite chiropratiche durante il
periodo di pericolo. Precedenti ricerche hanno indicato che la maggior parte dei pazienti che sperimentano una dissezione delle arterie vertebrali sono sotto l'età di 45. Pertanto, per studiare l'impatto dell'esposizione sulla popolazione in età diverse, sono state effettuate analisi separate per i pazienti stratificati per età (negli anni 45 e 45 anni e più) per lo studio della popolazione commerciale. Il numero di visite all'interno del periodo di pericolo è stato inserito come una variabile continua nel modello logistico. Il test di chi square è stato utilizzato per analizzare la proporzione di co-morbidità nei casi rispetto ai controlli.
È stata eseguita un'analisi secondaria per valutare l'importanza dell'utilizzo di visite chiropratiche come proxy per la manipolazione spinale. I database commerciali e MA sono stati interrogati per identificare le proporzioni di casi di ictus VBA e controlli abbinati per i quali era o non era registrato almeno un codice procedurale di trattamento manipolativo spinale chiropratico (CPT 98940 - 98942). L'analisi ha anche calcolato l'uso di un altro codice di terapia manuale (CPT 97140), che può essere impiegato dai chiropratici come mezzo alternativo per riportare la manipolazione spinale.
Etica
Il consiglio di revisione istituzionale del New England (NEIRB) ha stabilito che questo studio è stato esentato dalla revisione dell'etica.
Risultati
Il campione di studio commerciale comprendeva casi di ictus 1,159 VBA nel corso del triennio e controlli 4,633 età e genere. L'età media dei pazienti era 65.1 anni e 64.8% dei pazienti era maschile (Tabella 1). Il tasso di prevalenza della corsa VBA nella popolazione commerciale era 0.0032%.

C'è stato un totale di casi di ictus 670 e controlli corrispondenti 2,680 inclusi nello studio MA. L'età media dei pazienti era 76.1 anni e 58.6% dei pazienti era maschile (Tabella 2). Per la popolazione MA, il tasso di prevalenza della corsa VBA era 0.021%.

I reclami durante un periodo di un anno prima della data indice sono stati estratti per identificare i disturbi in comorbidità. Sia i casi commerciali che quelli MA avevano un'alta percentuale di comorbidità, con il 71.5% dei casi nello studio commerciale e l'88.5% dei casi nello studio MA che riportava almeno una delle condizioni di comorbidità (Tabella 3). Sono state identificate sei condizioni di comorbidità di particolare interesse, tra cui malattia ipertensiva (ICD-9 401 404), ischemica malattie cardiache (ICD-9), malattie della circolazione polmonare (ICD-410), altre forme di malattie cardiache (ICD-414), ipercolesterolemia pura (ICD-9) e altre malattie ghiandole endocrine (ICD-415-417). C'erano differenze statisticamente significative (p = <9) tra i gruppi per la maggior parte delle comorbidità. Proporzioni maggiori di disturbi in comorbidità (p = <420) sono state riportate nei casi commerciali e MA per malattie ipertensive, malattie cardiache e disturbi endocrini (Tabella 429). I casi commerciali hanno anche mostrato una percentuale maggiore di malattie della circolazione polmonare, che era statisticamente significativa (p = 9). Non c'erano differenze significative nell'ipercolesterolemia pura per le popolazioni commerciali o MA. Nel complesso, i casi sia nella popolazione commerciale che in quella MA avevano più probabilità (p = <272.0) di avere almeno una condizione di comorbidità.
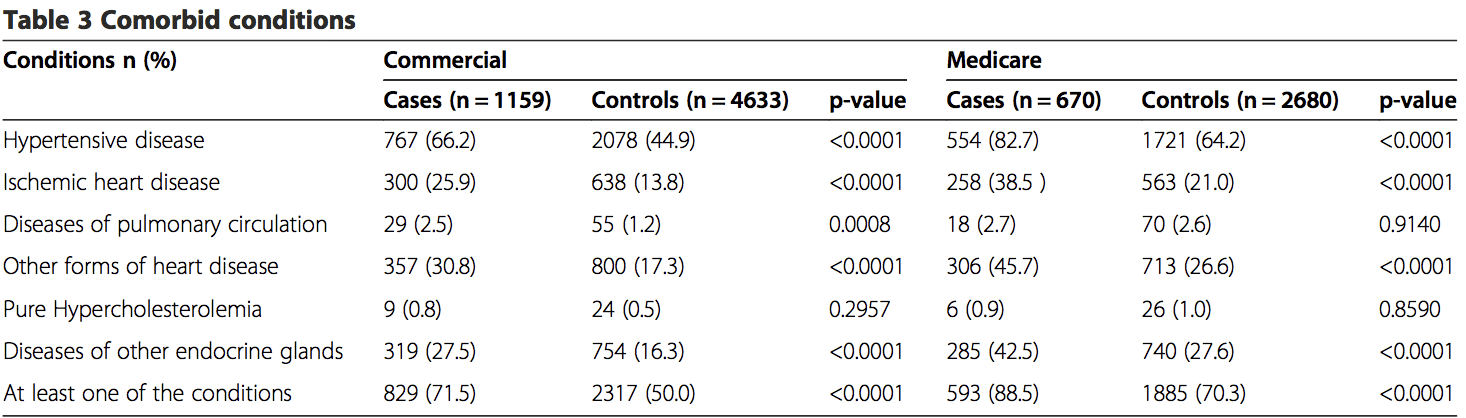 Tra gli assicurati commerciali, il 1.6% dei casi di ictus aveva visitato i chiropratici entro 30 giorni dall'ammissione all'ospedale, rispetto ai 1.3% dei controlli che visitavano i chiropratici entro 30 giorni prima della loro data di indice. Tra i casi di ictus, 18.9% aveva visitato un PCP entro 30 giorni prima della loro data di indice, mentre solo 6.8% dei controlli avevano visitato un PCP (Tabella 4). La percentuale di esposizioni per visite chiropratiche era minore nel campione MA entro il periodo di pericolo di 30 (casi = 0.3%; controlli = 0.9%). Tuttavia, la percentuale di esposizioni per le visite PCP è stata superiore, con 21.3% dei casi con visite PCP rispetto a 12.9% per i controlli (Tabella 5).
Tra gli assicurati commerciali, il 1.6% dei casi di ictus aveva visitato i chiropratici entro 30 giorni dall'ammissione all'ospedale, rispetto ai 1.3% dei controlli che visitavano i chiropratici entro 30 giorni prima della loro data di indice. Tra i casi di ictus, 18.9% aveva visitato un PCP entro 30 giorni prima della loro data di indice, mentre solo 6.8% dei controlli avevano visitato un PCP (Tabella 4). La percentuale di esposizioni per visite chiropratiche era minore nel campione MA entro il periodo di pericolo di 30 (casi = 0.3%; controlli = 0.9%). Tuttavia, la percentuale di esposizioni per le visite PCP è stata superiore, con 21.3% dei casi con visite PCP rispetto a 12.9% per i controlli (Tabella 5).
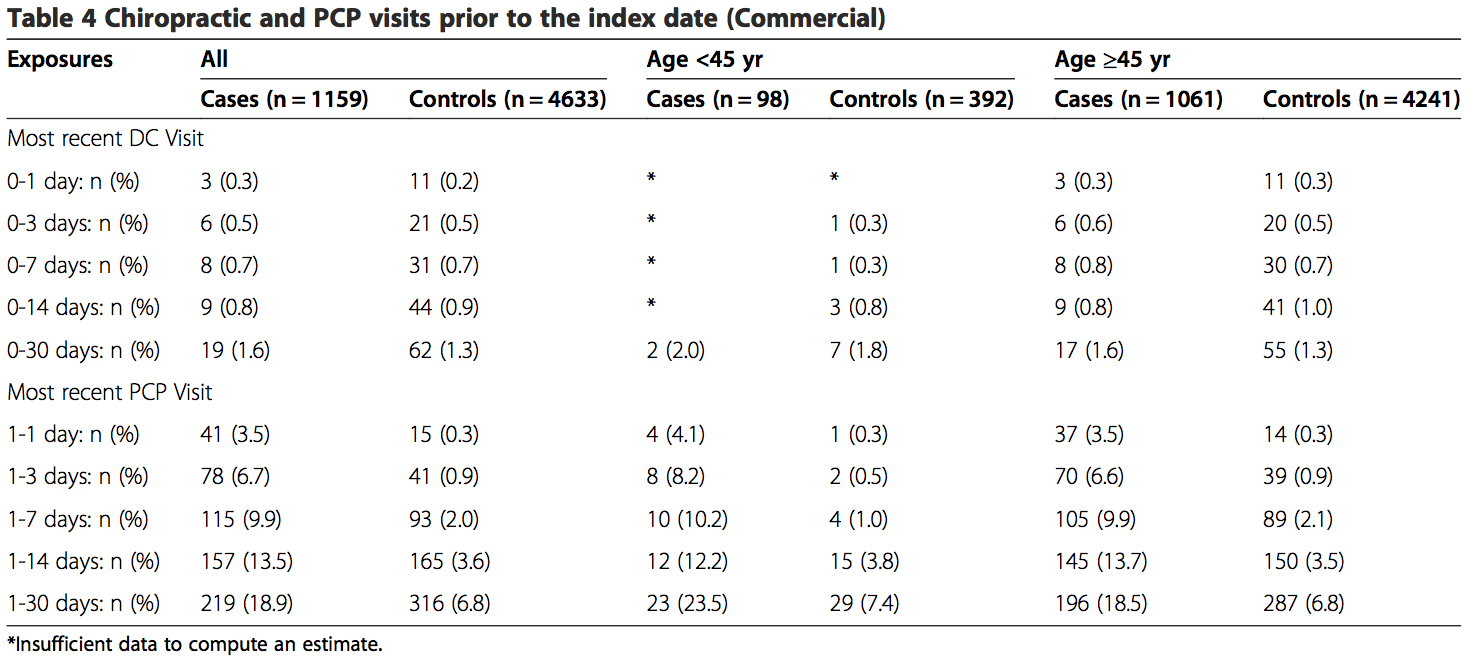
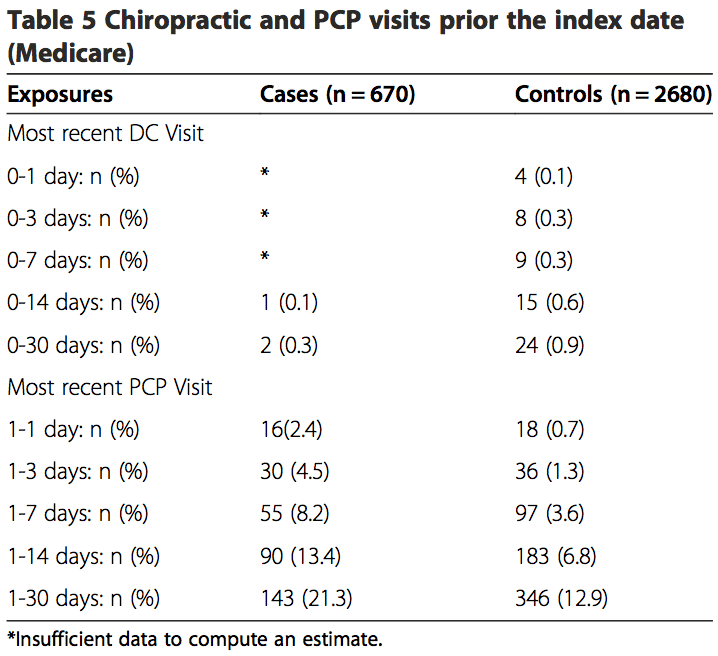 I risultati delle analisi sia della popolazione commerciale che della popolazione MA erano simili (Tabelle 6, 7 e 8). Non è stata rilevata alcuna associazione tra le visite chiropratiche e l'ictus VBA per il campione complessivo o per campioni stratificati per età. Nessun odds ratio stimato era significativo al livello di confidenza del 95%. I dati MA erano insufficienti per calcolare le misure statistiche di associazione per periodi di rischio inferiori a 0 giorni per le visite chiropratiche. Quando stratificati per età, i dati erano troppo scarsi per calcolare misure di associazione per periodi di pericolo inferiori a 14-0 giorni nella popolazione commerciale. I dati erano troppo pochi per analizzare il rischio associativo mediante diagnosi di mal di testa e / o dolore al collo (dati non mostrati).
I risultati delle analisi sia della popolazione commerciale che della popolazione MA erano simili (Tabelle 6, 7 e 8). Non è stata rilevata alcuna associazione tra le visite chiropratiche e l'ictus VBA per il campione complessivo o per campioni stratificati per età. Nessun odds ratio stimato era significativo al livello di confidenza del 95%. I dati MA erano insufficienti per calcolare le misure statistiche di associazione per periodi di rischio inferiori a 0 giorni per le visite chiropratiche. Quando stratificati per età, i dati erano troppo scarsi per calcolare misure di associazione per periodi di pericolo inferiori a 14-0 giorni nella popolazione commerciale. I dati erano troppo pochi per analizzare il rischio associativo mediante diagnosi di mal di testa e / o dolore al collo (dati non mostrati).
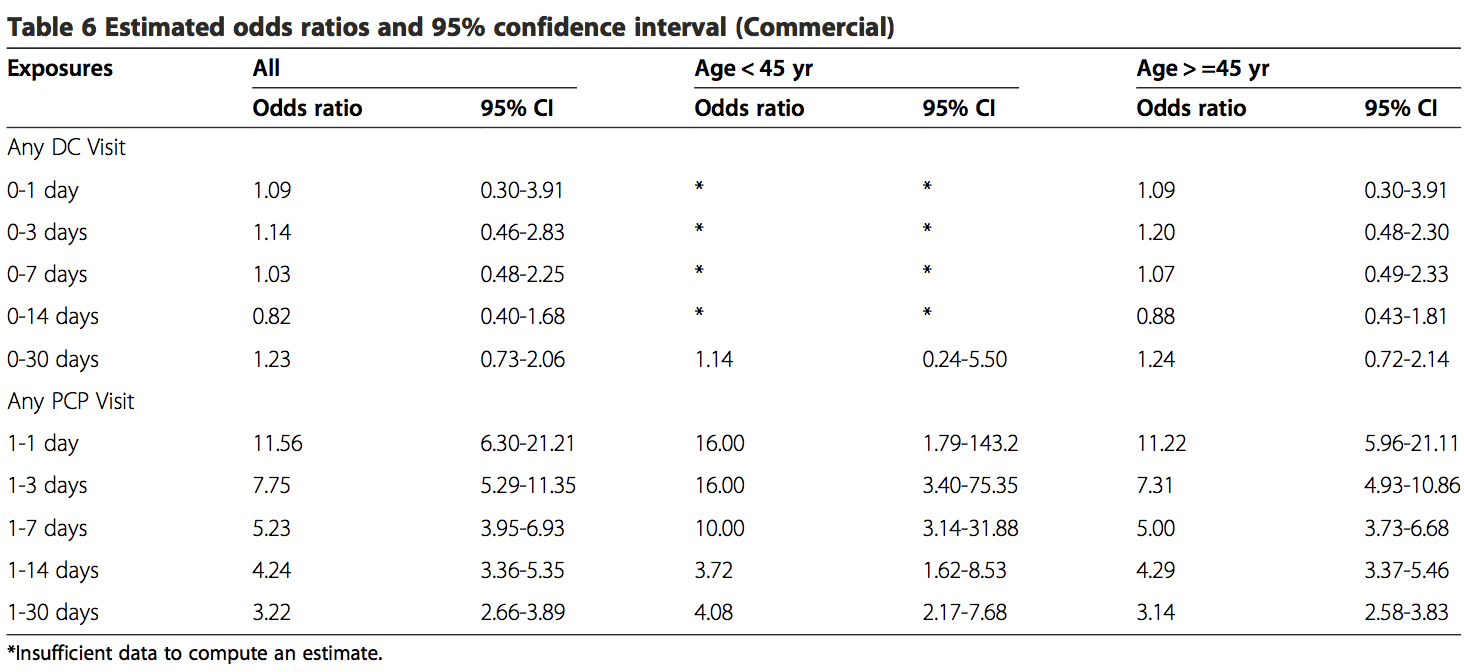
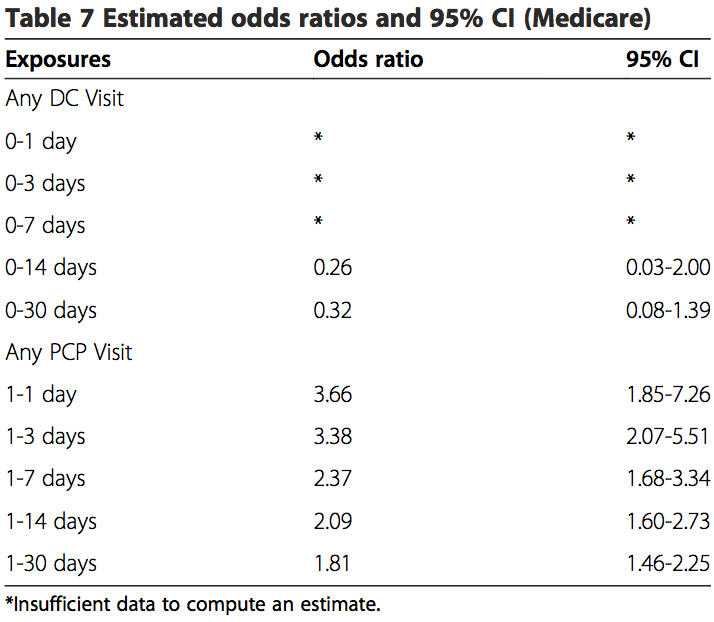
Questi risultati hanno mostrato che esiste un'associazione esistente tra le visite PCP e l'incidenza di ictus VBA indipendentemente dall'età o dalla durata del periodo di rischio. È stata trovata una forte associazione per quelle visite vicine alla data indice (OR 11.56; 95% CI 6.32-21.21) per tutti i pazienti con una visita PCP entro 0 giorni di periodo di rischio nel campione commerciale. C'è stato un aumento del rischio di ictus VBA associato a ciascuna visita PCP entro 1 giorni prima della data indice per i pazienti MA (OR 30; IC 1.51% 95-1.32) e commerciali (OR 1.73; IC 2.01% 95-1.77) .
I risultati dell'analisi secondaria hanno mostrato che su 1159 casi di ictus dalla popolazione commerciale c'erano un totale di 19 casi di ictus associati a visite chiropratiche per i quali 13 (68%) avevano la documentazione di reclami che indicava che era stata eseguita la SMT chiropratica. Per il gruppo di controllo della coorte commerciale, 62 di 4633 controlli avevano richieste di qualsiasi tipo di visite chiropratiche e 47 di 4633 controlli avevano richieste di SMT. Nel gruppo di controllo commerciale, 47 delle 62 visite DC (76%) includevano SMT nei dati sui sinistri. Solo 1 dei 2 casi di ictus nella popolazione MA includeva SMT nei dati sulle richieste di risarcimento. Per la coorte MA, 21 su 24 visite chiropratiche di controllo (88%) includevano SMT nei dati delle richieste (Tabella 9).
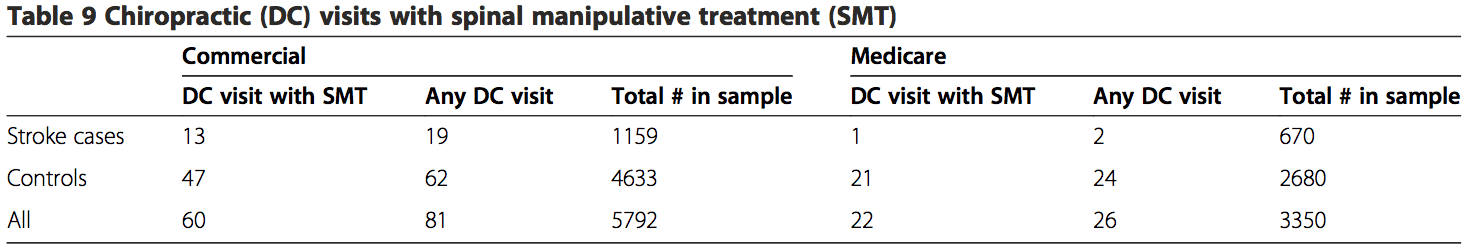
Nessuno dei casi di ictus in entrambe le popolazioni includeva CPT 97140 come sostituto dei codici procedurali del trattamento manipolativo chiropratico più convenzionalmente riportati (98940 ÷ 98942). Per i gruppi di controllo, ci sono stati tre casi in cui CPT 97140 è stato segnalato senza CPT 98940 98942 nella popolazione commerciale. Il codice CPT 97140 non è stato riportato nella coorte di controllo MA.
Discussione
Lo scopo principale del presente studio era di indagare l'associazione tra trattamento manipolativo chiropratico e ictus VBA in un campione della popolazione statunitense. Questo studio è stato modellato sulla base di un disegno di controllo del caso precedentemente condotto per una popolazione canadese [32]. I dati amministrativi per gli iscritti in un grande assicuratore sanitario nazionale sono stati analizzati per esplorare il verificarsi di ictus VBA in diversi periodi di tempo di esposizione alla cura chiropratica rispetto alla cura PCP.
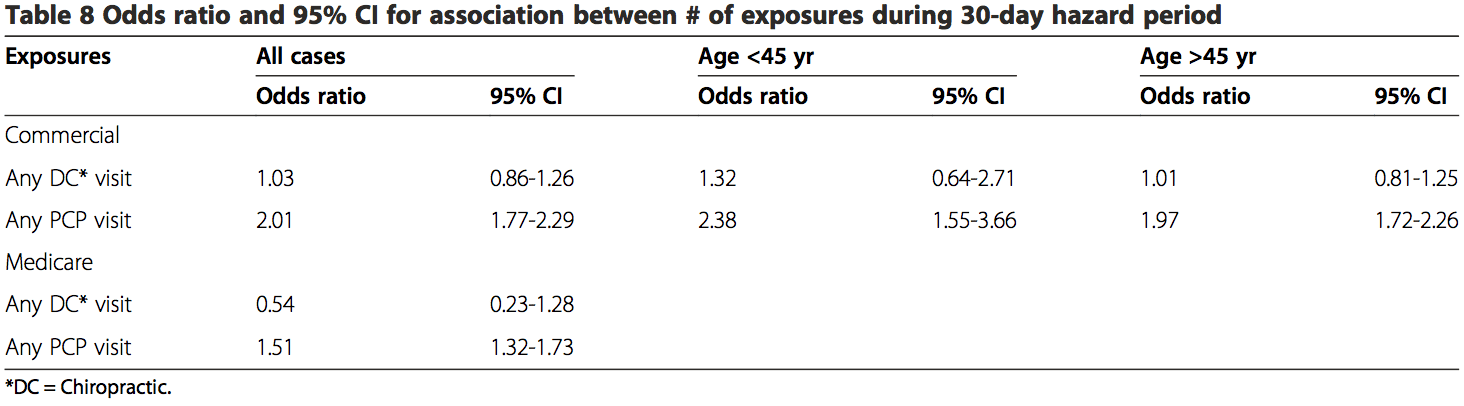
A differenza di Cassidy et al. [32] e la maggior parte degli altri studi di controllo dei casi [33,37,38], i nostri risultati hanno mostrato che non c'era alcuna associazione significativa tra ictus VBA e visite chiropratiche. Questo è stato il caso sia della popolazione commerciale che di quella MA. In contrasto con due precedenti studi di controllo del caso [32,33], è stata riscontrata questa mancanza di associazione indipendentemente dall'età. Sebbene i nostri risultati (Tabella 8) hanno dato credenza alle precedenti relazioni che l'ictus VBA si verifica più frequentemente nei pazienti sotto l'età di 45 anni. Inoltre, i risultati del presente studio non hanno identificato un impatto temporale rilevante. Non c'era alcuna associazione significativa, quando i dati erano sufficienti per calcolare le stime, tra visite chiropratiche e ictus indipendentemente dal periodo di pericolo (tempistica della recente visita a un chiropratico e il verificarsi di ictus).
Ci sono diverse possibili ragioni per la variazione dei risultati con precedenti studi di controllo su casi simili. La coorte commerciale più giovane (<45 anni) che ha ricevuto cure chiropratiche nel nostro studio ha avuto un numero notevolmente inferiore di casi. Il periodo di pericolo di 0-30 giorni includeva solo 2 casi di ictus VBA. Non ci sono stati casi di ictus per altri periodi di rischio in questa popolazione. Al contrario, studi precedenti riportavano casi sufficienti per calcolare le stime di rischio per la maggior parte dei periodi di rischio [32,33].
Un altro fattore che potenzialmente ha influenzato la differenza nei risultati riguarda l'esattezza dei dati di reclami ospedalieri negli USA vs Ontario, Canada. La popolazione di origine nella provincia dell'Ontario è stata identificata, in parte, dal Database astratto di scarico (DAD). Il DAD comprende le diagnosi di dispersione ospedaliera e di visita di emergenza che sono state sottoposte a una valutazione standardizzata da un codificatore di dati medici [39]. Al meglio delle nostre conoscenze, non sono state applicate in maniera regolare pratiche di gestione della qualità ai dati relativi ai reclami ospedalieri utilizzati per il sourcing della popolazione per il nostro studio.
Un motivo aggiuntivo per la disparità dei risultati può essere dovuto alle differenze nelle proporzioni delle visite chiropratiche in cui è stato riferito che è stata eseguita la SMT. Il nostro studio ha dimostrato che l'SMT non è stato segnalato dai chiropratici in oltre il 30% dei casi commerciali. È plausibile che anche un certo numero di casi in studi precedenti non lo fosse includono SMT come un intervento. Le differenze tra gli studi nella proporzione dei casi di segnalazione SMT possono avere influenzato il calcolo delle stime di rischio.
Inoltre, nel nostro studio vi era un numero insufficiente di casi con diagnosi cervicale e / o mal di testa. Pertanto, la nostra popolazione di campioni può aver incluso proporzionalmente meno casi in cui è stata eseguita la manipolazione cervicale.
I nostri risultati erano coerenti con i risultati precedenti [32,33] nel mostrare un'associazione significativa tra le visite PCP e l'ictus VBA. Gli odds ratio per qualsiasi visita PCP aumentano notevolmente da 1 30 giorni a 1 1 giorno (Tabelle 6 e 7). Questo risultato è coerente con l'ipotesi che i pazienti abbiano maggiori probabilità di vedere un PCP per i sintomi correlati alla dissezione dell'arteria vertebrale più vicino alla data indice del loro effettivo ictus. Poiché è improbabile che i servizi forniti dai PCP causino ictus VBA, l'associazionetra le recenti visite PCP e l'ictus VBA è più probabile attribuibile al rischio di background legato alla storia naturale della condizione [32].
Un obiettivo secondario del nostro studio era quello di valutare l'utilità di impiegare visite chiropratiche come surrogato per SMT. I nostri risultati indicano che esiste un elevato rischio di bias associato all'utilizzo di questo approccio, che probabilmente ha sovrastimato la forza dell'associazione. Meno di 70% di casi di ictus (commerciale e MA) associati alla cura chiropratica incluso SMT. Una quota piuttosto elevata di visite chiropratiche comprendeva SMT per i gruppi di controllo (commerciale = 76%; MA = 88%).
Ci sono ragioni plausibili che supportano questi risultati. Le analisi interne dei dati sui sinistri (non illustrati) dimostrano costantemente che una visita è il numero più comune associato ad un episodio di cure chiropratiche. La visita singola può consistere in una valutazione senza trattamento come SMT. Ulteriore; SMT può essere considerato come controindicato a causa di segni e sintomi della dissezione delle arterie vertebrali (VAD) e / o di ictus. Ciò potrebbe spiegare la maggiore percentuale di SMT fornita ai gruppi di controllo nelle popolazioni commerciali e MA.
Nel complesso, i nostri risultati aumentano la fiducia nei risultati di uno studio precedente [32], che ha concluso che non vi era alcun rischio eccessivo di cure chiropratiche associate all'ictus VBA rispetto all'assistenza primaria. Inoltre, i nostri risultati indicano che non vi è alcun rischio significativo di ictus VBA associato a cure chiropratiche. Inoltre, i nostri risultati evidenziano i possibili difetti nell'uso di una variabile surrogata (visite chiropratiche) per stimare il rischio di ictus VBA in associazione ad un intervento specifico (manipolazione).
Il nostro studio aveva una serie di punti di forza e limitazioni. Sia i dati del caso che quelli di controllo sono stati estratti dalla stessa popolazione di origine, che comprendeva i dati del piano sanitario nazionale per circa 36 milioni commerciali e 3 milioni di membri MA. Sono stati identificati un totale di 1,829 casi, rendendo questo il più grande studio caso-controllo per indagare l'associazione tra manipolazione chiropratica e ictus VBA. A causa del contesto nazionale e delle ampie dimensioni del campione, il nostro studio ha probabilmente ridotto il rischio di bias relativo a fattori geografici. Tuttavia, esisteva il rischio di bias di selezione, dovuto al fatto che il set di dati proveniva da un unico assicuratore sanitario, inclusi lo stato di reddito, la partecipazione della forza lavoro e i collegamenti con i fornitori di assistenza sanitaria e gli ospedali.
Il nostro studio ha seguito da vicino un approccio metodologico precedentemente descritto [32], consentendo così confronti più fiduciosi.
L'attuale indagine ha analizzato i dati per una serie di condizioni di comorbidità che sono state identificate come fattori di rischio potenzialmente modificabili per un primo ictus ischemico [40]. Le differenze tra i gruppi erano statisticamente significative per la maggior parte delle comorbidità. Non è stato possibile ottenere informazioni sui fattori di comorbilità comportamentale, ad esempio il fumo e la massa corporea. Con l'eccezione della malattia ipertensiva, ci sono ragioni per mettere in dubbio il significato clinico di queste condizioni nel verificarsi di ictus ischemico dovuto alla dissezione dell'arteria vertebrale. Un ampio studio multinazionale caso-referente ha studiato l'associazione tra fattori di rischio vascolare (storia di malattia vascolare, ipertensione, fumo, ipercolesterolemia, diabete mellito e obesità / sovrappeso) per l'ictus ischemico e l'insorgenza di dissezione dell'arteria cervicale [41]. Solo l'ipertensione aveva un'associazione positiva (odds ratio 1.67; intervallo di confidenza al 95%, 1.32-2.1; P <0.0001) con la dissezione dell'arteria cervicale.
Sebbene l'effetto di altri fattori confondenti non misurati non possa essere scontato, vi è motivo di sospettare che l'assenza di questi dati non sia stata deleteria per i risultati. Cassidy, et al. non hanno riscontrato differenze significative nei risultati del loro design case-crossover, che offre un migliore controllo di variabili confondenti sconosciute, e i risultati del loro studio di controllo del caso [32].
I nostri risultati evidenziano quanto sia insolito l'ictus VBA nella coorte MA (prevalenza = 0.021%) e ancora di più per la popolazione commerciale (prevalenza = 0.0032%). Di conseguenza, alcune limitazioni di questo studio riguardavano la rarità di riportare eventi di ictus VBA. Nonostante il maggior numero di casi, i dati erano insufficienti per calcolare le stime e gli intervalli di confidenza per sette misure di esposizione (4 commerciali e 3 MA) per le visite chiropratiche. Inoltre, non siamo stati in grado di calcolare stime specifiche per le diagnosi di mal di testa e dolore al collo a causa di piccoli numeri. Gli intervalli di confidenza associati alle stime tendevano ad essere ampi, rendendo i risultati imprecisi [42].
C'erano limitazioni relative all'uso dei dati sui reclami amministrativi. Gli svantaggi dell'utilizzo di dati secondari a fini di ricerca includono: variazioni nella codifica da ospedale a ospedale o da dipartimento a dipartimento, errori di codifica e codifica incompleta, ad esempio in presenza di comorbidità. Errori casuali nella codifica e nella registrazione delle diagnosi di dimissione possono diluire e attenuare le stime dell'associazione statistica [43]. Le registrazioni dei codici diagnostici delle dimissioni ospedaliere non convalidate per l'ictus si sono dimostrate meno precise rispetto alla revisione della cartella [44,45] e ai registri dei pazienti convalidati [43,46]. Cassidy, et al. [32] ha condotto un'analisi di sensibilità per determinare l'effetto della bias di diagnosi di errori diagnostici. Le loro conclusioni non sono cambiate quando gli effetti della classificazione errata sono stati considerati distribuiti in modo analogo tra i casi di chiropratica e PCP.
Una limitazione particolare nell'utilizzo dei dati sui reclami amministrativi è la scarsità di informazioni contestuali che circondano gli incontri clinici tra chiropratici / PCP e i loro pazienti. Gli elementi storici che descrivono il verificarsi / assenza di traumi recenti o attività riportate negli studi di casi [47-51] come potenziali fattori di rischio per l'ictus VBA non erano disponibili nei dati sulle richieste di risarcimento. La fiducia era bassa riguardo alla capacità dei dati sulle richieste di fornire una segnalazione accurata e completa di altri disturbi di salute, che sono stati descritti nei progetti di controllo del caso come associati al verificarsi di ictus VBA, ad esempio emicrania [52] o infezione recente [53] . I sintomi e i risultati dell'esame obiettivo che avrebbero consentito un'ulteriore stratificazione dei casi non sono stati riportati nei dati sui sinistri.
La segnalazione delle procedure cliniche utilizzando gli attuali codici della terminologia procedurale (CPT) presentava ulteriori carenze per quanto riguarda l'accuratezza e l'interpretazione dei dati amministrativi. Un vincolo intrinseco era la mancanza di specificità anatomica associata all'uso di codici procedurali standardizzati nei dati sui sinistri. I codici di trattamento manipolativo chiropratico (CPT 98940 - 98942) sono stati formattati per descrivere il numero di regioni spinali che ricevono manipolazione. Non identificano le particolari regioni spinali manipolate.
Inoltre, le informazioni sul trattamento che descrivono il tipo di manipolazione non erano disponibili. Quando è stato riportato SMT, i dati relativi ai reclami non potrebbero discriminare tra le varie tecniche, tra cui la manipolazione a spinta oa rotazione, vari interventi non spinta, ad esempio gli strumenti meccanici, le mobilizzazioni dei tessuti molli, le tecniche di energia muscolare, la trazione cervicale manuale ecc. Molti di questi le tecniche non incorporano gli stessi fattori bio-meccanici associati al tipo di manipolazione (ampiezza bassa ad alta velocità) che è stata studiata come fattore di rischio presunto per l'ictus VBA [54-56]. Sembra plausibile che l'utilità della futura ricerca di corto VBA avrebbe beneficiato di descrizioni esplicite del particolare tipo di manipolazione eseguita.
Inoltre, le risposte dei pazienti alle cure, inclusi eventuali eventi avversi indicativi di dissezione dell'arteria vertebrale o sintomi simili all'ictus, non erano ottenibili nel set di dati utilizzato per lo studio corrente.
In assenza di controlli clinici completi clinici, non è possibile sapere dai dati dei reclami che cosa è stato effettivamente verificato nell'incontro clinico. Inoltre, le note del grafico possono essere incomplete o non possono specificare con precisione la natura degli interventi [57]. Di conseguenza, i codici di manipolazione rappresentano surrogati
misure, anche se più direttamente misure surrogate, che semplicemente utilizzare l'esposizione a visite chiropratiche.
Il nostro studio è stato anche limitato alla replica del disegno caso-controllo descritto da Cassidy, et al. [32]. Per ragioni pragmatiche, non abbiamo tentato di condurre un design crossover del case. Mentre l'aggiunta di un design crossover caso avrebbe fornito un migliore controllo delle variabili confondenti, Cassidy, et al. [32] hanno mostrato che i risultati erano simili sia per gli studi caso-controllo che per gli studi sul crossover del caso.
I risultati di questo studio di controllo del caso e di precedenti ricerche retrospettive sottolineano la necessità di ripensare a come condurre meglio le indagini future. I ricercatori dovrebbero cercare di evitare l'uso di misure sostitutive o utilizzare le misure meno indirette disponibili. Invece, l'attenzione dovrebbe essere sull'acquisizione di dati sui tipi di servizi e non sul tipo di fornitore di assistenza sanitaria.
In linea con questo approccio, è anche importante che gli investigatori accedano ai dati contestuali (ad esempio, dalle cartelle cliniche elettroniche), che possono essere abilitati da programmi informatici di analisi qualitativa dei dati [58]. L'acquisizione degli elementi degli incontri clinici, inclusi anamnesi, diagnosi, intervento ed eventi avversi, può fornire l'infrastruttura per una ricerca più pratica. A causa della rarità dell'ictus VBA, saranno necessari grandi set di dati (ad esempio, registri) contenenti questi elementi per ottenere un'adeguata potenza statistica per trarre conclusioni sicure.
Fino a che gli sforzi di ricerca non producano risultati più definiti, le politiche sanitarie e le pratiche pratiche cliniche sono meglio informate dalle prove sull'efficacia della manipolazione, sulle possibili opzioni di trattamento (incluse le tecniche manuali non spinte) e sui valori individuali del paziente [20].
Conclusioni
I nostri risultati dovrebbero essere visti nel contesto del corpo di conoscenza riguardante il rischio di ictus VBA. A differenza di molti altri studi di controllo dei casi, non abbiamo trovato alcuna associazione significativa tra l'esposizione alla cura chiropratica e il rischio di ictus VBA. La nostra analisi secondaria ha mostrato chiaramente che la manipolazione può o meno essere stata segnalata ad ogni visita chiropratica. Pertanto, l'uso di visite chiropratiche come proxy per la manipolazione potrebbe non essere affidabile. I nostri risultati aggiungono peso alla visione che la cura chiropratica è una causa improbabile di ictus VBA. Tuttavia, l'attuale studio non esclude la manipolazione cervicale come possibile causa o fattore che contribuisce al verificarsi di ictus VBA.
Contributi degli autori
DE ha concepito lo studio e ha partecipato alla sua progettazione e coordinamento. JT ha partecipato alla progettazione dello studio, ha eseguito l'analisi statistica e ha contribuito a redigere il manoscritto. TMK ha partecipato alla progettazione e al coordinamento dello studio e ha scritto il progetto iniziale e le revisioni del manoscritto. WMB ha partecipato al coordinamento dello studio e dell'analisi statistica e ha contribuito a redigere il manoscritto. Tutti gli autori hanno contribuito all'interpretazione dei dati. Tutti gli autori hanno letto e approvato il manoscritto finale.
Dettagli dell'autore
1Optum Health - Programmi clinici presso United Health Group, 11000 Optum Circle, Eden Prairie MN 55344, USA. 2Optum Health Clinical Analytics presso United Health Group, 11000 Optum Circle, Eden Prairie MN 55344, USA.
Ricevuto: 14 Ottobre 2014 Accettato: 28 Aprile 2015
Pubblicato Online: 16 Giugno 2015
Riferimenti
1. Paulose R, Hertz R. L'onere del dolore negli adulti negli Stati Uniti. In fatti di Pfizer. Edito da Pfizer Inc. 2008. [http://www.pfizer.com/files/products/PF_Pain.pdf] Accesso a maggio 14, 2014.
2. Carroll L, Hogg-Johnson S, van der Velde G, Haldeman S, Holm L, Carragee E, et al. Bone and Joint Decade 2000-2010 Task Force on Neck Pain and Its Associated Disorders: Decorso e fattori prognostici per il dolore al collo nel
popolazione generale: risultati della Task Force Bone and Joint Decade 2000-2010 sul dolore al collo e sui disturbi associati. Spine (Phila Pa 1976) .2008; 33 (4 Suppl): S75 82.
3. Hoy D, Protani M, De R, Buchbinder R. L'epidemiologia del dolore al collo. Best Pract Res Clin Rheumatol. 2010; 24 (6): 783-92.
4. Jacobs J, Andersson G, Bell J, Weinstein S, Dormans J, Gnatz S, et al. Spina dorsale: dolore al basso e del collo. Nel peso delle malattie muscoloscheletriche negli Stati Uniti. Capitolo 2. Modificato da Bone and Joint Decade USA
2002 2011. Rosemont, IL: The American Academy of Orthopaedic Surgeons; 2008: 21.
5. Christensen M, Kollasch M, Hyland J, Rosner A. Capitolo 8 - Condizioni del paziente. Analisi pratica della chiropratica: un rapporto di progetto, un'analisi del sondaggio e un riepilogo della pratica della chiropratica negli Stati Uniti. Greeley, CO: The National Board of Chiropractic Examiners. 2010: 95-120.
6. Christensen M, Kollasch M, Hyland J, Rosner A. Capitolo 9 Funzioni professionali e procedure di trattamento. Analisi pratica della chiropratica: un rapporto di progetto, un'analisi del sondaggio e un riepilogo della pratica di
Chiropratica negli Stati Uniti. Greeley, CO: The National Board of Chiropractic Examiners. 2010: 121 136.
7. D Sylva J, Miller J, Gross A, Burnie S, Goldsmith G, Graham N, et al. Terapia manuale con o senza modalità di medicina fisica per il dolore al collo: una revisione sistematica. Man Ther. 2010; 15 (4): 415.
8. Gross A, Miller J, D Sylva J, Burnie S, Goldsmith G, Graham N, et al. Manipolazione o mobilizzazione per il dolore al collo: una revisione Cochrane. Man Ther. 2010; 15 (4): 315.
9. Bryans R, Decina P, Descarreaux M, Duranleau M, Marcoux H, Potter B, et al. Linee guida basate sull'evidenza per il trattamento chiropratico di adulti con dolore al collo. J Manipulative Physiol Ther. 2014; 37 (1): 42.
10. Bryans R, Descarreaux M, Duranleau M, Marcoux H, Potter B, Ruegg R, et al. Linee guida basate sull'evidenza per il trattamento chiropratico degli adulti con cefalea. J Manipulative Physiol Ther. 2011; 34 (5): 274.
11. Childs J, Cleland J, Elliott J, Teyhen D, Wainner R, Whitman J et al. Dolore al collo: linee guida pratiche cliniche legate alla classificazione internazionale del funzionamento, della disabilità e della salute degli ortopedici
Sezione dell'American Physical Therapy Association. J Orthop Sports Phys Ther. 2008; 38 (9): A1 A34.
12. Clar C, Tsertsvadze A, Court R, Hundt G, Clarke A, Sutcliffe P. Efficacia clinica della terapia manuale per la gestione delle condizioni muscolo-scheletriche e non muscoloscheletriche: revisione sistematica e aggiornamento del Regno Unito
relazione di prova. Therap di Chiropr Man. 2014; 22 (1): 12.
13. Vincent K, Maigne J, Fischhoff C, Lanlo O, Dagenais S. Revisione sistematica delle terapie manuali per il dolore al collo aspecifico. Colonna vertebrale ossea articolare. 2013; 80 (5): 508-15.
14. Bronfort G, Assendelft W, Evans R, Haas M, Bouter L. Efficacia della manipolazione spinale per il mal di testa cronico: una revisione sistematica. J Manipulative Physiol Ther. 2001; 24 (7): 457.
15. Chaibi A, Tuchin P, Russell M. Terapie manuali per l'emicrania: una revisione sistematica. J mal di testa dolore. 2011; 12 (2): 127.
16. Racicki S, Gerwin S, Diclaudio S, Reinmann S, Donaldson M. Gestione conservativa della terapia fisica per il trattamento della cefalea cervicogenica: una revisione sistematica. J Man Manip Ther. 2013; 21 (2): 113.
17. Cassidy J, Bronfort G, Hartvigsen J. Dovremmo abbandonare la manipolazione della colonna cervicale per i dolori meccanici del collo? Nessun BMJ. 2012, 344, e3680.
18. Wand B, Heine P, O'Connell N. Dobbiamo abbandonare la manipolazione del rachide cervicale per il dolore cervicale meccanico? Sì BMJ. 2012; 344, e3679.
19. Moloo J. Qual è l'approccio migliore per la gestione del dolore al collo? Giornale NEJM Guarda 2012. [http://www.jwatch.org/jw201202090000004/2012/02/09/whats-best-approach-managing-neck-pain] Accesso consentito 14, 2014.
20. Schneider M, Weinstein S, Chimes G. Manipolazione cervicale per il dolore al collo. PM&R. 2012; 4 (8): 606-12.
21. Biller J, Sacco R, Albuquerque F, Demaerschalk B, Fayad P, Long P ed altri. Dissections arteriose cervicali e associazione con terapia manipolativa cervicale: una dichiarazione per gli operatori sanitari dell'American Heart Association / American Stroke Association. Stroke 2014, Epub prima della stampa.
22. American Chiropractic Association: ACA Risposta alla dichiarazione AHA sulla manipolazione del collo. 2014 (agosto 7). [Http://www.acatoday.org/press_css.cfm? CID = 5534] Accesso Agosto 15, 2014.
23. Associazione americana di terapia fisica: APTA risponde alla carta di manipolazione cervicale dell'American Heart Association. 2014 (agosto 7). [http://www.apta.org/Media/Releases/Consumer/2014/8/7/] Accesso Agosto 15, 2014.
24. Kardys JA. Decisione dichiarativa in merito al consenso informato. Connecticut State Board of Chiropractic Examiners State of Connecticut Department of Public Health. 2010. [http://www.ctchiro.com/upload/news/44_0.pdf]
Accesso maggio 14, 2014.
25. Wangler M, Fujikawa R, Hestbek L, Michielsen T, Raven T, Thiel H, et al. Creazione di linee guida europee per i sistemi di segnalazione e apprendimento degli incidenti chiropratici (CIRLS): rilevanza e struttura. Chiropr Man
Therap. 2011; 19: 9.
26. Berger S: Quanto sono sicure le manipolazioni vigorose del collo eseguite dai chiropratici? Washington Post 2014 (gennaio 6). [http://www.washingtonpost.com/national/health-science/how-safe-are-the-vigorous-neck-manipulationsdone-by-chiropractors/2014/01/06/26870726-5cf7-11e3-bc56-c6ca94801fac_story .html] Accesso a gennaio 10, 2014.
27. Il gruppo vuole il divieto provinciale di una qualche manipolazione del collo da chiropratici. Winnipeg Free Press 2012 (ott 4). [http://www.winnipegfreepress.com/local/Group-wants-provincial-ban-on-some-neck-manipulation-bychiropractors-172692471.htm] Accesso maggio 14, 2014.
28. Gouveia L, Castanho P, Ferreira J. Sicurezza degli interventi chiropratici: una revisione sistematica. Spine (Phila Pa 1976). 2009; 34 (11): E405 13.
29. Carlesso L, Gross A, Santaguida P, Burnie S, Voth S, Sadi J. Eventi avversi associati all'uso della manipolazione e mobilitazione cervicale per il trattamento del collopato negli adulti: una revisione sistematica. Man Ther. 2010; 15 (5): 434 44.
30. Chung C, C t P, Stern P, L'Esp rance G. L'associazione tra manipolazione del rachide cervicale e dissezione dell'arteria carotide: una revisione sistematica della letteratura. J Manipulative Physiol Ther 2014, [Epub prima della stampa].
31. Haynes M, Vincent K, Fischhoff C, Bremner A, Lanlo O, Hankey G. Valutazione del rischio di ictus da manipolazione del collo: una revisione sistematica. Int J Clin Pract. 2012; 66 (10): 940.
32. Cassidy J, Boyle E, Cote P, He Y, Hogg-Johnson S, Silver F, et al. Rischio di ictus vertebro-basilare e cura chiropratica: risultati di uno studio di controllo dei casi basato sulla popolazione e di studio crossover dei casi. Spine (Phila Pa 1976).
2008;33 Suppl 4:S176�83.
33. Rothwell D, Bondy S, Williams J. Manipolazione chiropratica e ictus: uno studio di controllo del caso basato sulla popolazione. Colpo. 2001; 32 (5): 1054-60.
34. Choi S, Boyle E, C t P, Cassidy JD. Una serie di casi basata sulla popolazione di pazienti dell'Ontario che sviluppano un ictus dell'arteria vertebro-basilare dopo aver visto un chiropratico. J Manipulative Physiol Ther. 2011; 34 (1): 15-22.
35. US Census Bureau: Stato e Contea QuickFacts. Dati derivanti da stime della popolazione, indagine della comunità americana, censimento della popolazione e dell'alloggiamento, stime delle unità abitative di Stato e contea, contea di affari
Modelli, statistiche non occupazionali, censimento economico, indagine di imprenditori, permessi di costruzione. 2014 (giù luglio 8). [http://quickfacts.census.gov/qfd/states/00000.html] Accesso agosto 19, 2014.
36. Kosanke J, Bergstralh E. GMatch Macro (programma SAS): Mayo Clinic College of Medicine. 2004. [http://www.mayo.edu/research/departments-divisions/department-health-sciences-research/division-biomedical-statisticsinformatics/software/locally-written-sas-macros]Accesso Giugno 6, 2014.
37. Smith W, Johnston S, Skalabrin E, Weaver M, Azari P, Albers G, et al. La terapia manipolativa spinale è un fattore di rischio indipendente per la dissezione dell'arteria vertebrale. Neurologia. 2003; 60 (9): 1424.
38. Engelter S, Grond-Ginsbach C, Metso T, Metso A, Kloss M, Debette S, et al. Gruppo di studio della dissezione dell'arteria cervicale e dei pazienti affetti da arterioscsi ischemici: Dissezione dell'arteria cervicale: trauma e altri trigger potenziali meccanici
events. Neurology. 2013;80(21):1950�7.
39. Ardal S, Baigent L, Bains N, Hay C, Lee P, Loomer S: il toolkit dell'analista sanitario. Team dei risultati sanitari del Ministero della salute e dell'assistenza a lungo termine - Gestione delle informazioni. Ontario (CA) 2006 (gennaio) [http://www.health.gov.on.ca/transformation/providers/information/resources/analyst_toolkit.pdf]
Accesso al 12 gennaio 2015.
40. Sacco RL, Benjamin EJ, Broderick JP, Dyken M, Easton JD, Feinberg WM, et al. Conferenza sulla prevenzione dell'American Heart Association. IV. Prevenzione e riabilitazione dell'ictus. Fattori di rischio. Colpo. 1997; 28 (7): 1507-17.
41. Debette S, Metso T, Pezzini A, Abboud S, Metso A, Leys D, et al. Dissezione delle arterie cervicali e pazienti affetti da stroke ischemico (CADISP): Associazione di fattori di rischio vascolare con dissezione dell'arteria cervicale e ictus ischemico in
giovani adulti. Circolazione. 2011; 123 (14): 1537.
42. Guyatt G, Oxman A, Kunz R, Brozek J, Alonso-Coello P, Rind D, et al. Linee guida GRADE 6. Valutazione della qualità delle prove imprecisione. J Clin Epidemiol. 2011; 64 (12): 1283-93.
43. Krarup L, Boysen G, Janjua H, Prescott E, Truelsen T. Validità delle diagnosi di ictus in un registro nazionale dei pazienti. Neuroepidemiologia. 2007; 28 (3): 150.
44. Goldstein L. Accuratezza della codifica ICD-9-CM per l'identificazione di pazienti con ictus ischemico acuto: effetto dei codici modificatori. Colpo. 1998; 29 (8): 1602.
45. Liu L, Reeder B, Shuaib A, Mazagri R. Validità della diagnosi di ictus sui registri delle dimissioni ospedaliere in Saskatchewan, Canada: implicazioni per la sorveglianza dell'ictus. Cerebrovasc Dis. 1999; 9 (4): 224-30.
46. Ellekjaer H, Holmen J, Krger O, Terent A. Identificazione dell'ictus incidente in Norvegia: dati di dimissione dall'ospedale confrontati con un registro di ictus basato sulla popolazione. Colpo. 1999; 30 (1): 56.
47. Braksiak R, ferite e morti del parco di divertimenti di Roberts D. An Emerg Med. 2002; 39 (1): 65.
48. Dittrich R, Rohsbach D, Heidbreder A, Heuschmann P, Nassenstein I, Bachmann R, et al. I traumi meccanici lievi sono possibili fattori di rischio per la dissezione dell'arteria cervicale. Cerebrovasc Dis. 2007; 23 (4): 275.
49. Mas J, Bousser M, Hasboun D, Laplane D. Dissezione dell'arteria vertebrale extracranica: una revisione di 13 casi. Colpo. 1987; 18 (6): 1037.
50. Slankamenac P, Jesic A, Avramov P, Zivanovic Z, Covic S, Till V. Dissezione multipla dell'arteria cervicale in un giocatore di pallavolo. Arch Neuro. 2010; 67 (8): 1024 5.
51. Weintraub M. Sindrome da ictus da salone di bellezza: rapporto di cinque casi. JAMA. 1993; 269 (16): 2085.
52. Tzourio C, Benslamia L, Guilllon B, A di S, Bertrand M, Berthet K, et al. Emicrania e rischio di dissezione dell'arteria cervicale: uno studio caso-controllo. Neurologia. 2002; 59 (3): 435.
53. Guillon B, Berthet K, Benslamia L, Bertrand M, Bousser M, Tzourio C. Infezione e rischio di dissezione dell'arteria cervicale: uno studio di controllo del caso. Colpo. 2003; 34 (7): e79.
54. Symons B, Leonard TR, Herzog W. Forze interne sostenute dall'arteria vertebrale durante la terapia manipolativa spinale. J Manip Physiol Ther.2002; 25 (8): 504-10.
55. Wuest S, Symons B, Leonard T, Herzog W. Rapporto preliminare: biomeccanica dei segmenti dell'arteria vertebrale C1-C6 durante la manipolazione spinale cervicale. J Manip Physiol Ther. 2010; 33 (4): 273.
56. Herzog W, Leonard TR, Symons B, Tang C, Wuest S. Deformazione dell'arteria vertebrale durante la manipolazione spinale cervicale ad alta velocità e bassa ampiezza. J Electromyogr Kinesiol. 2012; 22 (5): 747.
57. Centri per Medicare e Medicaid: test del tasso di errore completo (CERT). 2015 (15 gennaio). [http://www.cms.gov/Research-Statistics-Data-and-Systems/Monitoring-Programs/Medicare-FFS-Compliance-Programs/CERT/index.html?redirect=/cert] Accesso 4 febbraio 2015.
58. Welsh E: trattare i dati: utilizzando NVivo nel processo di analisi dei dati qualitativi. Forum: Ricerca sociale qualitativa 2002, 3 (2): Art. 26 [http://nbnresolving.de/urn:nbn:de:0114-fqs0202260] Accesso febbraio 4, 2015.





