Trattamento per l'emicrania: riallineamento delle vertebre Atlas
Diversi tipi di mal di testa possono colpire l'individuo medio e ciascuno può derivare a causa di una varietà di lesioni e / o condizioni, tuttavia, l'emicrania può spesso avere una ragione molto più complessa dietro di loro. Molti professionisti sanitari e numerosi studi di ricerca basati sull'evidenza hanno concluso che una sublussazione nel collo o un disallineamento delle vertebre nel rachide cervicale è la ragione più comune dell'emicrania. L'emicrania è caratterizzata da un forte dolore alla testa che colpisce tipicamente un lato della testa, accompagnato da nausea e disturbi della vista. L'emicrania può essere debilitante. Le informazioni seguenti descrivono un caso di studio riguardante l'effetto del riallineamento delle vertebre dell'atlante su pazienti con emicrania.
Effetto del riallineamento delle vertebre Atlas in soggetti con emicrania: uno studio pilota osservazionale
Astratto
Introduzione. In un caso clinico di emicrania, i sintomi della cefalea diminuivano significativamente con un aumento accompagnatorio dell'indice di compliance intracranica dopo il riallineamento delle vertebre atlasiche. Questo studio pilota osservazionale ha seguito undici neurologi diagnosticati soggetti con emicrania per determinare se i risultati del caso fossero ripetibili al basale, alla quarta settimana e alla settimana otto, a seguito di un intervento dell'Associazione Nazionale di Chiropratica Cervicale Superiore. Gli esiti secondari consistevano in misure di qualità della vita specifiche per l'emicrania. Metodi. Dopo l'esame da parte di un neurologo, i volontari hanno firmato i moduli di consenso e completato i risultati specifici dell'emicrania basale. La presenza del disallineamento dell'atlante ha consentito l'inclusione dello studio, consentendo la raccolta dei dati della RMN al basale. La cura chiropratica è continuata per otto settimane. Il reintervento post-intervento si è verificato alla settimana quattro e alla settimana otto in concomitanza con la misurazione degli esiti specifici dell'emicrania. Risultati. Cinque su undici soggetti hanno mostrato un aumento del risultato primario, compliance intracranica; tuttavia, il cambiamento generale medio non ha mostrato alcun significato statistico. La fine dello studio significa cambiamenti nelle valutazioni degli esiti emicranici, l'outcome secondario, ha rivelato un miglioramento clinicamente significativo dei sintomi con una diminuzione dei giorni di mal di testa. Discussione. La mancanza di un robusto aumento della compliance può essere intesa dalla natura logaritmica e dinamica del flusso emodinamico intracranico e idrodinamico, consentendo ai singoli componenti di adattarsi al cambiamento mentre nel complesso non lo fanno. I risultati dello studio suggeriscono che l'intervento di riallineamento dell'atlante può essere associato ad una riduzione della frequenza dell'emicrania e ad un marcato miglioramento della qualità della vita, producendo una significativa riduzione della disabilità legata alla cefalea come osservato in questa coorte. È comunque necessario uno studio futuro con i controlli per confermare questi risultati. Il numero di registrazione di Clinicaltrials.gov è NCT01980927.
Introduzione
È stato proposto che una vertebra atlante disallineata crei una distorsione del midollo spinale che interrompe il traffico neurale dei nuclei del tronco cerebrale nel midollo allungato, ostacolando la normale fisiologia [1 4].
L'obiettivo della procedura di correzione dell'atlante sviluppata dalla National Upper Cervical Chiropractic Association (NUCCA) è il ripristino delle strutture spinali disallineate rispetto all'asse verticale o alla linea di gravità. Descritto come il `` principio del restauro '', il riallineamento mira a ristabilire la normale relazione biomeccanica del paziente tra la colonna cervicale superiore e l'asse verticale (linea di gravità). Il restauro si caratterizza per essere architettonicamente equilibrato, capace di un raggio di movimento illimitato e consentendo una significativa diminuzione dello stress gravitazionale [3]. La correzione teoricamente rimuove la distorsione del midollo, creata da un disallineamento dell'atlante o da un complesso di sublussazione dell'atlante (ASC), come specificamente definito da NUCCA. Viene ripristinata la funzione neurologica, specificamente pensata per essere nei nuclei autonomici del tronco encefalico, che influenzano il sistema vascolare cranico che include il liquido cerebrospinale (CSF) [3, 4].
L'indice di compliance intracranica (ICCI) sembra essere una valutazione più sensibile delle modifiche apportate alle proprietà biomeccaniche craniospinali nei pazienti sintomatici rispetto ai parametri idrodinamici locali delle velocità di flusso del liquido cerebrospinale e delle misure di spostamento del cordone [5]. Sulla base di tali informazioni, le relazioni precedentemente osservate di maggiore compliance intracranica alla marcata riduzione dei sintomi dell'emicrania conseguente al riallineamento dell'atlante fornivano un incentivo all'utilizzo dell'ICCI come risultato primario obiettivo dello studio.
L'ICCI influenza la capacità del Sistema Nervoso Centrale (SNC) di adattarsi alle fluttuazioni fisiologiche del volume che si verificano, evitando così l'ischemia delle strutture neurologiche sottostanti [5, 6]. Uno stato di alta compliance intracranica consente a qualsiasi aumento di volume di verificarsi nello spazio del SNC intratecale senza causare un aumento della pressione intracranica che si verifica principalmente con l'afflusso arterioso durante la sistole [5, 6]. L'efflusso si verifica in posizione supina attraverso le vene giugulari interne o in posizione verticale, attraverso il drenaggio venoso paraspinale o secondario. Questo ampio plesso venoso è privo di valenza e anastomotico, permettendo al sangue di fluire in direzione retrograda, nel SNC attraverso cambiamenti posturali [7, 8]. Il drenaggio venoso svolge un ruolo importante nella regolazione del sistema di fluidi intracranici [9]. La compliance sembra essere funzionale e dipende dalla libera uscita del sangue attraverso queste vie di drenaggio venoso extracranico [10].
Le lesioni alla testa e al collo potrebbero creare una funzione anormale del plesso venoso spinale che può compromettere il drenaggio venoso spinale, probabilmente a causa di una disfunzione autonomica secondaria all'ischemia del midollo spinale [11]. Questo riduce l'accomodamento delle fluttuazioni del volume all'interno del cranio creando uno stato di diminuzione della compliance intracranica.
Damadian e Chu descrivono il ritorno di un normale deflusso di liquido cerebrospinale misurato a metà C-2, mostrando una riduzione di 28.6% del gradiente di pressione del CSF misurato nel paziente in cui l'atlante era stato ottimizzato in modo ottimale [12]. Il paziente ha riportato la liberazione dai sintomi (vertigini e vomito in posizione decubitata) coerenti con l'atlante rimasto in allineamento.
Uno studio sull'ipertensione utilizzando l'intervento NUCCA suggerisce che un possibile meccanismo alla base della diminuzione della pressione sanguigna potrebbe essere il risultato di cambiamenti nella circolazione cerebrale in relazione alla posizione delle vertebre dell'atlante [13]. Kumada et al. ha studiato un meccanismo trigemino-vascolare nel controllo della pressione sanguigna del tronco encefalico [14, 15]. Goadsby et al. hanno presentato prove convincenti che l'emicrania ha origine attraverso un sistema trigemino-vascolare mediato dal tronco encefalico e dalla colonna cervicale superiore [16-19]. L'osservazione empirica rivela una significativa riduzione della disabilità della cefalea dei pazienti con emicrania dopo l'applicazione della correzione dell'atlante. L'utilizzo di soggetti con diagnosi di emicrania sembrava l'ideale per indagare i cambiamenti proposti della circolazione cerebrale in seguito al riallineamento dell'atlante come originariamente teorizzato nelle conclusioni dello studio sull'ipertensione e apparentemente supportato da una possibile connessione trigemino-vascolare del tronco cerebrale. Ciò avanzerebbe ulteriormente un'ipotesi fisiopatologica di lavoro in via di sviluppo di disallineamento dell'atlante.
I risultati di un caso studio iniziale hanno dimostrato un sostanziale aumento di ICCI con diminuzione dei sintomi della cefalea emicranica in seguito alla correzione dell'atlante NUCCA. Un maschio di 62 con neurologo diagnosticato emicrania cronica volontario per un caso studio precedente all'intervento. Usando Phase Contrast-MRI (PC-MRI), i cambiamenti nei parametri emodinamici cerebrali e di flusso idrodinamico sono stati misurati al basale, 72 ore, e quindi quattro settimane dopo l'intervento dell'atlante. È stata seguita la stessa procedura di correzione dell'atlante utilizzata nello studio sull'ipertensione [13]. 72 ore dopo lo studio ha rivelato un cambiamento notevole nell'indice di compliance intracranica (ICCI), da 9.4 a 11.5, a 17.5 entro la settimana quattro, dopo l'intervento. I cambiamenti osservati nella pulsatilità venosa d'uscita e il drenaggio venoso secondario predominante nella posizione supina hanno giustificato ulteriori indagini che hanno ulteriormente ispirato uno studio sui soggetti con emicrania in questa serie di casi.
I possibili effetti del disallineamento dell'atlante o ASC sul drenaggio venoso non sono noti. Un accurato esame della compliance intracranica in relazione agli effetti di un intervento di disallineamento dell'atlante può fornire informazioni su come la correzione potrebbe influenzare il mal di testa emicranico.
Usando PC-MRI, l'obiettivo primario di questo studio corrente e l'esito primario hanno misurato il cambiamento dell'ICCI dal basale alle quattro e otto settimane dopo un intervento di NUCCA in una coorte di neurologi selezionati soggetti di emicrania. Come osservato nel caso di studio, l'ipotesi suppone che l'ICCI di un soggetto aumenterebbe in seguito all'intervento NUCCA con una corrispondente diminuzione dei sintomi dell'emicrania. Se presente, eventuali cambiamenti osservati nella pulsatilità venosa e nella via di drenaggio dovevano essere documentati per un ulteriore confronto. Per monitorare la risposta ai sintomi dell'emicrania, i risultati secondari includevano risultati riferiti dal paziente per misurare qualsiasi cambiamento correlato nella Qualità della vita correlata alla salute (HRQoL), analogamente utilizzato nella ricerca sull'emicrania. Durante lo studio, i soggetti hanno mantenuto diari di mal di testa che documentano la diminuzione (o l'aumento) del numero di giorni di emicrania, intensità e farmaci usati.
La conduzione di questa serie di casi osservazionali, lo studio pilota, ha consentito un'indagine aggiuntiva sugli effetti fisiologici sopra menzionati nell'ulteriore sviluppo di un'ipotesi di lavoro nella fisiopatologia di un disallineamento dell'atlante. I dati richiesti per la stima di dimensioni campionarie statisticamente significative dei soggetti e le sfide procedurali risolutive forniranno le informazioni necessarie per lo sviluppo di un protocollo perfezionato per condurre uno studio di emicrania in cieco controllato con placebo utilizzando l'intervento di correzione NUCCA.
Metodi
Questa ricerca ha mantenuto la conformità con la Dichiarazione di Helsinki per la ricerca su soggetti umani. L'Università di Calgary e l'Alberta Health Services Conjoint Health Research Ethics Board hanno approvato il protocollo di studio e il modulo di consenso informato del soggetto, Ethics ID: E-24116. ClinicalTrials.gov ha assegnato il numero NCT01980927 dopo la registrazione di questo studio (Clinicaltrials.gov/ct2/show/NCT01980927).
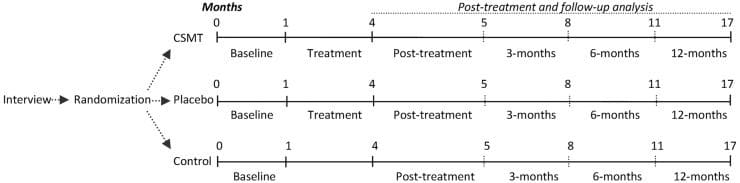
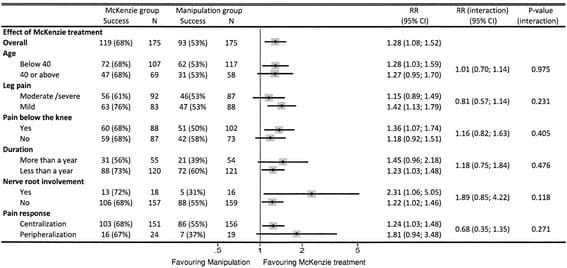
Il reclutamento e lo screening dei soggetti si sono verificati al Programma di valutazione e gestione della cefalea di Calgary (CHAMP), una clinica di riferimento specializzata in neurologia (vedi Figura 1, Tabella 1). CHAMP valuta i pazienti resistenti alla terapia farmacologica standard e alle cure mediche per l'emicrania che non fornisce più sollievo dai sintomi dell'emicrania. I medici di famiglia e di cure primarie indirizzarono potenziali soggetti di studio a CHAMP rendendo la pubblicità inutile.
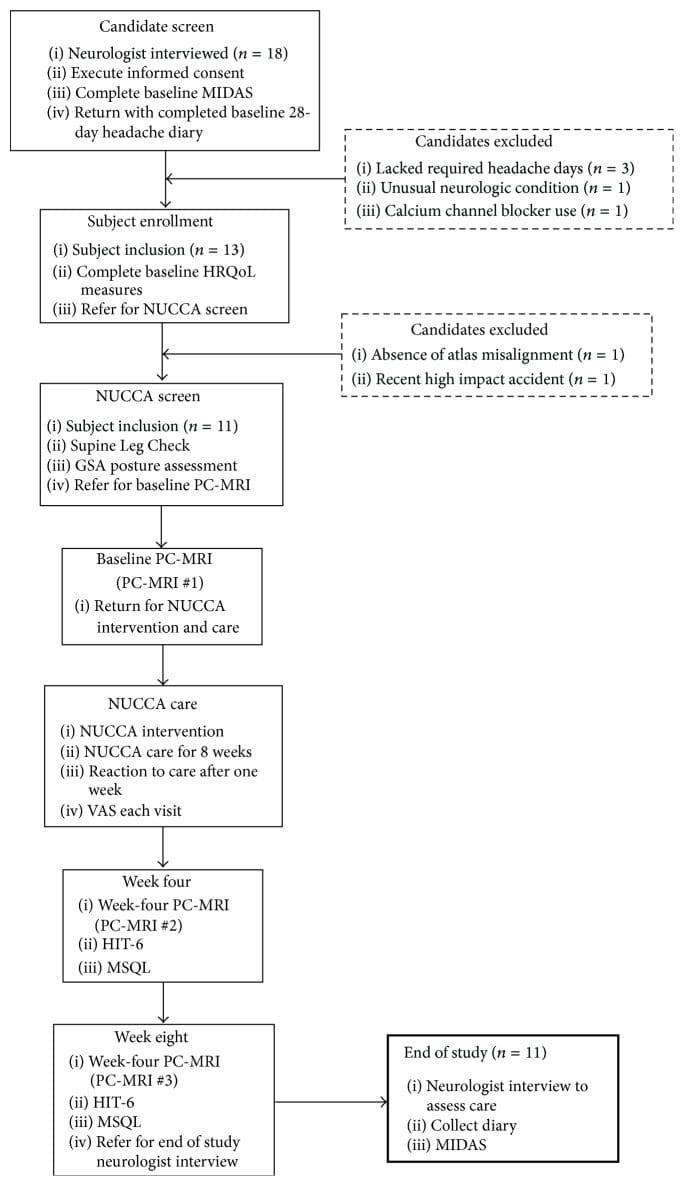
Figura 1: Disposizione del soggetto e flusso di studio (n = 11). GSA: Gravity Stress Analyzer. HIT-6: test di impatto mal di testa-6. HRQoL: qualità della vita correlata alla salute. MIDAS: scala per la valutazione della disabilità dell'emicrania. MSQL: Misurazione della qualità della vita specifica per l'emicrania. NUCCA: National Upper Cervical Chiropractic Association. PC-MRI: imaging a risonanza magnetica a contrasto di fase. VAS: Visual Analog Scale.

Tabella 1: Criteri di inclusione / esclusione del soggetto. Potenziali soggetti, ingenui alla cura chiropratica cervicale superiore, hanno dimostrato tra dieci e ventisei giorni di cefalea al mese auto-segnalati nei quattro mesi precedenti. Il requisito era di almeno otto giorni di cefalea al mese, in cui l'intensità raggiungeva almeno quattro, su una scala del dolore della scala visiva analogica (VAS) da zero a dieci.
L'inclusione nello studio ha richiesto volontari, di età compresa tra 21 e 65 anni, che soddisfano criteri diagnostici specifici per l'emicrania. Un neurologo con diversi decenni di esperienza nell'emicrania ha esaminato i candidati utilizzando la classificazione internazionale dei disturbi della cefalea (ICHD-2) per l'inclusione nello studio [20]. I potenziali soggetti, ingenui alla cura chiropratica cervicale superiore, devono aver dimostrato attraverso l'auto-segnalazione tra dieci e ventisei giorni di cefalea al mese nei quattro mesi precedenti. Almeno otto giorni di cefalea al mese dovevano raggiungere un'intensità di almeno quattro su una scala del dolore VAS da zero a dieci, a meno che non fossero trattati con successo con un farmaco specifico per l'emicrania. Sono stati richiesti almeno quattro episodi di cefalea separati al mese separati da un intervallo di almeno 24 ore senza dolore.
Traumi significativi alla testa o al collo che si verificano entro un anno prima dell'entrata in studio esclusi i candidati. Ulteriori criteri di esclusione includevano l'uso eccessivo di farmaci acuti, una storia di claustrofobia, malattie cardiovascolari o cerebrovascolari o qualsiasi altro disturbo del SNC a parte l'emicrania. La tabella 1 descrive i criteri completi di inclusione ed esclusione considerati. Usando un neurologo certificato esperto di board per esaminare potenziali soggetti mentre aderivano all'ICHD-2 e guidati dai criteri di inclusione / esclusione, l'esclusione di soggetti con altre cause di mal di testa come tensioni muscolari e mal di testa a uso eccessivo di farmaci aumenterebbe la probabilità di successo reclutamento soggetto.
Quelli che soddisfano i criteri iniziali hanno firmato il consenso informato e quindi hanno completato una scala di valutazione della disabilità dell'emicrania (MIDAS). Il MIDAS richiede dodici settimane per dimostrare un cambiamento clinicamente significativo [21]. Questo ha permesso un tempo sufficiente per passare a discernere eventuali modifiche. Durante i successivi giorni 28, i candidati hanno registrato un diario del mal di testa fornendo dati di riferimento, confermando il numero di giorni di mal di testa e l'intensità richiesta per l'inclusione. Dopo le quattro settimane, il diario ha verificato che la documentazione diagnostica consentiva la somministrazione delle rimanenti misure HRQoL di riferimento:
- Misurazione della qualità della vita specifica dell'emicrania (MSQL) [22],
- Test di impatto della cefalea: 6 (HIT-6) [23],
- Soggetto attuale valutazione globale del mal di testa (VAS).
Invio al professionista NUCCA, per determinare la presenza di disallineamento dell'atlante, conferma della necessità di un intervento finalizzato a finalizzare l'esclusione dell'inclusione dallo studio di un soggetto. L'assenza di indicatori di disallineamento dell'atlante ha escluso i candidati. Dopo aver programmato gli appuntamenti per l'intervento e la cura NUCCA, i soggetti qualificati hanno ottenuto le misurazioni PC-MRI di base. La Figura 1 riassume la disposizione del soggetto durante lo studio.
L'intervento iniziale della NUCCA ha richiesto tre visite consecutive: (1) primo giorno, valutazione del disallineamento dell'atlante, radiografie prima della correzione; (2) Secondo giorno, correzione NUCCA con valutazione post-correzione con radiografie; e (3) terzo giorno, rivalutazione dopo la correzione. Il follow-up si è svolto settimanalmente per quattro settimane, poi ogni due settimane per il resto del periodo di studio. Ad ogni visita NUCCA, i soggetti hanno completato una valutazione corrente del dolore di mal di testa (si prega di valutare il dolore di mal di testa in media nell'ultima settimana) utilizzando un bordo dritto e una matita per segnare una linea di 100 mm (VAS). Una settimana dopo l'intervento iniziale, i soggetti hanno completato un questionario sulle “Possibili reazioni alla cura”. Questa valutazione è stata utilizzata in passato per monitorare con successo gli eventi avversi correlati a varie procedure di correzione della cervice superiore [24].
Alla quarta settimana sono stati ottenuti i dati PC-MRI e i soggetti hanno completato un MSQL e HIT-6. I dati PC-MRI di fine studio sono stati raccolti alla settimana 8, seguiti da un colloquio di uscita da un neurologo. Qui, i soggetti hanno completato i risultati finali MSQOL, HIT-6, MIDAS e VAS e sono stati raccolti i diari della cefalea.
Alla visita neurologica della settimana 8, a due soggetti volontari è stata offerta un'opportunità di follow-up a lungo termine per un periodo di studio totale di 24 settimane. Ciò ha comportato un'ulteriore rivalutazione NUCCA mensile per 16 settimane dopo il completamento dello studio iniziale 8-settimana. Lo scopo di questo follow-up è stato quello di aiutare a determinare se il miglioramento del mal di testa fosse continuato in modo contingente dopo il mantenimento dell'allineamento dell'atlante mentre si osservava l'eventuale effetto a lungo termine dell'assistenza NUCCA sull'ICCI. I soggetti desiderosi di partecipare hanno firmato un secondo consenso informato per questa fase di studio e hanno continuato la cura mensile della NUCCA. Alla fine delle settimane 24 dall'intervento sull'atlante originale, si è verificato il quarto studio di imaging PC-MRI. Al colloquio di uscita dal neurologo, sono stati raccolti i risultati finali di MSQOL, HIT-6, MIDAS e VAS e i diari di mal di testa.
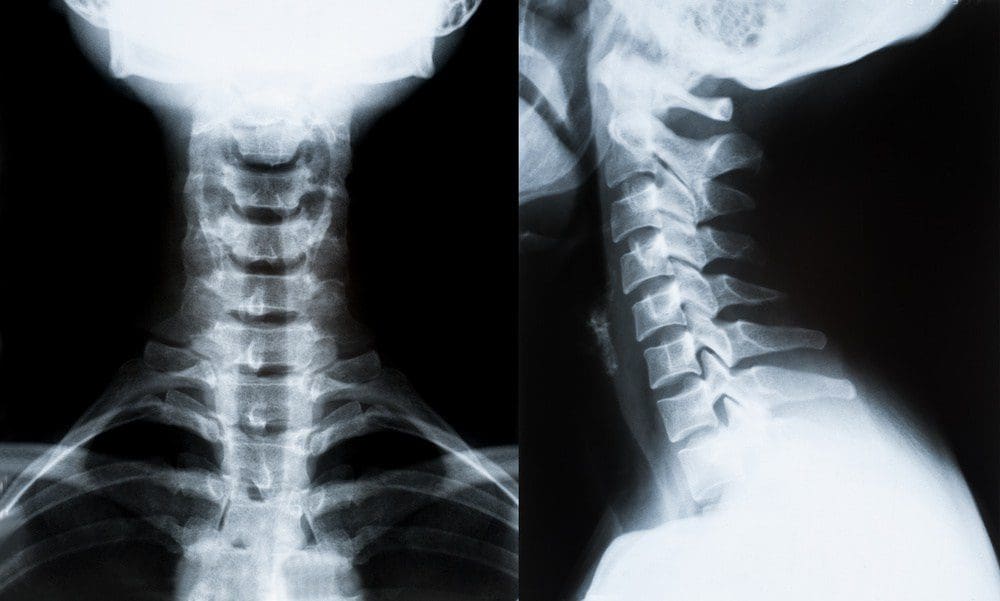
La stessa procedura NUCCA come precedentemente riportata è stata seguita utilizzando il protocollo stabilito e gli standard di cura sviluppati attraverso la Certificazione NUCCA per la valutazione e il riallineamento dell'atlante o la correzione dell'ASC (vedi Figure? Figure22) [5, 2, 13]. La valutazione per l'ASC include lo screening per la disuguaglianza funzionale della lunghezza delle gambe con il Supine Leg Check (SLC) e l'esame della simmetria posturale utilizzando il Gravity Stress Analyzer (Upper Cervical Store, Inc., 25 1641 Avenue, Campbell River, BC, Canada V17W 9L4 ) (vedere le figure? Figure5 e 22 (a) 3 (c)) [3 26]. Se vengono rilevati SLC e squilibri posturali, è indicato un esame radiografico a tre viste per determinare l'orientamento multidimensionale e il grado di disallineamento craniocervicale [28, 29]. Un'analisi radiografica approfondita fornisce informazioni per determinare una strategia di correzione dell'atlante ottimale specifica per il soggetto. Il medico individua i punti di riferimento anatomici dalla serie a tre viste, misurando gli angoli strutturali e funzionali che si sono discostati dagli standard ortogonali stabiliti. Il grado di disallineamento e l'orientamento dell'atlante vengono quindi rivelati in tre dimensioni (vedere Figure 30 (a) 4 (c)) [4, 2, 29]. L'allineamento delle apparecchiature radiografiche, la riduzione delle dimensioni della porta del collimatore, le combinazioni film-schermo ad alta velocità, filtri speciali, griglie specializzate e schermatura in piombo riducono al minimo l'esposizione alle radiazioni del soggetto. Per questo studio, l'esposizione cutanea totale media misurata ai soggetti delle serie radiografiche prima e dopo la correzione è stata di 30 millirad (352 millisievert).

Figura 2: Test di screening per il controllo della gamba in posizione supina (SLC). L'osservazione di un'apparente "gamba corta" indica un possibile disallineamento dell'atlante. Questi appaiono anche.
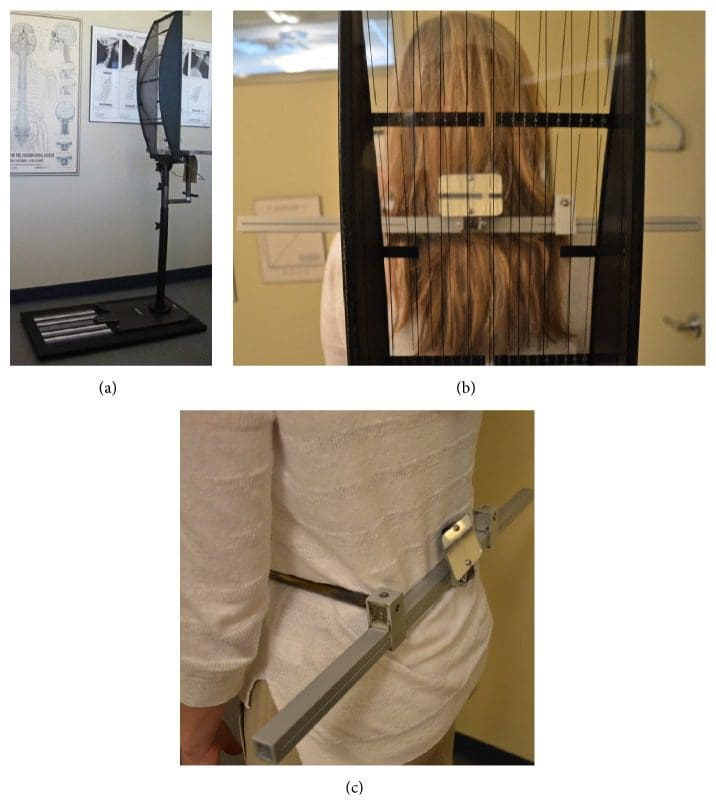
Figura 3: Gravity Stress Analyzer (GSA). (a) Il dispositivo determina l'asimmetria posturale come ulteriore indicatore del disallineamento dell'atlante. Risultati positivi in SLC e GSA indicano la necessità di serie radiografiche NUCCA. (b) paziente equilibrato senza asimmetria posturale. (c) Calibri dell'anca usati per misurare l'asimmetria pelvica.
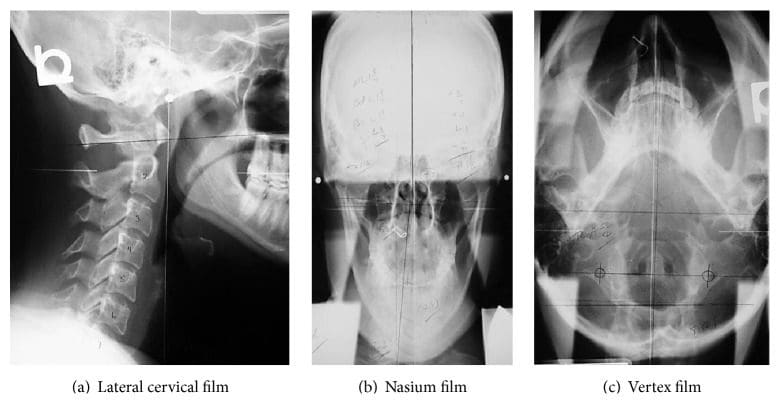
Figura 4: Serie di radiografie NUCCA. Questi film sono utilizzati per determinare il disallineamento dell'atlante e lo sviluppo di una strategia di correzione. Le radiografie post-correzione o postfilm assicurano che sia stata apportata la migliore correzione per quel soggetto.
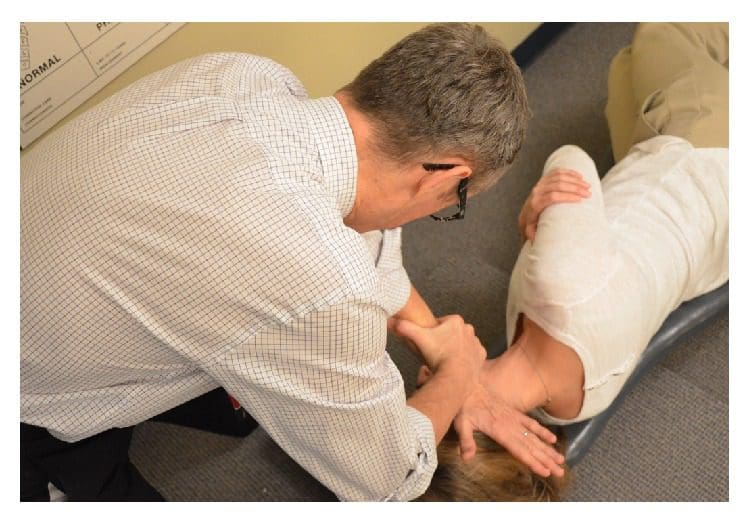
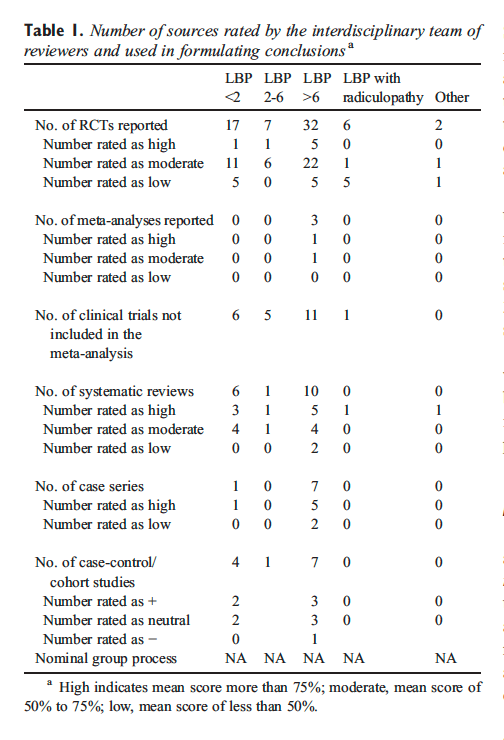
Figura 5: Fare una correzione NUCCA. Il professionista NUCCA offre una regolazione del tricipite. Il corpo e le mani del praticante sono allineati per fornire una correzione dell'atlante lungo un vettore di forza ottimale utilizzando le informazioni ottenute dalle radiografie.
L'intervento NUCCA comporta una correzione manuale del disallineamento misurato radiograficamente nella struttura anatomica tra cranio, vertebra d'atlante e colonna cervicale. Utilizzando i principi biomeccanici basati su un sistema di leva, il medico sviluppa una strategia adeguata
- posizionamento soggetto,
- posizione del praticante,
- forzare il vettore per correggere il disallineamento dell'atlante.
I soggetti sono posizionati su un tavolo di posizione laterale con la testa specificamente rinforzata utilizzando un sistema di supporto mastoideo. L'applicazione del vettore di forza controllata predeterminato per la correzione riallinea il cranio all'atlante e il collo all'asse verticale o al centro di gravità della colonna vertebrale. Queste forze correttive sono controllate in profondità, direzione, velocità e ampiezza, producendo una riduzione accurata e precisa dell'ASC.
Usando l'osso pisiforme della mano di contatto, il professionista NUCCA contatta il processo trasversale dell'atlante. L'altra mano circonda il polso della mano di contatto, per controllare il vettore pur mantenendo la profondità della forza generata nell'applicazione della procedura di trazione tridimensionale (vedere la Figura 5) [3]. Comprendendo la biomeccanica spinale, il corpo e le mani del professionista sono allineati per produrre una correzione dell'atlante lungo il vettore di forza ottimale. La forza controllata e non spinta viene applicata lungo il percorso di riduzione predeterminato. È specifico nella sua direzione e profondità per ottimizzare la riduzione dell'ASC garantendo l'assenza di attivazione delle forze reattive dei muscoli del collo in risposta al cambiamento biomeccanico. Resta inteso che una riduzione ottimale del disallineamento promuove il mantenimento a lungo termine e la stabilità dell'allineamento spinale.
Dopo un breve periodo di riposo, viene eseguita una procedura di post-valutazione, identica alla valutazione iniziale. Un esame radiografico postcorrettivo utilizza due viste per verificare il ritorno della testa e del rachide cervicale in un equilibrio ortogonale ottimale. I soggetti sono educati in modi per preservare la loro correzione, prevenendo così un altro disallineamento.
Le visite successive al NUCCA comprendevano esami del diario del mal di testa e una valutazione corrente del dolore di mal di testa (VAS). La disuguaglianza nella lunghezza delle gambe e l'eccessiva asimmetria posturale sono state utilizzate per determinare la necessità di un altro intervento di atlante. L'obiettivo del miglioramento ottimale è che il soggetto mantenga il riallineamento il più a lungo possibile, con il minor numero di interventi di atlante.
In una sequenza PC-MRI, i mezzi di contrasto non vengono utilizzati. I metodi PC-MRI hanno raccolto due set di dati con diverse quantità di sensibilità del flusso acquisite mediante coppie di gradienti correlati, che ruotano sequenzialmente in sequenza e in fase di ripetizione durante la sequenza. I dati non elaborati dai due set vengono sottratti per calcolare una velocità di flusso.
Una visita sul posto da parte del MRI Physicist ha fornito corsi di formazione per il tecnico della risonanza magnetica e una procedura di trasferimento dei dati è stata stabilita. Sono state eseguite diverse scansioni di pratica e trasferimenti di dati per garantire che la raccolta dei dati sia stata eseguita senza problemi. Uno scanner 1.5 Optima MR 360-tesla GE (Milwaukee, WI) presso il centro di imaging di studio (EFW Radiology, Calgary, Alberta, Canada) è stato utilizzato per la raccolta di immagini e dati. Una serie di fasci di matrice phased di 12-elemento, sequenza di sequenze 3D di acquisizione rapida con eco-gradiente (MP-RAGE) è stata utilizzata nelle scansioni anatomiche. I dati sensibili al flusso sono stati acquisiti utilizzando una tecnica di acquisizione parallela (iPAT), il fattore di accelerazione 2.
Per misurare il flusso sanguigno da e verso la base del cranio, sono state eseguite due scansioni a contrasto di fase cine-codificate retrospettivamente con gate in base alla velocità determinata dalla frequenza cardiaca individuale, raccogliendo trentadue immagini su un ciclo cardiaco. Una codifica ad alta velocità (70? Cm / s) quantificata ad alta velocità del flusso sanguigno perpendicolare ai vasi a livello della vertebra C-2 include le arterie carotidi interne (ICA), le arterie vertebrali (VA) e le vene giugulari interne (IJV ). I dati del flusso venoso secondario delle vene vertebrali (VV), delle vene epidurali (EV) e delle vene cervicali profonde (DCV) sono stati acquisiti alla stessa altezza utilizzando una sequenza di codifica a bassa velocità (7 cm / s).
I dati relativi al soggetto sono stati identificati dall'ID dello studio del soggetto e dalla data dello studio di imaging. Lo studio neuroradiologo ha esaminato le sequenze di MR-RAGE per escludere condizioni patologiche esclusive. Gli identificatori del soggetto sono stati quindi rimossi e assegnato un ID codificato che consente il trasferimento tramite un protocollo IP tunnel protetto al fisico per l'analisi. Utilizzando sangue volumetrico di software proprietario, sono state determinate le forme d'onda della velocità di flusso del liquido cerebrospinale (CSF) e i parametri derivati (versione MRICP 1.4.35 Alperin Noninvasive Diagnostics, Miami, FL).
Utilizzando la segmentazione dei lumen basata sulla pulsatilità, le portate volumetriche dipendenti dal tempo sono state calcolate integrando le velocità di flusso all'interno delle aree della sezione trasversale luminale su tutte e trentadue le immagini. Le portate medie sono state ottenute per le arterie cervicali, il drenaggio venoso primario e le vie di drenaggio venoso secondario. Il flusso ematico cerebrale totale è stato ottenuto sommando queste portate medie.
Una semplice definizione di conformità è un rapporto tra le variazioni di volume e pressione. La compliance intracranica viene calcolata dal rapporto tra la variazione di volume intracranica massima (sistolica) (ICVC) e le fluttuazioni di pressione durante il ciclo cardiaco (PTP-PG). La variazione dell'ICVC è ottenuta da differenze momentanee tra i volumi di sangue e il liquido cerebrospinale che entrano ed escono dal cranio [5, 31]. La variazione di pressione durante il ciclo cardiaco è derivata dalla variazione del gradiente di pressione del CSF, che viene calcolata dalle immagini RM codificate in velocità del flusso CSF, utilizzando la relazione di Navier-Stokes tra le derivate delle velocità e il gradiente di pressione [5, 32 ]. Un indice di compliance intracranica (ICCI) viene calcolato dal rapporto tra ICVC e variazioni di pressione [5, 31].
L'analisi statistica ha preso in considerazione diversi elementi. L'analisi dei dati ICCI ha coinvolto un test Kolmogorov-Smirnov di un campione che rivelava una mancanza di distribuzione normale nei dati ICCI, che sono stati quindi descritti utilizzando la gamma mediana e interquartile (IQR). Le differenze tra baseline e follow-up dovevano essere esaminate usando un t-test appaiato.
I dati delle valutazioni NUCCA sono stati descritti utilizzando la media, la mediana e l'intervallo interquartile (IQR). Le differenze tra baseline e follow-up sono state esaminate usando un t-test appaiato.
A seconda della misura del risultato, i valori di follow-up della linea di base, della settimana quattro, della settimana otto e della settimana 12 (solo MIDAS) sono stati descritti utilizzando la media e la deviazione standard. I dati MIDAS raccolti allo screening iniziale dei neurologi avevano un punteggio di follow-up alla fine di dodici settimane.
Le differenze rispetto al basale ad ogni visita di controllo sono state testate utilizzando un t-test appaiato. Ciò ha portato a numerosi valori di p da due visite di follow-up per ciascun risultato, ad eccezione del MIDAS. Poiché uno scopo di questo progetto pilota è fornire stime per la ricerca futura, era importante descrivere dove si sono verificate le differenze, piuttosto che utilizzare un ANOVA a una via per arrivare a un valore p singolo per ogni misura. La preoccupazione di tali confronti multipli è l'aumento del tasso di errore di Tipo I.
Per analizzare i dati VAS, i punteggi di ciascun soggetto sono stati esaminati individualmente e quindi con una linea di regressione lineare che si adatta adeguatamente ai dati. L'uso di un modello di regressione multilivello con entrambe le intercettazioni casuali e l'inclinazione casuale ha fornito una singola linea di regressione adattata per ciascun paziente. Questo è stato testato su un modello di intercettazione casuale, che si adatta a una linea di regressione lineare con una pendenza comune per tutti i soggetti, mentre i termini di intercettazione possono variare. È stato adottato il modello del coefficiente casuale, in quanto non vi erano prove che le pendenze casuali migliorassero significativamente l'adattamento ai dati (utilizzando una statistica del rapporto di probabilità). Per illustrare la variazione nelle intercettazioni ma non nella pendenza, le singole linee di regressione sono state rappresentate graficamente per ciascun paziente con una linea di regressione media imposta in cima.
Risultati
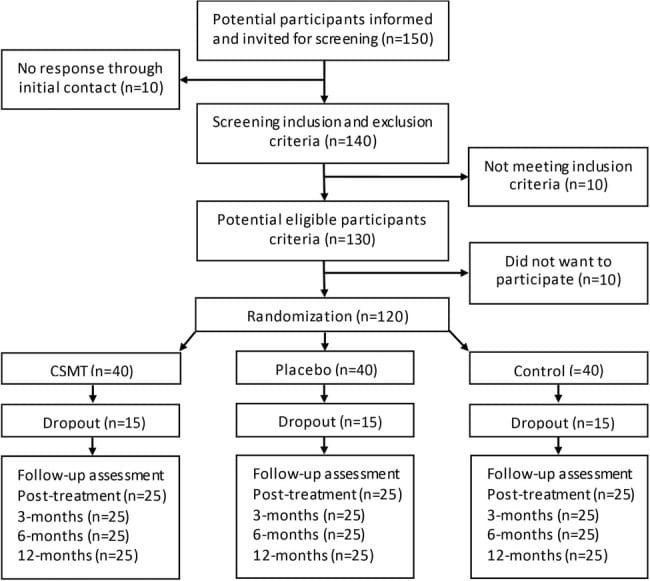
Dallo screening neurologico iniziale, diciotto volontari erano eleggibili per l'inclusione. Dopo il completamento dei diari della cefalea di base, cinque candidati non hanno soddisfatto i criteri di inclusione. Tre non avevano i giorni di cefalea richiesti sui diari di base per essere inclusi, uno presentava sintomi neurologici insoliti con intorpidimento unilaterale persistente e un altro stava assumendo un bloccante dei canali del calcio. Il professionista NUCCA ha trovato due candidati non idonei: uno privo di un disallineamento dell'atlante e il secondo con una condizione di Wolff-Parkinson-White e grave distorsione posturale (39 ) con recente coinvolgimento in un grave incidente automobilistico ad alto impatto con colpo di frusta (vedi Figura 1) .
Undici soggetti, otto femmine e tre maschi, età media quarantuno anni (range 21 anni), qualificati per l'inclusione. Sei soggetti hanno presentato emicrania cronica, segnalando quindici o più giorni di cefalea al mese, con una media totale di undici soggetti di 61 giorni di cefalea al mese. La durata dei sintomi dell'emicrania variava da due a trentacinque anni (in media ventitré anni). Tutti i farmaci sono stati mantenuti invariati per la durata dello studio per includere i loro regimi di profilassi dell'emicrania come prescritto.
Per criteri di esclusione, nessun soggetto incluso ha ricevuto una diagnosi di mal di testa attribuito a lesioni traumatiche a testa e collo, commozione cerebrale o cefalea persistente attribuita a colpo di frusta. Nove soggetti hanno riportato una storia passata molto remota, superiore a cinque anni o più (in media nove anni) prima dello schermo del neurologo. Ciò ha incluso ferite alla testa, commozione cerebrale e / o colpo di frusta legati allo sport. Due soggetti non hanno indicato lesioni pregresse alla testa o al collo (vedi Tabella 2).
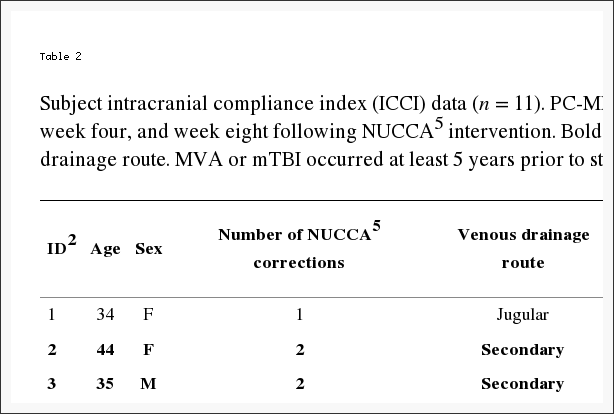
Tabella 2: Soggetto i dati dell'Indice di compliance intracranica (ICCI) (n = 11). PC-MRI6 ha acquisito i dati ICCI1 riportati al basale, la settimana quattro e l'ottava settimana dopo l'intervento di NUCCA5. Le file in grassetto indicano il soggetto con via di drenaggio venoso secondario. MVA o mTBI si sono verificati almeno 5 anni prima di studiare l'inclusione, negli anni 10 medi.
Individualmente, cinque soggetti hanno dimostrato un aumento dell'ICCI, i valori di tre soggetti sono rimasti sostanzialmente gli stessi e tre hanno mostrato una diminuzione dal basale alla fine delle misurazioni dello studio. Le variazioni complessive della compliance intracranica sono riportate nella Tabella 2 e nella Figura 8. I valori mediani (IQR) di ICCI erano 5.6 (4.8, 5.9) al basale, 5.6 (4.9, 8.2) alla quarta settimana e 5.6 (4.6, 10.0) settimana otto. Le differenze non erano statisticamente differenti. La differenza media tra il basale e la settimana quattro era? 0.14 (IC 95%? 1.56, 1.28), p = 0.834, e tra il basale e la settimana otto era 0.93 (IC 95%? 0.99, 2.84), p = 0.307. I risultati dello studio ICCI a 24 settimane di questi due soggetti sono riportati nella Tabella 6. Il soggetto 01 ha mostrato una tendenza all'aumento dell'ICCI da 5.02 al basale a 6.69 alla settimana 24, mentre alla settimana 8 i risultati sono stati interpretati come coerenti o rimanenti gli stessi. Il soggetto 02 ha dimostrato una tendenza decrescente dell'ICCI dal basale di 15.17 a 9.47 alla settimana 24.
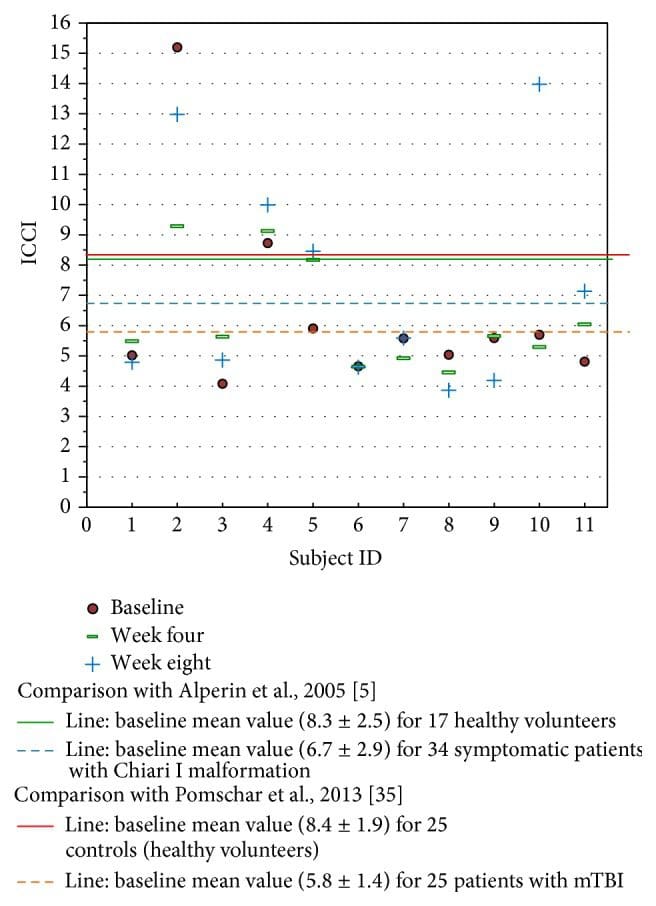
Figura 8: Studiare i dati ICCI confrontati con i dati precedentemente riportati in letteratura. I valori dell'ora della risonanza magnetica sono fissati al basale, alla settimana 4 e alla settimana 8 dopo l'intervento. I valori basali di questo studio sono simili ai dati riportati da Pomschar su soggetti che presentano solo mTBI.
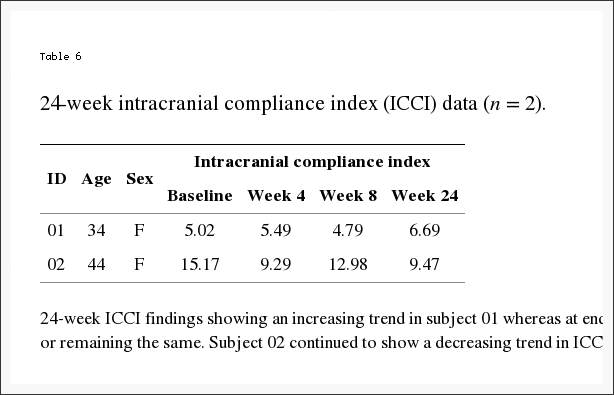
Tabella 6: I risultati dell'ICCI della 24-settimana mostrano un trend crescente nel soggetto 01 mentre alla fine dello studio (settimana 8), i risultati sono stati interpretati come coerenti o rimasti gli stessi. Il soggetto 02 ha continuato a mostrare una tendenza decrescente nell'ICCI.
La Tabella 3 riporta i cambiamenti nelle valutazioni NUCCA. La differenza media tra prima e dopo l'intervento è la seguente: (1) SLC: 0.73 pollici, IC 95% (0.61, 0.84) (p <0.001); (2) GSA: 28.36 punti scala, 95% CI (26.01, 30.72) (p <0.001); (3) Lateralità dell'Atlante: 2.36 gradi, IC 95% (1.68, 3.05) (p <0.001); e (4) Rotazione dell'Atlante: 2.00 gradi, IC 95% (1.12, 2.88) (p <0.001). Ciò indicherebbe che si è verificato un probabile cambiamento in seguito all'intervento dell'atlante sulla base della valutazione del soggetto.
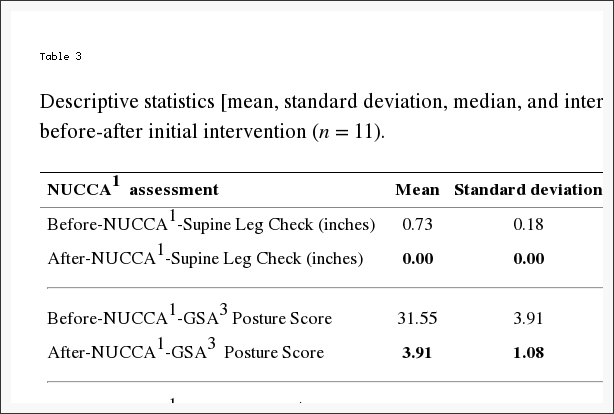
Tabella 3: Statistiche descrittive [media, deviazione standard, mediana e intervallo interquartile (IQR2)] delle valutazioni di NUCCA1 prima-dopo l'intervento iniziale (n = 11).
I risultati del diario di cefalea sono riportati in Tabella 4 e Figura 6. Al basale i soggetti avevano una media di 14.5 (DS = 5.7) giorni di cefalea per 28 giorni al mese. Durante il primo mese successivo alla correzione NUCCA, i giorni medi di cefalea al mese sono diminuiti di 3.1 giorni rispetto al basale, IC 95% (0.19, 6.0), p = 0.039, a 11.4. Durante il secondo mese i giorni di cefalea sono diminuiti di 5.7 giorni rispetto al basale, IC 95% (2.0, 9.4), p = 0.006, a 8.7 giorni. Alla settimana otto, sei degli undici soggetti hanno avuto una riduzione> 30% dei giorni di cefalea al mese. Nell'arco di 24 settimane, il soggetto 01 non ha riportato sostanzialmente alcun cambiamento nei giorni di cefalea, mentre il soggetto 02 ha avuto una riduzione di un giorno di cefalea al mese dal basale dello studio di sette alla fine dei rapporti di studio di sei giorni.
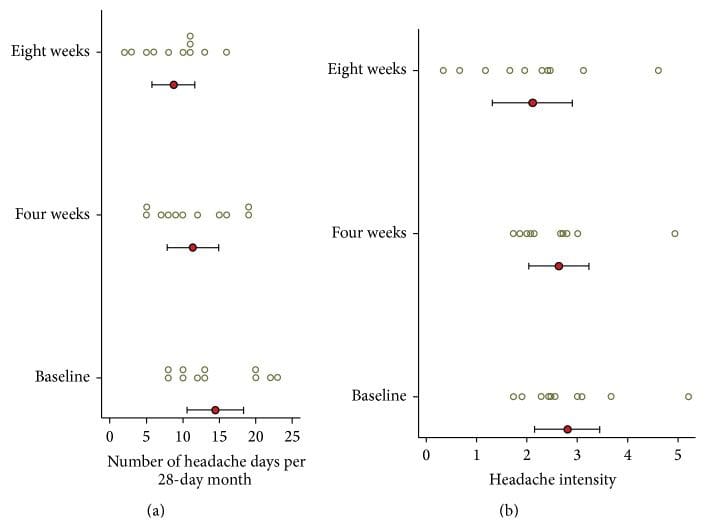
Figura 6: Giorni di mal di testa e intensità del dolore mal di testa dal diario (n = 11). (a) Numero di giorni di mal di testa al mese. (b) Intensità media del mal di testa (nei giorni di emicrania). Cerchio indica la media e la barra indica il 95% CI. I cerchi sono punteggi per soggetto individuale. Una significativa diminuzione dei giorni di mal di testa al mese è stata osservata a quattro settimane, quasi raddoppiando a otto settimane. Quattro soggetti (#4, 5, 7 e 8) hanno mostrato una maggiore riduzione dell'intensità del mal di testa rispetto a 20%. L'uso concomitante di farmaci può spiegare la lieve diminuzione dell'intensità del mal di testa.
Al basale, l'intensità media del mal di testa nei giorni con mal di testa, su una scala da zero a dieci, era 2.8 (SD = 0.96). L'intensità media del mal di testa non ha mostrato alcun cambiamento statisticamente significativo a quattro (p = 0.604) e otto (p = 0.158) settimane. Quattro soggetti (#4, 5, 7 e 8) hanno mostrato una maggiore riduzione dell'intensità del mal di testa rispetto a 20%.
La qualità della vita e le misure di invalidità del mal di testa sono viste in Tabella 4. Il punteggio medio HIT-6 al basale era 64.2 (SD = 3.8). Alla quarta settimana dopo la correzione NUCCA, la diminuzione media dei punteggi era 8.9, 95% CI (4.7, 13.1), p = 0.001. I punteggi della settimana otto, rispetto alla linea di base, hanno rivelato una diminuzione media di 10.4, 95% CI (6.8, 13.9), p = 0.001. Nel gruppo 24-settimana, soggetto 01 ha mostrato una diminuzione dei punti 10 da 58 alla settimana 8 a 48 alla settimana 24 mentre il soggetto 02 ha ridotto i punti 7 da 55 alla settimana 8 a 48 alla settimana 24 (vedere Figura 9).
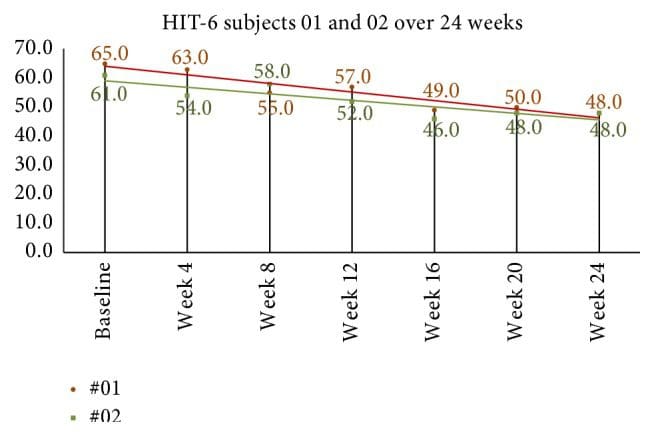
Figura 9: I punteggi 24-settimana HIT-6 in soggetti di follow-up a lungo termine. I punteggi mensili hanno continuato a diminuire dopo la settimana 8, alla fine del primo studio. Basato su Smelt et al. criteri, può essere interpretato come un cambiamento di minima importanza interiore tra la settimana 8 e la settimana 24. HIT-6: test di impatto mal di testa-6.
Il punteggio medio al basale MSQL era 38.4 (DS = 17.4). Alla quarta settimana dopo la correzione, i punteggi medi per tutti gli undici soggetti sono aumentati (migliorati) di 30.7, IC 95% (22.1, 39.2), p <0.001. Alla settimana otto, alla fine dello studio, i punteggi MSQL medi erano aumentati dal basale di 35.1, IC 95% (23.1, 50.0), p <0.001, a 73.5. I soggetti di follow-up hanno continuato a mostrare qualche miglioramento con l'aumento dei punteggi; tuttavia, molti punteggi si sono stabilizzati rimanendo gli stessi dalla settimana 8 (vedere Figure 10 (a) -10 (c)).
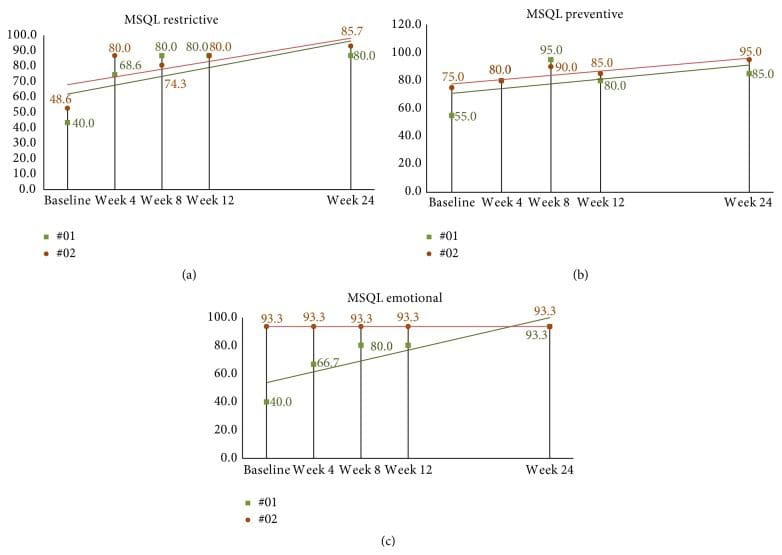
Figura 10: ((a) (c)) Punteggi MSQL a 24 settimane in soggetti di follow-up a lungo termine. (a) Il soggetto 01 si è sostanzialmente stabilizzato dopo l'ottava settimana fino alla fine del secondo studio. Il soggetto 8 mostra punteggi che aumentano nel tempo dimostrando differenze minimamente importanti in base a Cole et al. criteri entro la settimana 02. (b) I punteggi dei soggetti sembrano raggiungere il picco entro la settimana 24 con entrambi i soggetti che mostrano punteggi simili riportati alla settimana 8. (c) I punteggi del soggetto 24 rimangono coerenti durante lo studio mentre il soggetto 2 mostra un miglioramento costante dal basale alla fine del settimana 01. MSQL: misura della qualità della vita specifica per l'emicrania.
Il punteggio MIDAS medio al basale era 46.7 (DS = 27.7). Due mesi dopo la correzione NUCCA (tre mesi dopo il basale), la diminuzione media dei punteggi MIDAS del soggetto era 32.1, IC 95% (13.2, 51.0), p = 0.004. I soggetti di follow-up hanno continuato a mostrare miglioramenti con punteggi decrescenti con intensità che mostrava un miglioramento minimo (vedere Figure 11 (a) -11 (c)).
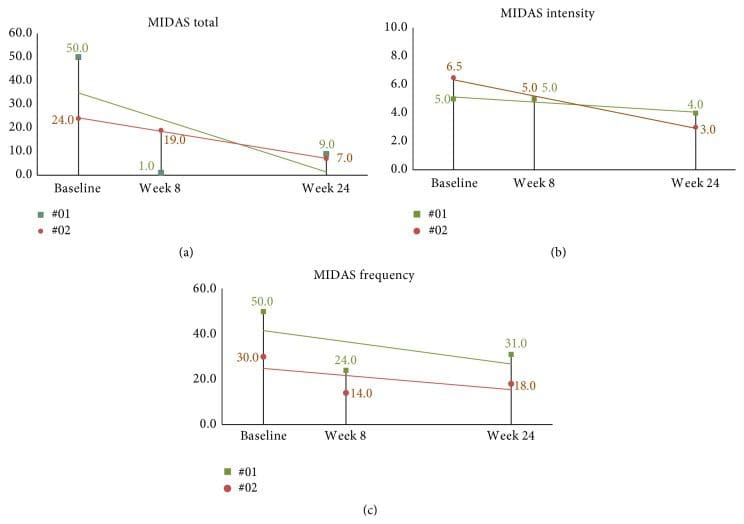
Figura 11: 24-week MIDAS segna in soggetti di follow-up a lungo termine. (a) I punteggi MIDAS totali hanno continuato a diminuire nel periodo di studio della 24-settimana. (b) Miglioramento continuo dei punteggi di intensità. (c) Mentre la frequenza della 24-settimana era più alta rispetto alla settimana 8, si osserva un miglioramento rispetto al basale. MIDAS: scala per la valutazione della disabilità dell'emicrania.
La valutazione dell'attuale mal di testa dai dati della scala VAS è mostrata nella Figura 7. Il modello di regressione lineare multilivello ha mostrato evidenza di un effetto casuale per l'intercetta (p <0.001) ma non per la pendenza (p = 0.916). Pertanto, il modello di intercettazione casuale adottato stimava un'intercetta diversa per ciascun paziente ma una pendenza comune. La pendenza stimata di questa linea era? 0.044, IC 95% (? 0.055,? 0.0326), p <0.001, indicando che c'era una diminuzione significativa nel punteggio VAS di 0.44 per 10 giorni dopo il basale (p <0.001). Il punteggio medio al basale era 5.34, IC 95% (4.47, 6.22). L'analisi degli effetti casuali ha mostrato una variazione sostanziale nel punteggio di base (DS = 1.09). Poiché le intercettazioni casuali sono normalmente distribuite, ciò indica che il 95% di tali intercettazioni si trova tra 3.16 e 7.52, fornendo evidenza di una variazione sostanziale nei valori di base tra i pazienti. I punteggi VAS hanno continuato a mostrare miglioramenti nel gruppo di follow-up con due soggetti di 24 settimane (vedere Figura 12).
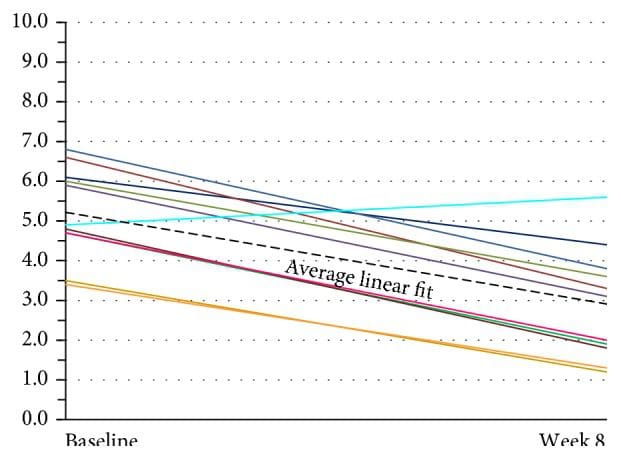
Figura 7: Soggetto valutazione globale del mal di testa (VAS) (n = 11). C'era una sostanziale variazione nei punteggi di base tra questi pazienti. Le linee mostrano un adattamento lineare individuale per ciascuno degli undici pazienti. La spessa linea tratteggiata nera rappresenta l'adattamento lineare medio in tutti gli undici pazienti. VAS: Visual Analog Scale.
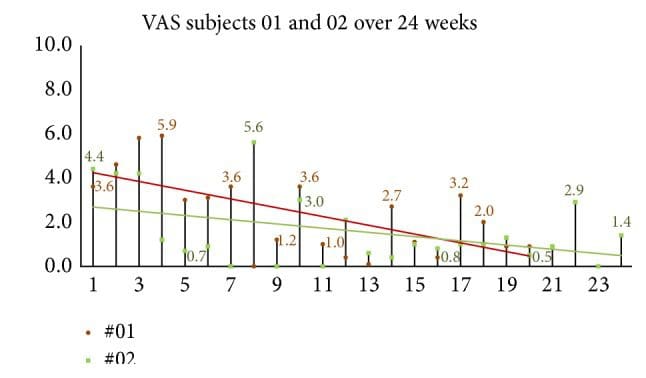
Figura 12: Valutazione globale del gruppo di follow-up di 24 settimane del mal di testa (VAS). Quando i soggetti sono stati interrogati, `` valuta il tuo mal di testa in media nell'ultima settimana '' I punteggi VAS hanno continuato a mostrare miglioramenti nel gruppo di follow-up di due soggetti di 24 settimane.
La reazione più ovvia all'intervento e all'assistenza alla NUCCA riportata da dieci soggetti è stata il lieve disagio al collo, valutato in media su tre su dieci nella valutazione del dolore. In sei soggetti, il dolore è iniziato più di ventiquattro ore dopo la correzione dell'atlante, durando più di ventiquattr'ore. Nessun soggetto ha riportato alcun effetto significativo sulle sue attività quotidiane. Tutti i soggetti hanno riferito soddisfazione per la cura NUCCA dopo una settimana, punteggio mediano, dieci, su una scala da zero a dieci.

Insight di Dr. Alex Jimenez
“Sto soffrendo di emicrania da diversi anni ormai. C'è una ragione per il mio mal di testa? Cosa posso fare per diminuire o eliminare i miei sintomi? " Si ritiene che l'emicrania sia una forma complessa di mal di testa, tuttavia, la ragione per cui si tratta è molto simile a qualsiasi altro tipo di mal di testa. Una lesione traumatica della colonna vertebrale cervicale, come quella del colpo di frusta di un incidente automobilistico o di un infortunio sportivo, può causare un disallineamento del collo e della parte superiore della schiena, che può portare all'emicrania. Una postura scorretta può anche causare problemi al collo che potrebbero causare dolore alla testa e al collo. Un professionista sanitario specializzato in problemi di salute spinale può diagnosticare la fonte del tuo mal di testa. Inoltre, uno specialista qualificato ed esperto può eseguire aggiustamenti spinali e manipolazioni manuali per correggere eventuali disallineamenti della colonna vertebrale che potrebbero causare i sintomi. Il seguente articolo riassume un caso studio basato sul miglioramento dei sintomi dopo il riallineamento delle vertebre atlas nei partecipanti con emicrania.
Discussione
In questa coorte limitata di undici soggetti emicranici, non vi era alcun cambiamento statisticamente significativo nell'ICCI (outcome primario) dopo l'intervento NUCCA. Tuttavia, un significativo cambiamento nei risultati secondari HRQoL si è verificato come riassunto in Tabella 5. La coerenza nell'entità e nella direzione del miglioramento attraverso queste misure HRQoL indica la fiducia nel miglioramento della salute del mal di testa nello studio di due mesi dopo il periodo di riferimento di 28-day.
Sulla base dei risultati dei casi studio, questa indagine ha ipotizzato un aumento significativo dell'ICCI dopo il intervento atlante che non è stato osservato. L'uso di PC-MRI consente la quantificazione della relazione dinamica tra afflusso arterioso, deflusso venoso e flusso di liquido cerebrospinale tra il cranio e il canale spinale [33]. L'indice di compliance intracranica (ICCI) misura la capacità del cervello di rispondere al sangue arterioso in entrata durante la sistole. L'interpretazione di questo flusso dinamico è rappresentata da una relazione monoesponenziale esistente tra il volume del liquido cerebrospinale e la pressione del liquido cerebrospinale. Con una maggiore o maggiore compliance intracranica, definita anche come buona riserva compensatoria, il sangue arterioso in entrata può essere accomodato dal contenuto intracranico con un cambiamento minore nella pressione intracranica. Mentre potrebbe verificarsi una variazione del volume o della pressione intracranica, in base alla natura esponenziale della relazione volume-pressione, una variazione nell'ICCI post-intervento potrebbe non essere realizzata. Un'analisi avanzata dei dati RM e ulteriori studi sono necessari per individuare parametri pratici quantificabili da usare come risultato obiettivo sensibile per documentare un cambiamento fisiologico dopo la correzione dell'atlante.
Koerte et al. le segnalazioni di pazienti con emicrania cronica dimostrano un drenaggio venoso secondario significativamente più elevato (plesso paraspinale) in posizione supina rispetto ai controlli corrispondenti per età e sesso [34]. Quattro soggetti di studio hanno mostrato un drenaggio venoso secondario con tre di questi soggetti che hanno dimostrato un notevole aumento della compliance dopo l'intervento. Il significato è sconosciuto senza ulteriori studi. Allo stesso modo, Pomschar et al. hanno riferito che i soggetti con lieve lesione cerebrale traumatica (TMB) dimostrano un aumento del drenaggio attraverso la via paraspinale venosa secondaria [35]. L'indice medio di compliance intracranica appare significativamente inferiore nella coorte mTBI rispetto ai controlli.
Una certa prospettiva può essere acquisita confrontando i dati ICCI di questo studio con soggetti normali precedentemente riportati e quelli con mTBI visti in Figura 8 [5, 35]. Limitato dal numero limitato di soggetti studiati, il significato che i risultati di questo studio possono avere in relazione a Pomschar et al. rimane sconosciuto, offrendo solo speculazioni sulle possibilità di esplorazione futura. Ciò è ulteriormente complicato dall'incoerente variazione dell'ICCI osservata nei due soggetti seguiti per 24 settimane. Il soggetto 2 con un modello di drenaggio secondario mostrava una diminuzione dell'ICCI a seguito dell'intervento. Uno studio più ampio controllato con placebo con una dimensione del campione soggetto statisticamente significativo potrebbe eventualmente dimostrare un cambiamento fisiologico definitivo misurato oggettivamente dopo l'applicazione della procedura di correzione NUCCA.
Le misure HRQoL sono utilizzate clinicamente per valutare l'efficacia di una strategia di trattamento per ridurre il dolore e la disabilità legati all'emicrania. Si prevede che un trattamento efficace migliori il dolore e l'invalidità percepiti dal paziente misurati da questi strumenti. Tutte le misure HRQoL in questo studio hanno dimostrato un miglioramento significativo e sostanziale entro la settimana quattro dopo l'intervento NUCCA. Dalla settimana 4 alla settimana 8 sono stati rilevati solo piccoli miglioramenti. Di nuovo, sono stati notati solo piccoli miglioramenti nei due soggetti seguiti per le settimane 24. Sebbene questo studio non fosse inteso a dimostrare la causalità dell'intervento NUCCA, i risultati HRQoL creano interesse irresistibile per ulteriori studi.
Dal diario del mal di testa, è stata osservata una significativa riduzione dei giorni di mal di testa al mese a quattro settimane, quasi raddoppiando a otto settimane. Tuttavia, le differenze significative nell'intensità del mal di testa nel corso del tempo non erano distinguibili da questi dati del diario (vedi Figura 5). Mentre il numero di mal di testa diminuiva, i soggetti usavano ancora i farmaci per mantenere l'intensità del mal di testa a livelli tollerabili; quindi, si suppone che una differenza statisticamente significativa nell'intensità del mal di testa non possa essere determinata. La consistenza dei numeri giornalieri del mal di testa che si verificano nella settimana 8 nei soggetti di follow-up potrebbe guidare il focus futuro dello studio nel determinare quando si verifica il massimo miglioramento per aiutare a stabilire uno standard NUCCA per la cura dell'emicrania.
Il cambiamento clinicamente rilevante nell'HIT-6 è importante per comprendere completamente i risultati osservati. Un cambiamento clinicamente significativo per un singolo paziente è stato definito dalla guida utente HIT-6 come? 5 [36]. Coeytaux et al., Utilizzando quattro diversi metodi di analisi, suggeriscono che una differenza tra i gruppi nei punteggi HIT-6 di 2.3 unità nel tempo può essere considerata clinicamente significativa [37]. Smelt et al. ha studiato le popolazioni di pazienti con emicrania di cure primarie nello sviluppo di raccomandazioni suggerite utilizzando i cambiamenti del punteggio HIT-6 per l'assistenza clinica e la ricerca [38]. A seconda delle conseguenze derivanti da falsi positivi o negativi, il cambiamento di minima importanza (MIC) all'interno della persona utilizzando un `` approccio al cambiamento di mezzo '' è stato stimato pari a 2.5 punti. Quando si utilizza l'analisi della curva delle caratteristiche operative del ricevitore (ROC), è necessaria una modifica di 6 punti. La differenza di minima importanza (MID) raccomandata tra i gruppi è 1.5 [38].
Utilizzando l'approccio del "cambiamento di mezzo", tutti i soggetti tranne uno hanno riportato un cambiamento (diminuzione) maggiore di? 2.5. Anche le `` analisi ROC '' hanno dimostrato un miglioramento da parte di tutti i soggetti tranne uno. Questo `` soggetto '' era una persona diversa in ogni analisi comparativa. Basato su Smelt et al. criteri, i soggetti di follow-up hanno continuato a dimostrare un miglioramento minimo importante all'interno della persona, come si vede nella Figura 10.
Tutti i soggetti tranne due hanno mostrato un miglioramento del punteggio MIDAS tra i risultati di base e quelli a tre mesi. L'entità del cambiamento era proporzionale al punteggio MIDAS di base, con tutti i soggetti tranne tre che riportavano un cambiamento complessivo del cinquanta percento o superiore. I soggetti di follow-up hanno continuato a mostrare miglioramenti come si è visto nella continua diminuzione dei punteggi entro la settimana 24; vedere le Figure 11 (a) 11 (c).
L'uso congiunto di HIT-6 e MIDAS come esito clinico può fornire una valutazione più completa dei fattori di disabilità correlati alla cefalea [39]. Le differenze tra le due scale possono predire la disabilità dall'intensità del dolore di mal di testa e la frequenza del mal di testa, fornendo maggiori informazioni sui fattori correlati ai cambiamenti riportati rispetto a entrambi i risultati utilizzati da soli. Mentre il MIDAS sembra cambiare di più in base alla frequenza del mal di testa, l'intensità del mal di testa sembra influenzare il punteggio di HIT-6 più del MIDAS [39].
Il modo in cui l'emicrania colpisce e limita il funzionamento quotidiano percepito dal paziente è riportato da MSQL v. 2.1, attraverso tre domini 3: ruolo restrittivo (MSQL-R), ruolo preventivo (MSQL-P) e funzionamento emozionale (MSQL-E). Un aumento dei punteggi indica un miglioramento in queste aree con valori che variano da 0 (scarso) a 100 (migliore).
MSQL scala la valutazione dell'affidabilità di Bagley et al. riportare risultati da moderatamente a altamente correlati con HIT-6 (r = da? 0.60 a? 0.71) [40]. Studio di Cole et al. riporta il cambiamento clinico delle differenze minime importanti (MID) per ogni dominio: MSQL-R = 3.2, MSQL-P = 4.6 e MSQL-E = 7.5 [41]. I risultati dello studio sul topiramato riportano un cambiamento clinico (MIC) di minima importanza individuale: MSQL-R = 10.9, MSQL-P = 8.3 e MSQL-E = 12.2 [42].
Tutti i soggetti tranne uno hanno sperimentato un cambiamento clinico minimamente importante per MSQL-R di maggiore di 10.9 entro il follow-up della settimana otto in MSQL-R. Tutti tranne due soggetti hanno riportato cambiamenti di più rispetto ai punti 12.2 in MSQL-E. Il miglioramento dei punteggi MSQL-P è aumentato di dieci punti o più in tutte le materie.
L'analisi di regressione delle valutazioni VAS nel tempo ha mostrato un miglioramento lineare significativo nel periodo 3-mese. C'era una sostanziale variazione nei punteggi di base tra questi pazienti. È stata osservata poca o nessuna variazione nel tasso di miglioramento. Questa tendenza sembra essere la stessa nei soggetti studiati per le settimane 24 come mostrato nella Figura 12.

Molti studi che hanno utilizzato l'intervento farmacologico hanno mostrato un sostanziale effetto placebo nei pazienti provenienti da popolazioni di emicrania [43]. Determinare il possibile miglioramento dell'emicrania nell'arco di sei mesi, utilizzando un altro intervento e nessun intervento, è importante per qualsiasi confronto dei risultati. L'indagine sugli effetti placebo generalmente accetta che gli interventi placebo forniscono sollievo sintomatico, ma non modificano i processi patofisiologici alla base della condizione [44]. Le misure dell'obiettivo della risonanza magnetica possono aiutare a rivelare un tale effetto placebo dimostrando un cambiamento nelle misurazioni fisiologiche dei parametri del flusso che si verificano dopo un intervento con placebo.
L'uso di un magnete a tre tesali per la raccolta di dati MRI aumenterebbe l'affidabilità delle misurazioni aumentando la quantità di dati utilizzati per eseguire i calcoli del flusso e dell'ICCI. Questa è una delle prime indagini che utilizzano il cambiamento nell'ICCI come risultato nella valutazione di un intervento. Questo crea sfide nell'interpretazione dei dati acquisiti dalla RM per basare le conclusioni o l'ulteriore sviluppo di ipotesi. È stata segnalata la variabilità delle relazioni tra il flusso di sangue da e verso il cervello, il flusso del liquido cerebrospinale e la frequenza cardiaca di questi parametri specifici del soggetto [45]. Le variazioni osservate in uno studio su piccole misure ripetute su tre soggetti hanno portato a conclusioni che le informazioni raccolte dai singoli casi devono essere interpretate con cautela [46].
La letteratura riporta inoltre in studi più ampi un'affidabilità significativa nella raccolta di questi dati di flusso volumetrico acquisiti dalla risonanza magnetica. Wentland et al. hanno riferito che le misurazioni delle velocità del liquido cerebrospinale nei volontari umani e delle velocità fantasma fluttuanti sinusoidali non differivano significativamente tra le due tecniche di risonanza magnetica utilizzate [47]. Koerte et al. ha studiato due coorti di soggetti ripresi in due strutture separate con attrezzature diverse. Hanno riferito che i coefficienti di correlazione intraclasse (ICC) hanno dimostrato un'elevata affidabilità intra e interrater delle misurazioni della portata volumetrica PC-MRI rimanendo indipendenti dall'attrezzatura utilizzata e dal livello di abilità dell'operatore [48]. Sebbene la variazione anatomica esista tra i soggetti, non ha impedito studi su popolazioni di pazienti più ampie nel descrivere i possibili parametri di deflusso "normali" [49, 50].
Essendo basato esclusivamente sulle percezioni soggettive del paziente, ci sono limitazioni nell'uso dei risultati riportati dai pazienti [51]. Qualsiasi aspetto che influenzi la percezione di un soggetto nella qualità della vita può influenzare l'esito di qualsiasi valutazione utilizzata. La mancanza di specificità del risultato nella segnalazione di sintomi, emozioni e disabilità limita anche l'interpretazione dei risultati [51].
I costi di analisi dei dati di imaging e risonanza magnetica escludono l'uso di un gruppo di controllo, limitando qualsiasi generalizzabilità di questi risultati. Un campione più ampio consentirebbe conclusioni basate sulla potenza statistica e un errore ridotto di tipo I. L'interpretazione di qualsiasi significato in questi risultati, pur rivelando possibili tendenze, rimane la speculazione al meglio. Il grande sconosciuto persiste nella probabilità che questi cambiamenti siano collegati all'intervento o ad altri effetti sconosciuti agli investigatori. Questi risultati si aggiungono al corpo di conoscenza delle variazioni emodinamiche e idrodinamiche precedentemente non segnalate dopo un intervento NUCCA, così come i cambiamenti nei pazienti con emicrania HRQoL hanno riportato risultati osservati in questa coorte.
I valori dei dati raccolti e delle analisi stanno fornendo informazioni necessarie per la stima di dimensioni campione campionarie statisticamente significative in ulteriori studi. Le sfide procedurali risolte dal condurre il pilota consentono un protocollo altamente raffinato per svolgere con successo questo compito.
In questo studio, la mancanza di un robusto aumento della compliance può essere compresa dalla natura logaritmica e dinamica del flusso emodinamico intracranico e idrodinamico, consentendo ai singoli componenti di adattarsi al cambiamento mentre nel complesso non lo fanno. Un intervento efficace dovrebbe migliorare il dolore percepito dal soggetto e la disabilità correlata all'emicrania, misurata con questi strumenti HRQoL utilizzati. Questi risultati dello studio suggeriscono che l'intervento di riallineamento dell'atlante può essere associato alla riduzione della frequenza dell'emicrania, un marcato miglioramento della qualità della vita che produce una significativa riduzione della disabilità legata alla cefalea come osservato in questa coorte. Il miglioramento dei risultati HRQoL crea interesse interessante per ulteriori studi, per confermare questi risultati, in particolare con un pool di soggetti più ampio e un gruppo placebo.
Ringraziamenti
Gli autori riconoscono il dott. Noam Alperin, Alperin Diagnostics, Inc., Miami, FL; Kathy Waters, coordinatore dello studio e dott. Jordan Ausmus, coordinatore radiografico, Britannia Clinic, Calgary, AB; Sue Curtis, Tecnologa per la risonanza magnetica, Elliot Fong Wallace Radiology, Calgary, AB; e Brenda Kelly-Besler, RN, coordinatore della ricerca, Calgary Headache Assessment and Management Program (CHAMP), Calgary, AB. Il sostegno finanziario è fornito da (1) Hecht Foundation, Vancouver, BC; (2) Tao Foundation, Calgary, AB; (3) Ralph R. Gregory Memorial Foundation (Canada), Calgary, AB; e (4) Upper Cervical Research Foundation (UCRF), Minneapolis, MN.
Abbreviazioni
- ASC: complesso di sublussazione Atlas
- CHAMP: Calgary Headache Assessment and Management Program
- CSF: liquido cerebrospinale
- GSA: Gravity Stress Analyzer
- HIT-6: test di impatto mal di testa-6
- HRQoL: qualità della vita correlata alla salute
- ICCI: indice di conformità intracranica
- ICVC: cambiamento di volume intracranico
- IQR: intervallo interquartile
- MIDAS: scala per la valutazione della disabilità dell'emicrania
- MSQL: Misurazione della qualità della vita specifica per l'emicrania
- MSQL-E: misurazione della qualità della vita emicrania-specifica Emotional
- MSQL-P: qualità della vita specifica per l'emicrania Misurazione-Fisica
- MSQL-R: misurazione della qualità della vita specifica per l'emicrania - restrittiva
- NUCCA: National Upper Cervical Chiropractic Association
- PC-MRI: imaging a risonanza magnetica a contrasto di fase
- SLC: Supine Leg Check
- VAS: Visual Analog Scale.
Conflitto d'interessi
Gli autori dichiarano che non vi sono interessi finanziari o di altro tipo in relazione alla pubblicazione di questo documento.
Contributo degli autori
H. Charles Woodfield III ha concepito lo studio, è stato determinante nella sua progettazione, aiutato nel coordinamento e ha contribuito a redigere il documento: introduzione, metodi di studio, risultati, discussioni e conclusioni. D. Gordon Hasick ha esaminato i soggetti per l'inclusione / esclusione dello studio, ha fornito gli interventi NUCCA e ha monitorato tutte le materie sul follow-up. Ha partecipato alla progettazione dello studio e alla coordinazione della materia, contribuendo a redigere l'Introduzione, i metodi NUCCA e la discussione del documento. Werner J. Becker ha esaminato le materie per l'inclusione / esclusione dello studio, ha partecipato alla progettazione e al coordinamento dello studio e ha contribuito alla stesura del documento: metodi di studio, risultati e discussioni e conclusioni. Marianne S. Rose ha eseguito analisi statistiche sui dati dello studio e ha contribuito alla stesura del documento: metodi statistici, risultati e discussioni. James N. Scott ha partecipato alla progettazione dello studio, ha lavorato come consulente di imaging esaminando le scansioni per la patologia e ha contribuito alla stesura del documento: metodi, risultati e discussioni PC-MRI. Tutti gli autori hanno letto e approvato il documento finale.
In conclusione, il caso di studio riguardante il miglioramento dei sintomi della cefalea emicranica dopo il riallineamento delle vertebre atlas ha dimostrato un aumento nell'outcome primario, tuttavia, i risultati medi dello studio di ricerca non hanno dimostrato alcuna significatività statistica. Complessivamente, il case study ha concluso che i pazienti che hanno ricevuto il trattamento di riallineamento delle vertebre atlasiche hanno avuto un notevole miglioramento dei sintomi con una diminuzione dei giorni di mal di testa. Informazioni riferite dal Centro nazionale per le informazioni sulle biotecnologie (NCBI). Lo scopo delle nostre informazioni è limitato alla chiropratica e alle lesioni e condizioni spinali. Per discutere l'argomento, non esitate a chiedere al Dr. Jimenez o contattaci a 915-850-0900 .
A cura di Dr. Alex Jimenez

Argomenti aggiuntivi: Dolore al collo
Il dolore al collo è un disturbo comune che può derivare da una varietà di lesioni e / o condizioni. Secondo le statistiche, le lesioni da incidente automobilistico e le lesioni da colpo di frusta sono alcune delle cause più frequenti per il dolore al collo tra la popolazione generale. Durante un incidente automobilistico, l'impatto improvviso dall'incidente può far sobbalzare bruscamente la testa e il collo in qualsiasi direzione, danneggiando le complesse strutture che circondano il rachide cervicale. Il trauma ai tendini e ai legamenti, così come quello di altri tessuti del collo, può causare dolore al collo e irradia sintomi in tutto il corpo umano.

ARGOMENTO IMPORTANTE: EXTRA EXTRA: A Healt You!
ALTRI IMPORTANTI ARGOMENTI: EXTRA: infortuni sportivi? | Vincent Garcia | Paziente | Chiropratico di El Paso, TX