Meccanismi del percorso di modulazione del dolore a El Paso, TX
La maggior parte, se non tutti, i disturbi del corpo provocano dolore. Dolore è interpretato e percepito nel cervello. Il dolore è modulato da due tipi chiave di farmaci che agiscono sul cervello: analgesici e anestetici. Il termine analgesico si riferisce a un farmaco che allevia il dolore senza perdita di coscienza. L'espressione anestesia centrale si riferisce a un farmaco che deprime il sistema nervoso centrale. Si distingue per la mancanza di ogni percezione delle modalità sensoriali, ad esempio la perdita di coscienza senza perdita di funzioni critiche.
Oppiacei Analgesia (OA)
I farmaci di maggior successo utilizzati clinicamente per produrre analgesia temporanea e sollievo dal dolore sono la famiglia degli oppioidi, che include la morfina e l'eroina. Al momento non esistono ulteriori potenti opzioni terapeutiche per il dolore agli oppiacei. Diversi effetti collaterali causati dall'uso di oppiacei comprendono tolleranza e dipendenza da droghe o dipendenza. In generale, questi farmaci modulano l'informazione del dolore in entrata nella colonna vertebrale e nel sistema nervoso centrale, oltre a alleviare temporaneamente il dolore, e possono anche essere chiamati oppiacei producendo analgesia (OA). L'antagonista degli oppiacei è un farmaco che antagonizza gli effetti oppioidi, come il naloxone o il maltroxone, ecc. Sono antagonisti competitivi dei recettori degli oppiacei. Tuttavia, il cervello ha un circuito neuronale e sostanze endogene che modulano il dolore.
Oppioidi endogeni
La neurotrasmissione opioidergica si trova in tutto il cervello e nel midollo spinale e si ritiene che influenzi molte funzioni del sistema nervoso centrale, o CNS, quali nocicezione, funzioni cardiovascolari, termoregolazione, respirazione, funzioni neuroendocrine, funzioni neuroimmuni, consumo di cibo, attività sessuale, competizione comportamento locomotore, memoria e apprendimento. Gli oppioidi esercitano effetti marcati su umore e motivazione e producono un senso di euforia.
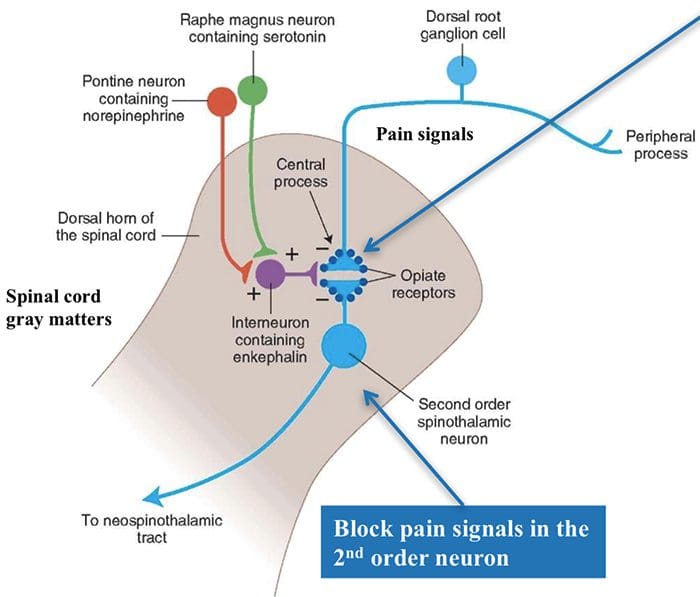
Vengono identificate tre classi di recettori oppioidi:? -Mu,? -Delta e? -Kappa. Tutte e 3 le classi sono ampiamente disperse nel cervello. I geni che codificano ciascuno di questi sono stati clonati e si è scoperto che funzionano come membri dei recettori della proteina G. Inoltre, nel sistema nervoso centrale sono stati riconosciuti tre tipi principali di peptidi oppioidi endogeni che interagiscono con i suddetti recettori oppiacei, tra cui α-endorfine, encefaline e dinorfine. Questi 3 peptidi oppioidi derivano da un grande recettore proteico da tre diversi geni, come il gene proopiomelanocortina o POMC, il gene proenkephalin e il gene prodinorfina. I peptidi oppioidi modulano l'input nocicettivo in due modi: primo, bloccano il neurotrasmettitore rilasciano inibendo l'afflusso di Ca2 + nel terminale presinaptico, o in secondo luogo, aprono i canali del potassio, che iperpolarizza i neuroni e inibisce l'attività dei picchi. Agiscono su vari recettori all'interno del cervello e del midollo spinale.
Le encefaline sono considerate i ligandi putativi per il? recettori,? endorfine per i suoi recettori? e dinorfine per i? recettori. I vari tipi di recettori oppioidi sono distribuiti in modo diverso all'interno del sistema nervoso periferico e centrale, o SNC. Ci sono prove di differenze funzionali in questi recettori in varie strutture. Questo spiega perché molti effetti collaterali indesiderati si verificano dopo i trattamenti con oppiacei. Ad esempio, i recettori mu (?) Sono diffusi nei nuclei parabrachiali del tronco cerebrale, dove un centro respiratorio e l'inibizione di questi neuroni possono causare la cosiddetta depressione respiratoria.
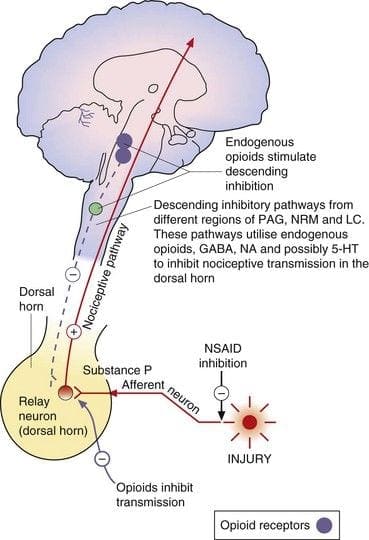
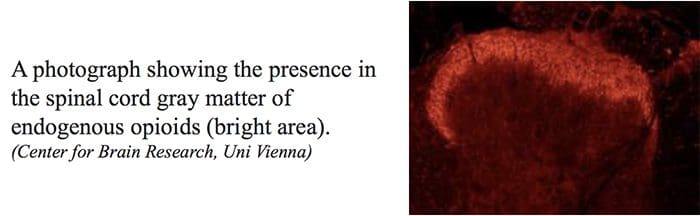
I terminali centrali o periferici delle fibre afferenti nocicettive presentano recettori oppiacei in cui gli oppioidi esogeni ed endogeni potrebbero agire per modulare la capacità di trasmettere informazioni nocicettive. Inoltre, alte densità di recettori degli oppiacei si trovano nel grigio periacqueduttale, o PAG, nucleo raphe magnus, o NRM, e nel raphe dorsale, o DR, dal midollo ventrale rostrale, nel midollo spinale, nucleo caudato, o CN, nucleo settale, ipotalamo, habenula e ippocampo. Gli oppioidi somministrati per via sistemica a dosaggi analgesici attivano i meccanismi spinali e sopraspinali tramite?,? e? digitare i recettori oppioidi e regolare i segnali del dolore per modulare i sintomi.
Circuiti neuronali e modulazione del dolore
Per molti decenni è stato suggerito che da qualche parte nel sistema nervoso centrale c'è un circuito che può modulare i dettagli del dolore in arrivo. La teoria del controllo di gate e il sistema di trasmissione del dolore ascendente / discendente sono due suggerimenti di un tale circuito. Di seguito, discuteremo entrambi in dettaglio.
Teoria del controllo di gate
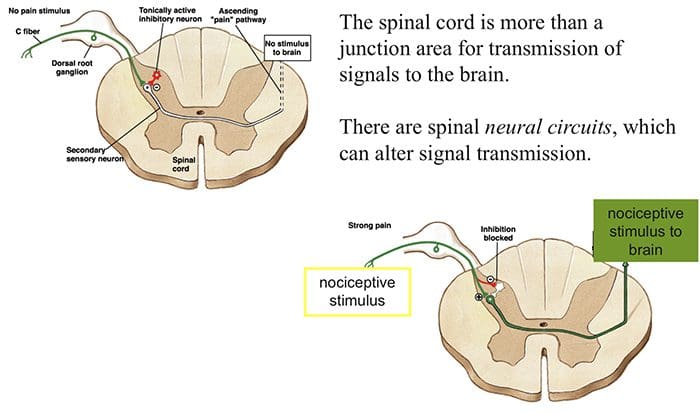
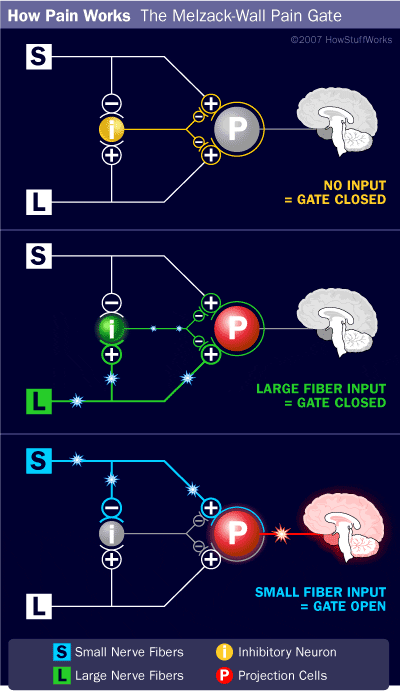
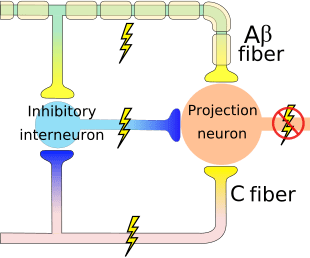
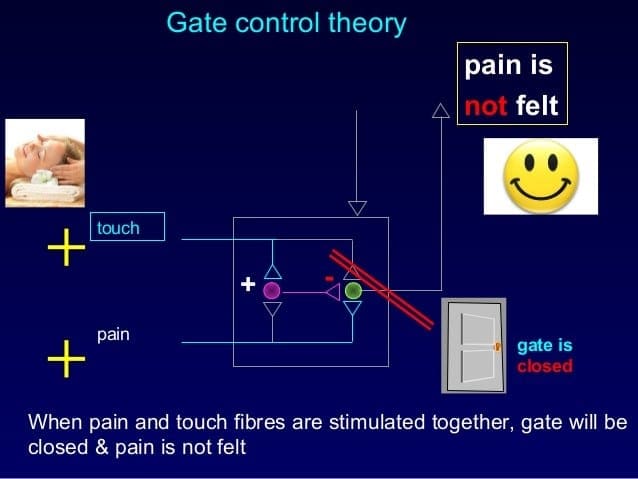
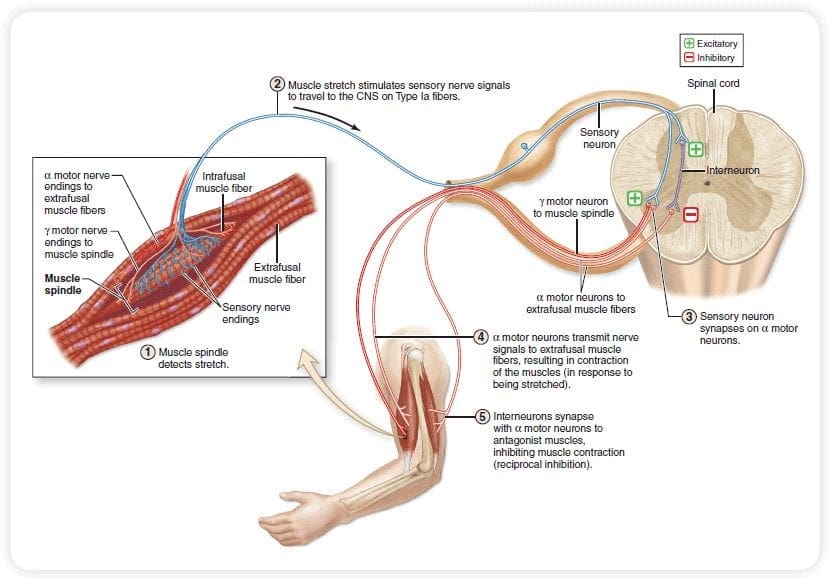
Il meccanismo iniziale di modulazione del dolore noto come teoria del controllo di gate, è stato proposto da Melzack e Wall a metà 1960. La nozione della teoria del controllo di gate è che l'input non doloroso chiude le porte a input dolorosi, il che comporta l'evitamento della sensazione di dolore dal viaggio nel SNC, ad esempio, input non nocivi o stimolazione, sopprime il dolore.
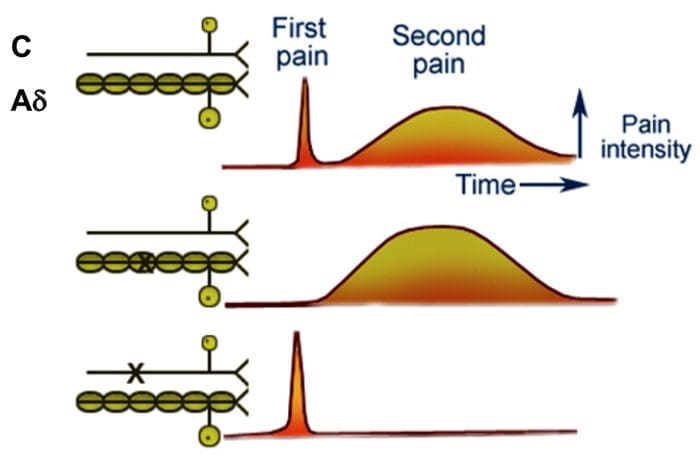
La teoria implica che i collaterali delle grandi fibre sensoriali che trasportano input sensoriali cutanei attivano interneuroni inibitori, che inibiscono e regolano i dati di trasmissione del dolore trasportati dalle fibre del dolore. L'input non nocivo inibisce il dolore o l'input sensoriale e chiude il gate a input nocivi. La teoria del controllo di gate dimostra che a livello del midollo spinale, la stimolazione non nociva creerà un'inibizione presinaptica sulle fibre nocicettive della radice dorsale che si sintetizzano sui neuroni spinali nocicettori (T). Questa inibizione presinaptica impedirà inoltre che le informazioni nocive in arrivo raggiungano il CNS, ad esempio, chiuderà il gate alle informazioni tossiche in arrivo.
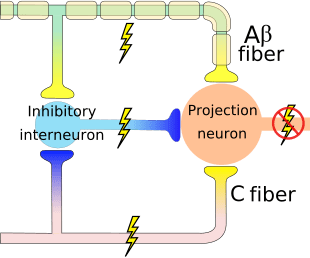
La teoria del controllo di gate è stata la base dell'idea alla base della produzione e dell'utilizzo della stimolazione nervosa elettrica transcutanea, o TENS, per alleviare il dolore. Per essere efficace, l'unità TENS genera due diverse frequenze presenti al di sotto della soglia del dolore che possono essere prese dal paziente. Questo processo ha trovato un grado di successo nel trattamento del dolore cronico.
Modulazione del dolore: teoria del controllo di gate
Stimolazione prodotta analgesia (SPA)
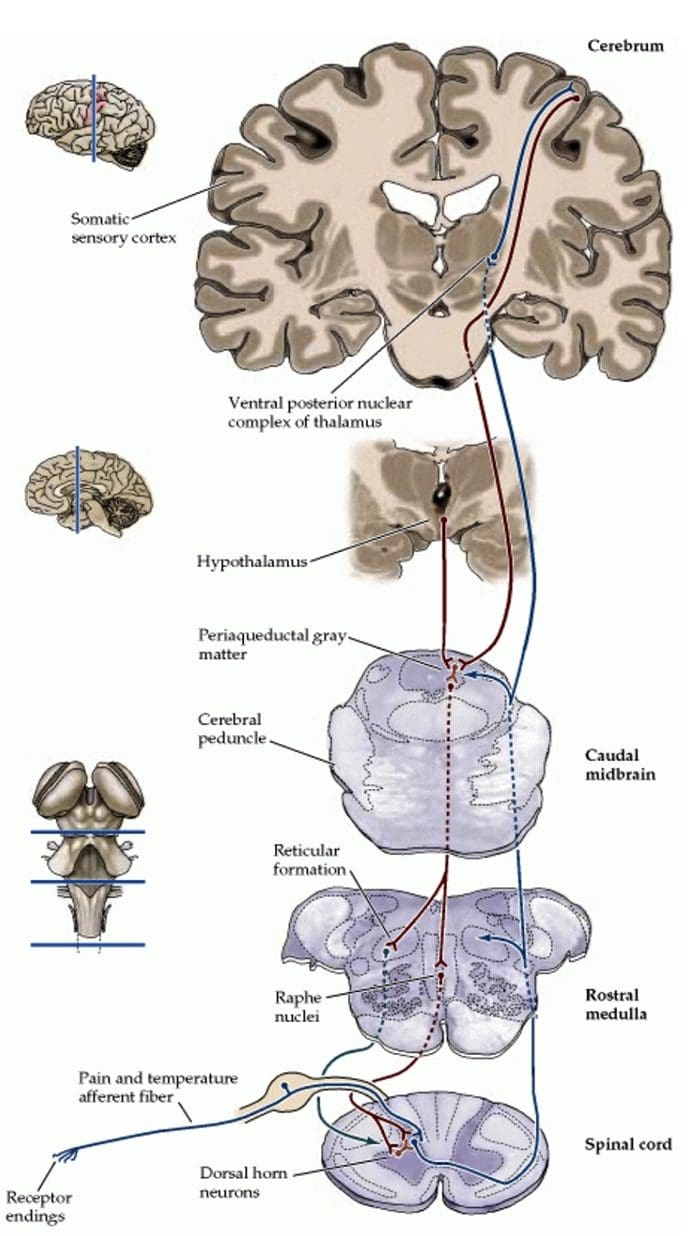
La prova di un sistema di analgesia intrinseca è stata rilevata dalla stimolazione elettrica intracranica di alcune regioni discrete del cervello. Queste aree sarebbero il grigio periacqueduttale, o PAG, e nucleo magnhe magnus, o NRM, rafalo dorsale o DR, nucleo caudato, o CN, nucleo setto, o Spt, insieme ad altri nuclei. Tale stimolazione o segnali sensoriali, inibisce il dolore, produce analgesia senza soppressione comportamentale, mentre il tatto, la temperatura e la sensazione di pressione rimangono intatti. Secondo studi, la SPA, o la stimolazione prodotta dall'analgesia, è più pronunciata e continua per un periodo di tempo più lungo dopo la stimolazione negli esseri umani che negli animali da esperimento. Inoltre, durante la SPA, i soggetti rispondono comunque a stimoli non dolorosi come la temperatura e il tatto nella regione circoscritta dell'analgesia. Le regioni del sistema nervoso centrale più efficaci, ovvero le regioni del sistema nervoso centrale in cui la SPA si verificherà, si troverebbero nel PAG e nei nuclei del rafe, o RN.
La stimolazione elettrica di PAG o NRM inibisce le cellule talamiche spinali, oi neuroni spinali che proiettano monosynaptically al talamo, nelle lamine I, II e V per assicurare le informazioni nocive dai nocicettori che sono alla fine modulati nel livello del midollo spinale. Inoltre, PAG ha connessioni neuronali al nucleo magnhe magnesio o NRM.
L'attività del PAG si verifica molto probabilmente mediante l'attivazione della via discendente dal NRM e probabilmente anche dall'attivazione di connessioni ascendenti che agiscono su livelli subcorticali maggiori del SNC. Inoltre, la stimolazione elettrica di PAG o NRM produce analgesia comportamentale o stimolazione prodotta analgesia. La stimolazione produce analgesia, o SPA causa il rilascio di endorfine che possono essere bloccate dall'anagonista oppiaceo naloxone.
Durante la stimolazione PAG e / o RN, la serotonina, anche nota come 5-HT, può anche essere scaricata dagli assoni ascendenti e discendenti dai nuclei subcorticali, nei nuclei del trigemino spinale e nel midollo spinale. Questa versione di 5-HT modula e regola la trasmissione del dolore inibendo o bloccando l'azione neurale in entrata. La deplezione di 5-HT per lesione elettrica dei nuclei del rafe o con una lesione neurotossica effettuata mediante iniezione locale di un agente chimico come la paraclorofenilalanina, o PCPA, provoca il blocco del potere dell'oppio, sia intracranico che sistemico, così come quello di stimolazione elettrica per produrre analgesia.
Per confermare se la stimolazione elettrica producesse analgesia attraverso il rilascio di oppiacei e dopamina, allora la regione è localmente microiniettata con morfina o 5-HT. Tutte queste microiniezioni alla fine creano analgesia. Questi processi forniscono anche un modo per identificare le aree del cervello relative alla soppressione del dolore e aiutano a produrre una mappa dei centri del dolore. Il modo più efficace di produrre analgesia oppiacei, o OA, è mediante iniezione intracerebrale di morfina nel PAG.
I PAG e RN così come le altre strutture cerebrali in cui viene prodotta l'analgesia, sono anche ricchi di recettori oppiacei. La somministrazione di oppioidi intracerebrali ha prodotto analgesia e la ZPS può essere bloccata da sistemiche o da microiniezioni locali di naloxone, l'antagonista della morfina, nel PAG o RN. Per questo motivo, è stato suggerito che i due, sia OA che SPA, operano con un meccanismo frequente.
Se OA e SPA si comportano attraverso lo stesso sistema intrinseco, allora l'ipotesi che gli oppiacei attivano un meccanismo di soppressione del dolore è molto più probabile. Di fatto, le prove attuali suggeriscono che le microiniezioni di un oppiaceo nel PAG attivano un sistema cerebrale efferente che inibisce la trasmissione del dolore a livello del midollo spinale segmentale. Queste osservazioni implicano che l'analgesia derivata dal grigio periacqueduttale, o PAG, richiede una via discendente nel midollo spinale.

Insight di Dr. Alex Jimenez
La modulazione del dolore avviene attraverso il processo di stimolazione cerebrale elettrica che si verifica a causa dell'attivazione di fibre inibitrici discendenti, che regolano o inibiscono l'input e l'output di alcuni neuroni. Si ritiene che ciò che è stato descritto come antagonisti oppioidi e serotoninergici sia in grado di invertire sia l'analgesia locale da oppiacei che l'analgesia generata da stimoli cerebrali. I segnali sensoriali o impulsi nel sistema nervoso centrale sono in ultima analisi controllati da entrambi i sistemi inibitori ascendenti e discendenti, utilizzando oppioidi endogeni o altre sostanze endogene, come la serotonina come mediatori inibitori. Il dolore è una percezione complessa che può anche essere influenzata da una varietà di altri fattori, incluso lo stato emotivo.
Meccanismi di modulazione del dolore
Meccanismo di soppressione del dolore ascendente e discendente
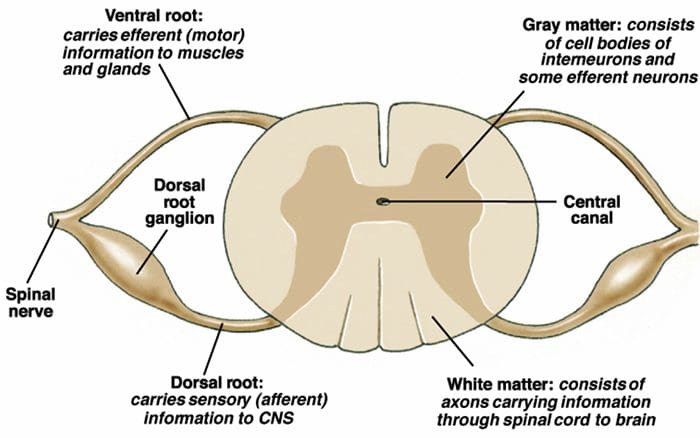
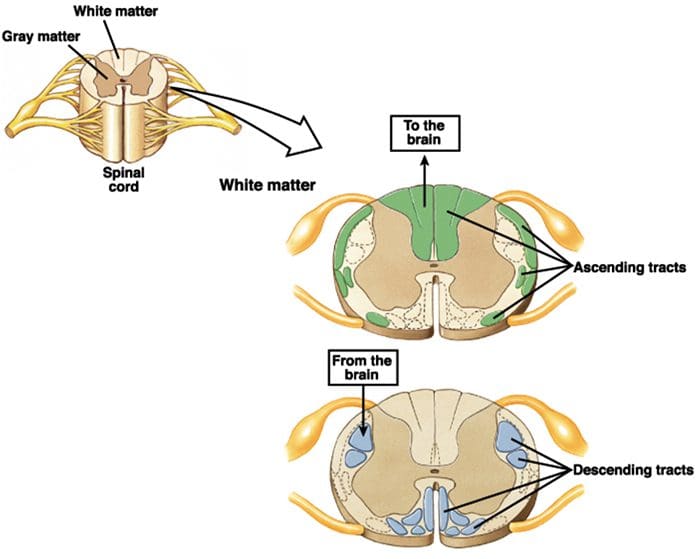
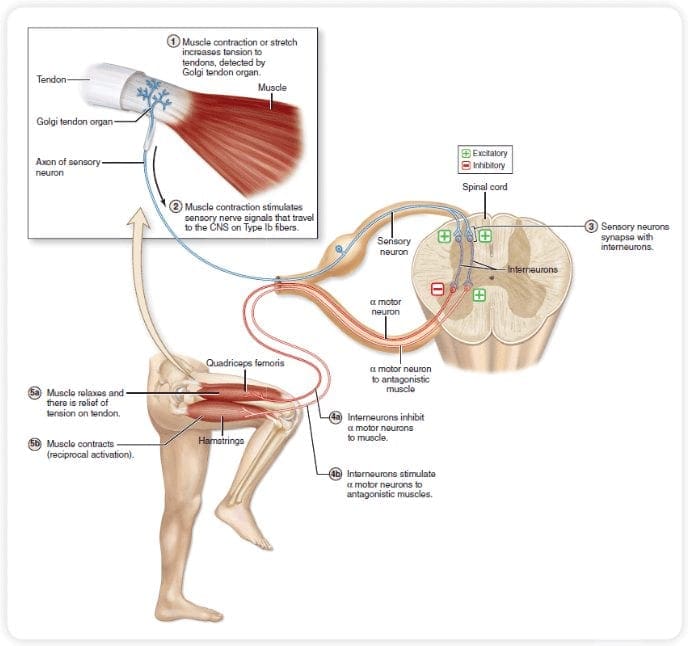
Le fibre primarie del dolore ascendente, come la A? e le fibre C, raggiungono il corno dorsale del midollo spinale dalle aree nervose periferiche per innervare i neuroni nocicettori nelle lamine Rexed I e II. Le cellule della lamina Rexed II creano connessioni sinaptiche negli strati Rexed da IV a VII. Le cellule, in particolare all'interno delle lamine I e VII del corno dorsale, danno origine a tratti spinotalamici ascendenti. A livello spinale, i recettori oppiacei si trovano nelle terminazioni presinaptiche dei loro nocineuroni e negli strati a livello interneurale da IV a VII dal corno dorsale.
L'attivazione dei recettori degli oppiacei a livello interneuronale produce iperpolarizzazione dei neuroni, che porta all'inibizione dell'attivazione nonché al rilascio della sostanza P, un neurotrasmettitore coinvolto nella trasmissione del dolore, prevenendo così la trasmissione del dolore. Il circuito che consiste nella materia grigia periacqueduttale, o PAG, nel tronco cerebrale superiore, nel locus coeruleus, o LC, nel nucleo raphe magnus, o NRM, e nel nucleo reticolare gigantocellulare, o Rgc, conduce al dolore discendente percorso di soppressione, che inibisce i dati sul dolore in entrata a livello del midollo spinale.
Come affermato in precedenza, gli oppioidi interagiscono con i recettori degli oppiacei in diversi livelli del sistema nervoso centrale. Questi recettori oppiacei sono le normali regioni bersaglio per gli ormoni e gli oppiacei endogeni, come le endorfine e le encefaline. A causa del legame al recettore nei siti web sottocorticali, cambiamenti secondari che portano a cambiamenti nelle proprietà elettrofisiologiche dei neuroni e nella regolazione delle loro informazioni sul dolore ascendente.
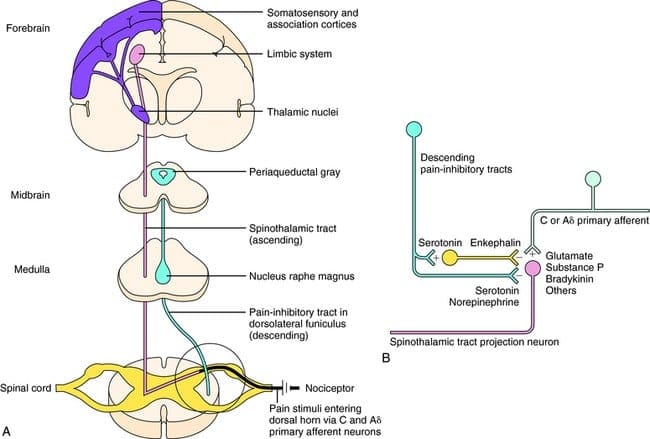
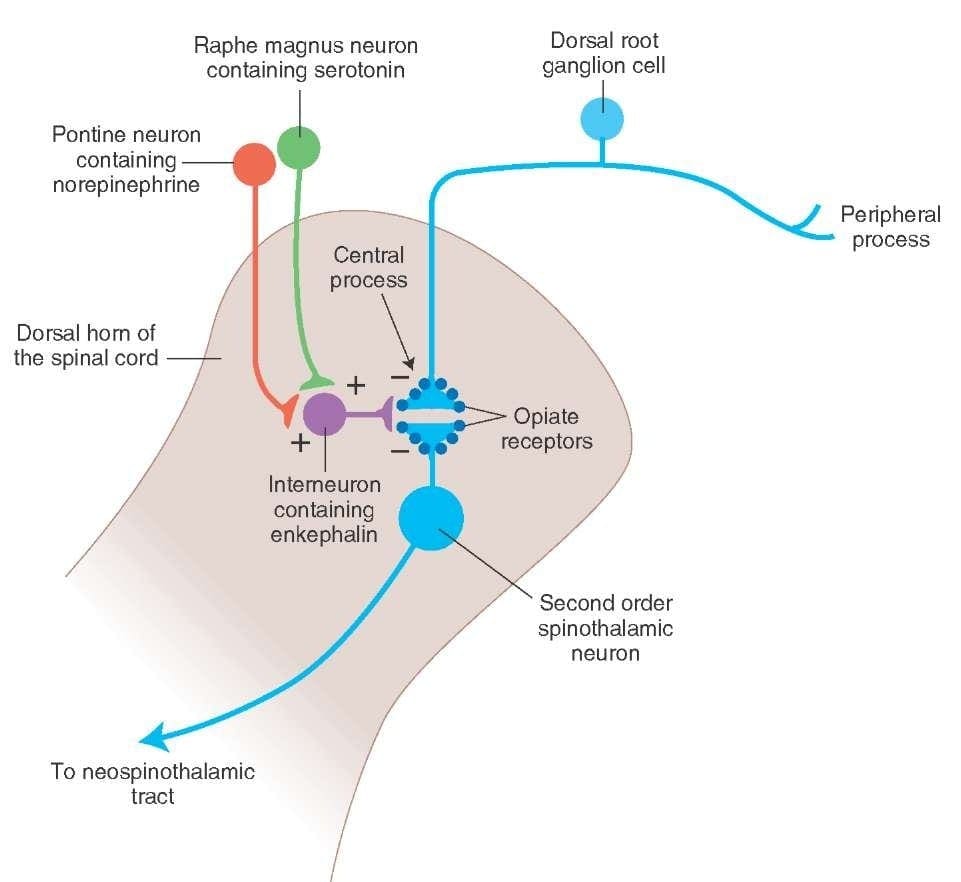
Cosa attiva il PAG per esercitare le sue conseguenze? È stato scoperto che la stimolazione nociva innesca i neuroni nel nucleo reticularis gigantocellularis o RGC. Il nucleo Rgc innerva sia il PAG che il NRM. Il PAG invia assoni nel NRM e i nervi dell'NRM mandano i loro assoni al midollo spinale. Inoltre, il funicolo bilaterale dorsolaterale, o DLF, denominato DLFX, blocca l'analgesia prodotta sia dalla stimolazione elettrica che dalla microiniezione di oppiacei direttamente nel PAG e NRM, ma attenua solo gli effetti analgesici sistemici degli oppiacei. Queste osservazioni supportano l'ipotesi che siano necessari percorsi discendenti discreti dal DLF sia per OA che per SPA.
Il DLF è composto da fibre provenienti da diversi nuclei del tronco cerebrale, che possono essere serotoninergici, o 5-HT, dai nervi situati all'interno del nucleo del magnum o NRM; neuroni dopaminergici che originano dall'area tegmentale ventrale, o VTA, e neuroni adrenergici che originano dal locus coeruleus o LC. Queste fibre discendenti sopprimono l'ingresso nocivo nei neuroni del midollo spinale nocicettivo nelle lamine I, II e V.
Recettori degli oppiacei sono stati scoperti anche nel corno dorsale del midollo spinale, principalmente nelle lamine di Rexed I, II e V, e tali recettori degli oppiacei spinali mediano gli effetti inibitori sui neuroni del corno dorsale trasmettendo informazioni nocicettive. L'azione della morfina sembra essere esercitata allo stesso modo nel midollo spinale e nei nuclei del tronco cerebrale, compresi il PAG e l'NRM. La morfina sistemica agisce sui recettori degli oppiacei del cervello e del midollo spinale per produrre analgesia. La morfina lega i recettori dell'intestino del tronco cerebrale, che innesca la via serotoninergica discendente dal tronco cerebrale nel midollo spinale così come il DLF, e questi hanno una sinapsi mediata da oppioidi a livello del midollo spinale.
Questa osservazione dimostra che stimoli nocivi, invece di stimoli non nocivi, determinano la teoria del controllo di gate, che sono fondamentali per l'attivazione del circuito di modulazione del dolore discendente in cui il dolore inibisce il dolore attraverso la via discendente DLF. Inoltre, ci sono connessioni ascendenti nel PAG e nei nuclei del rafe nel complesso PF-CM. Queste regioni talamiche fanno parte della modulazione del dolore ascendente al grado diencefalo.
Analgesia indotta da stress (SIA)
L'analgesia può essere prodotta in determinate circostanze stressanti. L'esposizione a molti diversi eventi stressanti o dolorosi genera una risposta analgesica. Questo fenomeno è noto come analgesia indotta dallo stress o SIA. Si è creduto che l'analgesia indotta da stress fornisse informazioni sui fattori fisiologici e psicologici che innescano il controllo del dolore endogeno e i sistemi di oppiacei. A titolo di esempio, i soldati feriti in battaglia o gli atleti feriti negli sport a volte riferiscono di non sentire dolore o disagio durante la battaglia o il gioco, tuttavia, passeranno attraverso il dolore in seguito una volta che la situazione specifica si sarà fermata. Negli animali è stato dimostrato che gli shock elettrici causano l'analgesia indotta da stress. Sulla base di questi esperimenti, si presume che la pressione esercitata dai soldati e dagli atleti sopprimesse il dolore che avrebbero sperimentato in seguito.
Si ritiene che gli oppiacei endogeni siano prodotti in risposta allo stress e inibiscano il dolore attivando il sistema discendente del mesencefalo. Inoltre, alcuni SIA hanno mostrato tolleranza incrociata con analgesia da oppiacei, il che indica che questa SIA è mediata da recettori oppiacei. Esperimenti che utilizzano diversi parametri di stimolazione elettrica dimostrano tale analgesia indotta da stress e alcune di quelle ansie che producono analgesia potrebbero essere bloccate dal naloxone antagonista degli oppioidi, mentre altri non sono stati bloccati dal naloxone. In conclusione, queste osservazioni portano alla decisione che esistono forme di SIA sia oppiacee che non oppiacee.
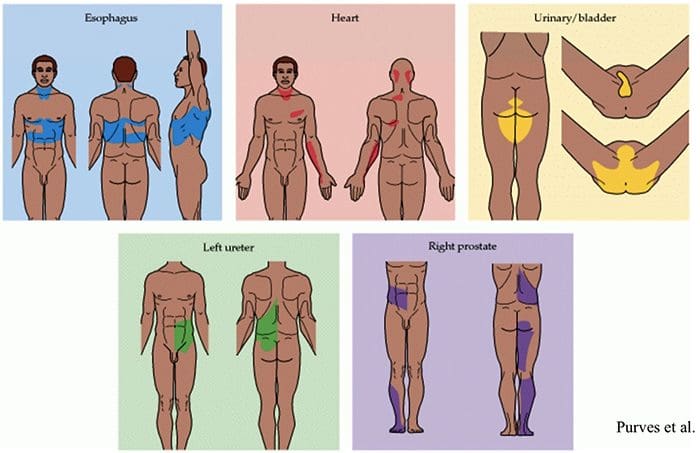
Riflesso somatoviscerale
Il riflesso somatoviscerale è un riflesso in cui le funzioni viscerali sono attivate o inibite dalla stimolazione sensoriale somatica. Negli animali da esperimento, sia la stimolazione nociva che innocua di afferenze somatiche hanno dimostrato di provocare cambiamenti riflessi nell'attività efferente simpatica e, di conseguenza, nella funzione degli organi effettrici. Questi fenomeni sono stati mostrati in regioni come il tratto gastrointestinale, il tratto urinario, la midollare surrenale, le cellule linfatiche, il cuore e le vene del cervello e i nervi periferici.
Più frequentemente, le incisioni sono provocate sperimentalmente dalla stimolazione di afferenze cutanee, anche se è stato condotto anche un lavoro su afferenze muscolari e articolari, comprese quelle delle cellule spinali. Le risposte finali rappresenteranno l'integrazione di molteplici influenze tonico e riflesse e potrebbero presentare lateralità e tendenze segmentali nonché un'eccitabilità variabile in linea con gli afferenti coinvolti. Data la complessità e la molteplicità dei meccanismi coinvolti nell'ultima espressione della risposta riflessa, i tentativi di estrapolare le situazioni cliniche dovrebbero molto probabilmente essere condotti a favore di ulteriori studi sistematici fisiologici.
Lo scopo delle nostre informazioni è limitato alla chiropratica e alle lesioni e condizioni spinali. Per discutere l'argomento, non esitate a chiedere al Dr. Jimenez o contattaci a 915-850-0900 .
A cura di Dr. Alex Jimenez
Argomenti aggiuntivi: Sciatica
Sciatica viene indicato come una raccolta di sintomi, piuttosto che una singola lesione e / o condizione. I sintomi del dolore del nervo sciatico, o della sciatica, possono variare in frequenza e intensità, tuttavia, è più comunemente descritto come un dolore improvviso, affilato (simile a coltello) o elettrico che si irradia dalla bassa schiena ai glutei, fianchi, cosce e gambe nel piede. Altri sintomi di sciatica possono includere, formicolio o bruciore sensazioni, intorpidimento e debolezza lungo la lunghezza del nervo sciatico. La sciatica colpisce più frequentemente individui di età compresa tra 30 e 50. Può spesso svilupparsi a causa della degenerazione della colonna vertebrale a causa dell'età, tuttavia, la compressione e l'irritazione del nervo sciatico causate da un rigonfiamento o Disco erniato, tra gli altri problemi di salute spinale, può anche causare dolore al nervo sciatico.

ARGOMENTO SUPPLEMENTARE IMPORTANTE: i sintomi del chiropratico Sciatica



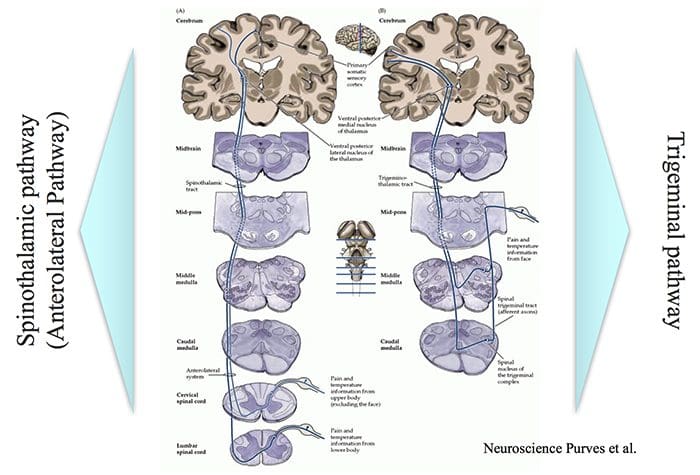
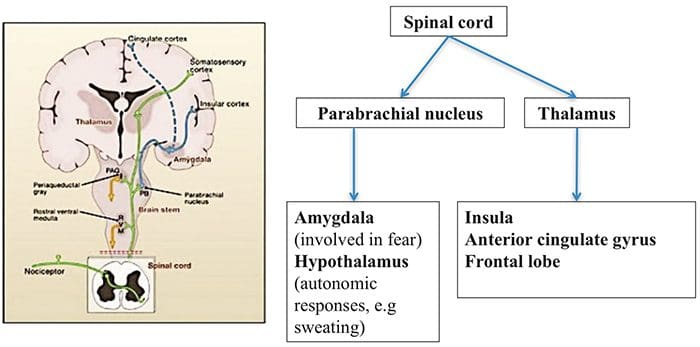 Aree cerebrali coinvolte nell'elaborazione dei segnali nocicettivi
Aree cerebrali coinvolte nell'elaborazione dei segnali nocicettivi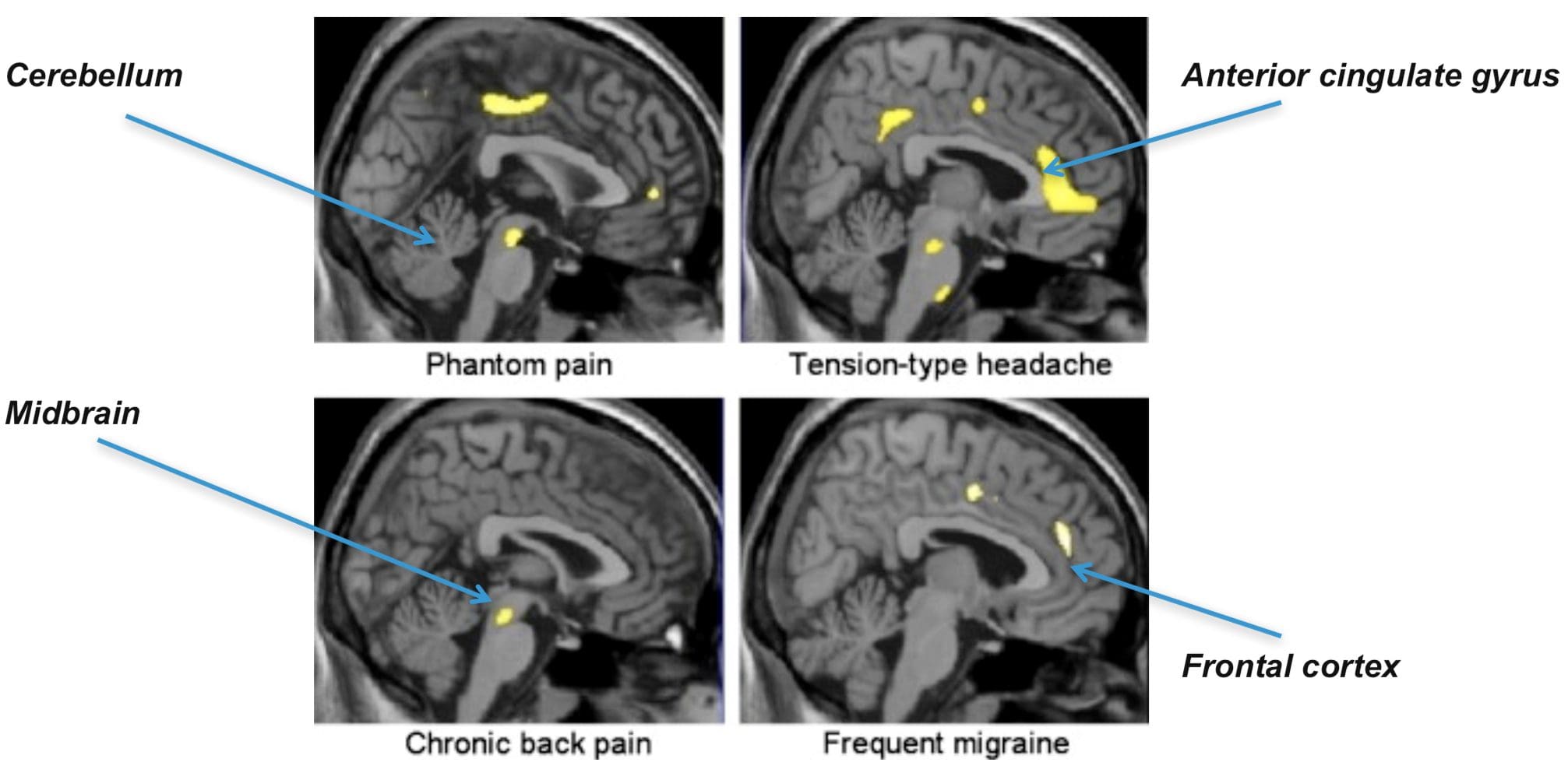 Il cingolato anteriore e la corteccia dell'insula sono attivati nei soggetti umani
Il cingolato anteriore e la corteccia dell'insula sono attivati nei soggetti umani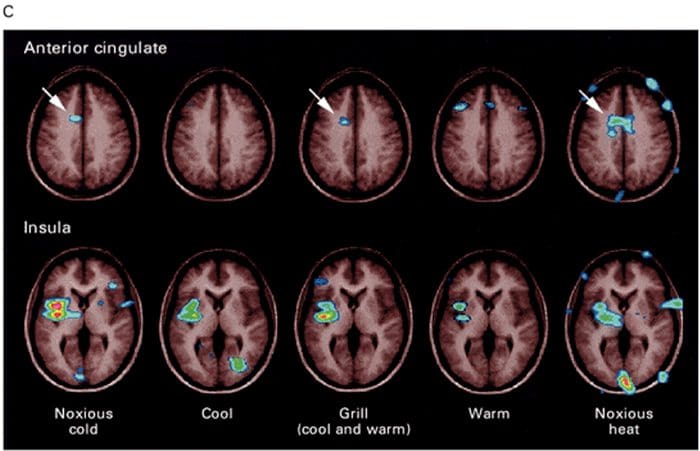
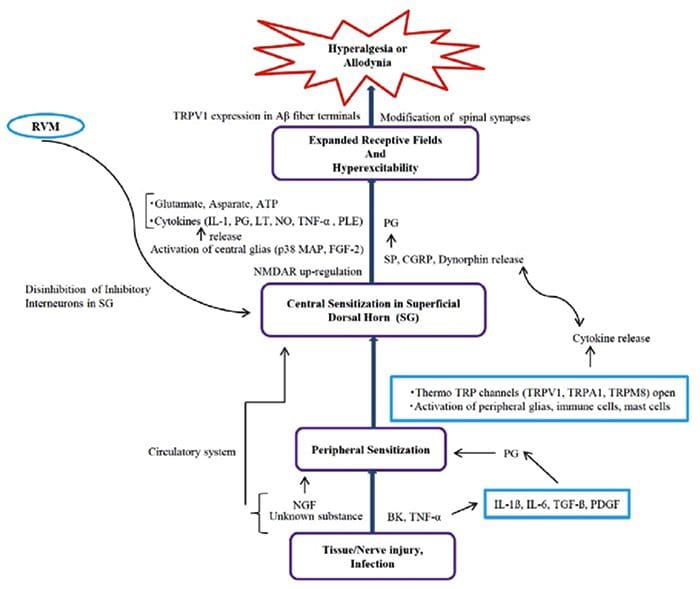
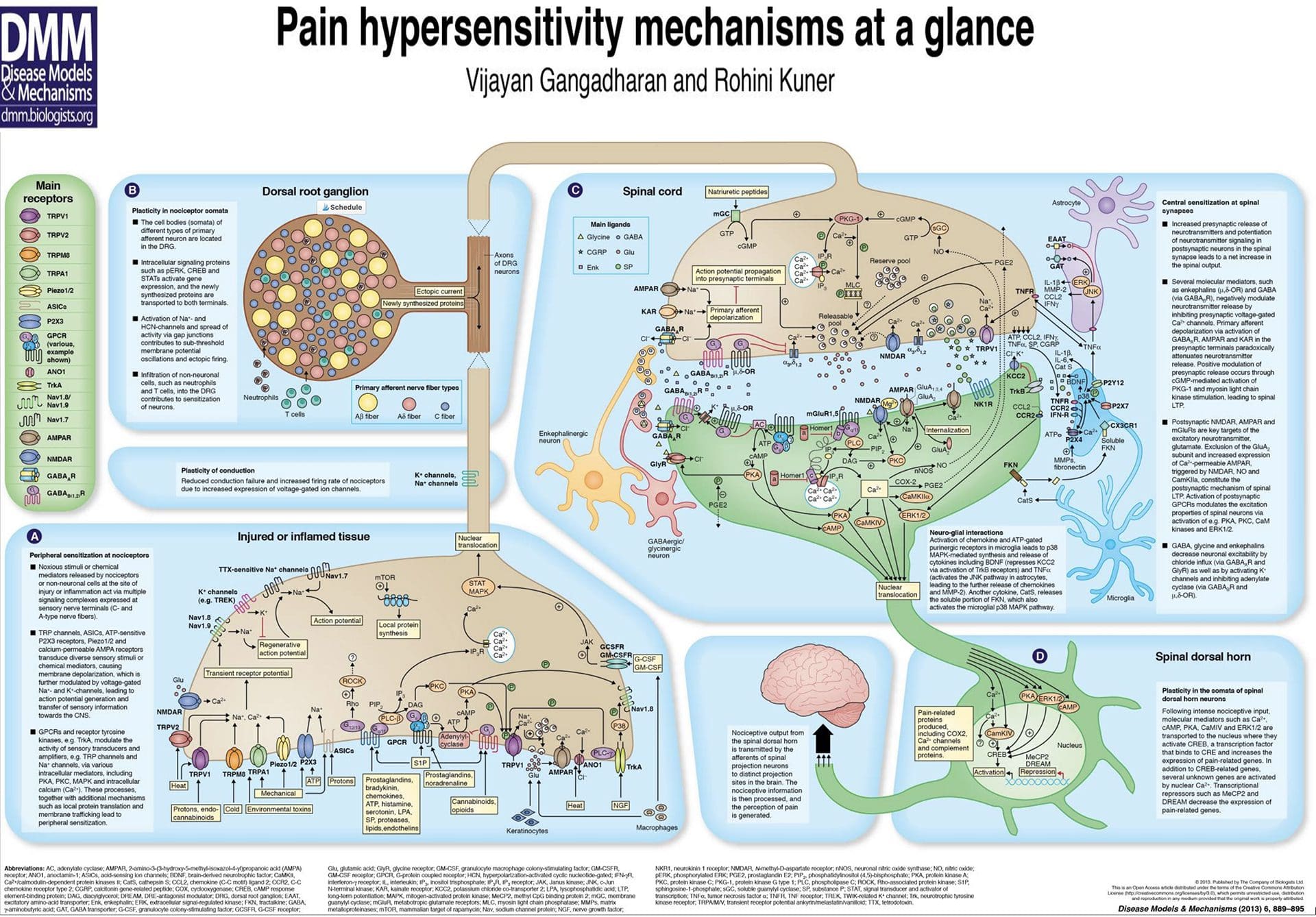
 Zuppa infiammatoria - Iperalgesia
Zuppa infiammatoria - Iperalgesia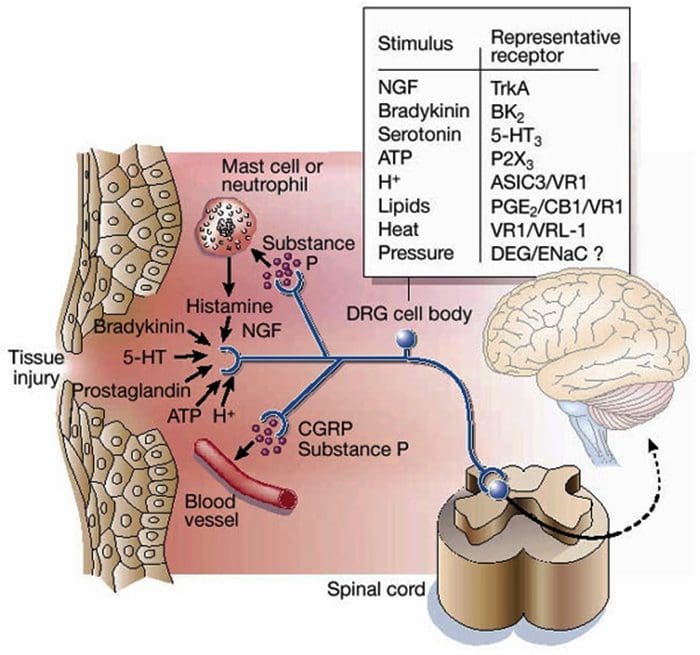
 Gate Control Theory of Pain
Gate Control Theory of Pain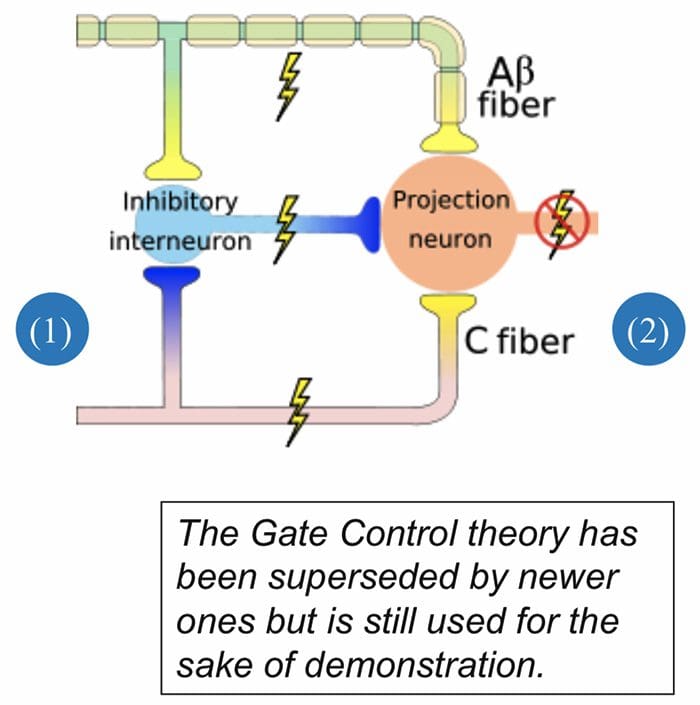
 Anomalie del sistema del dolore
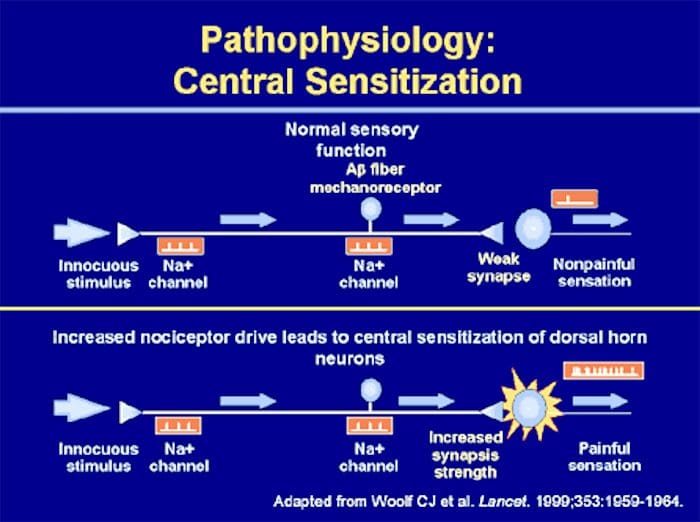
Anomalie del sistema del dolore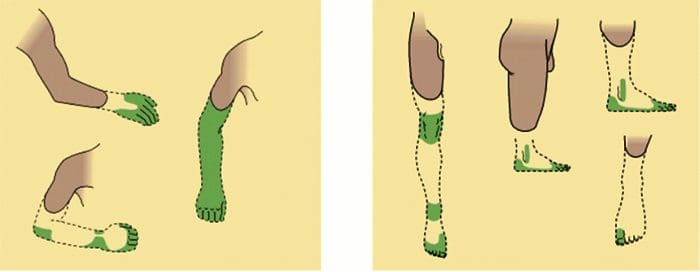 Sensibilizzazione periferica
Sensibilizzazione periferica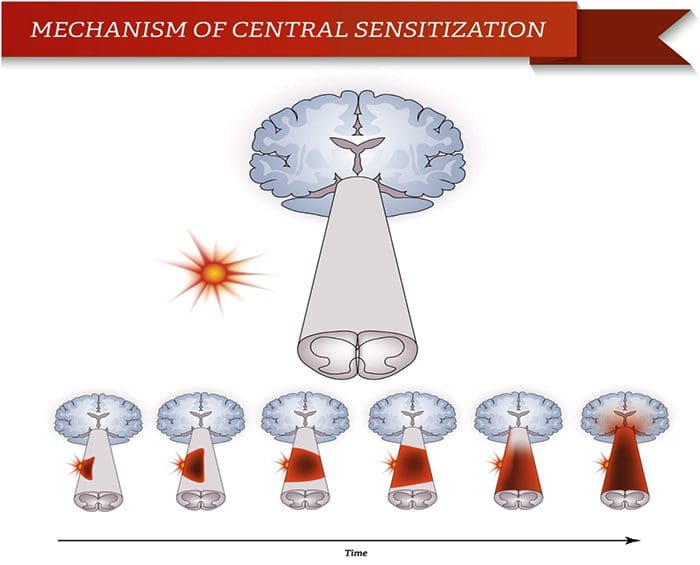
 Organizzazione della corteccia somatosensoriale
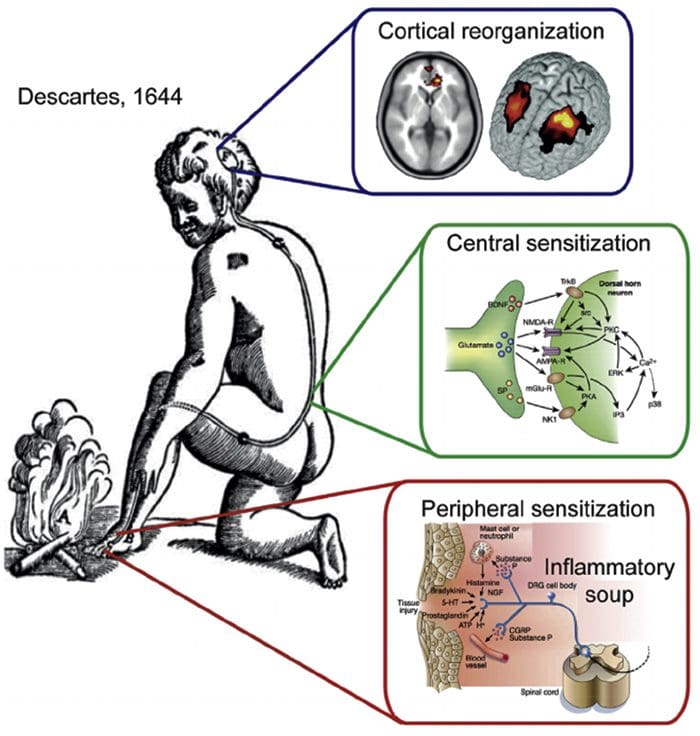
Organizzazione della corteccia somatosensoriale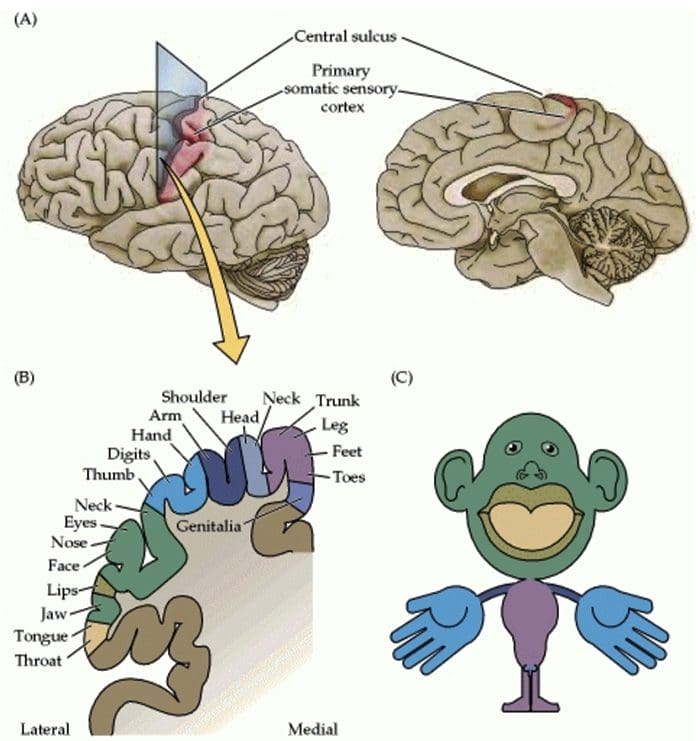 Riorganizzazione corticale
Riorganizzazione corticale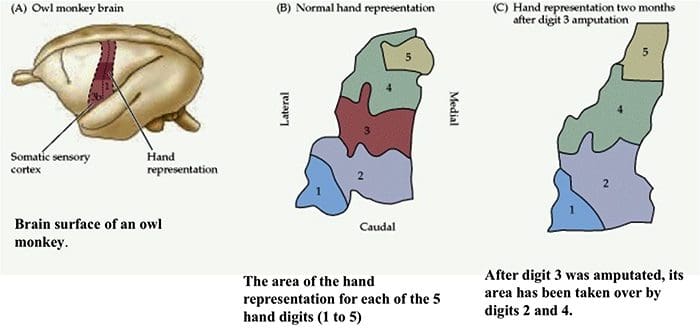

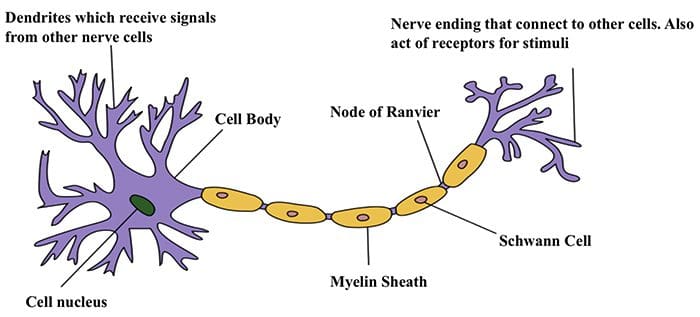 Comunicazione delle cellule nervose cellula-nervo
Comunicazione delle cellule nervose cellula-nervo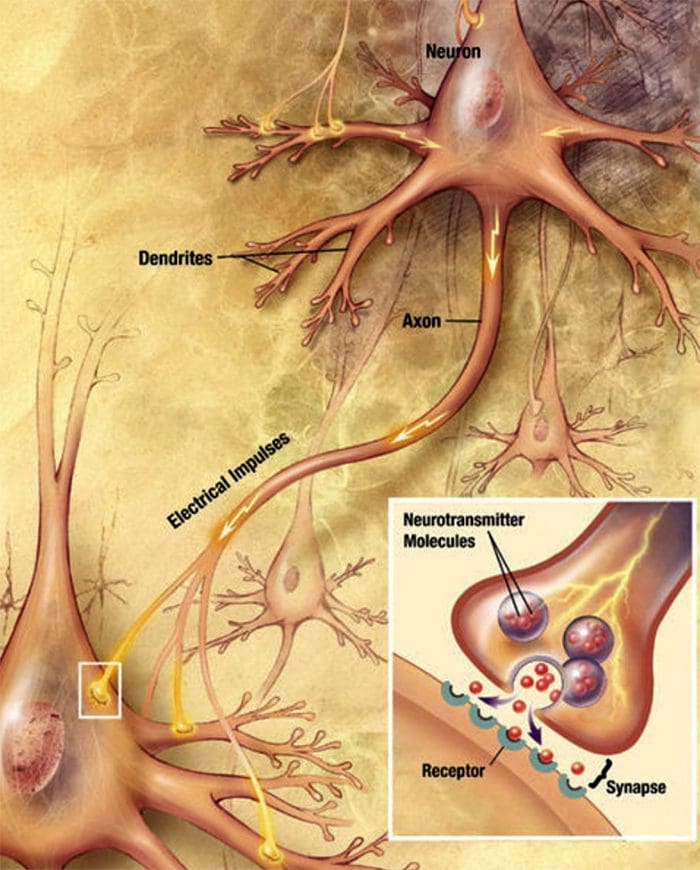 Le cellule nervose comunicano con altre cellule rilasciando una sostanza chimica dalle terminazioni nervose Neurotrasmettitori
Le cellule nervose comunicano con altre cellule rilasciando una sostanza chimica dalle terminazioni nervose Neurotrasmettitori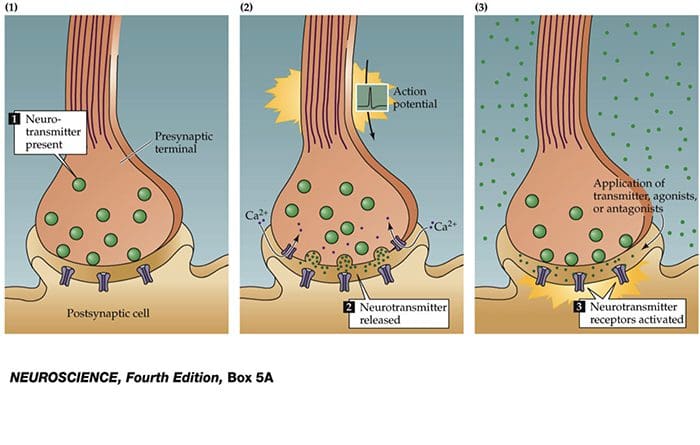
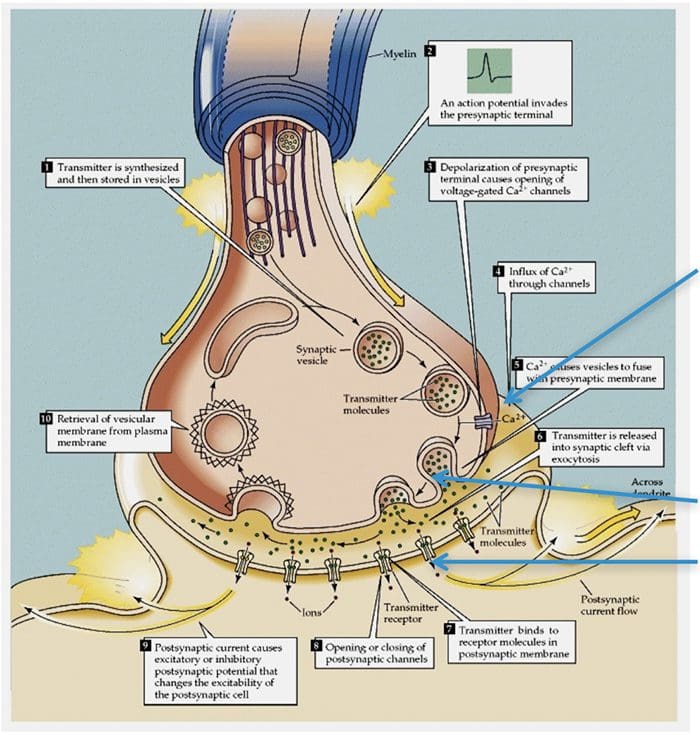
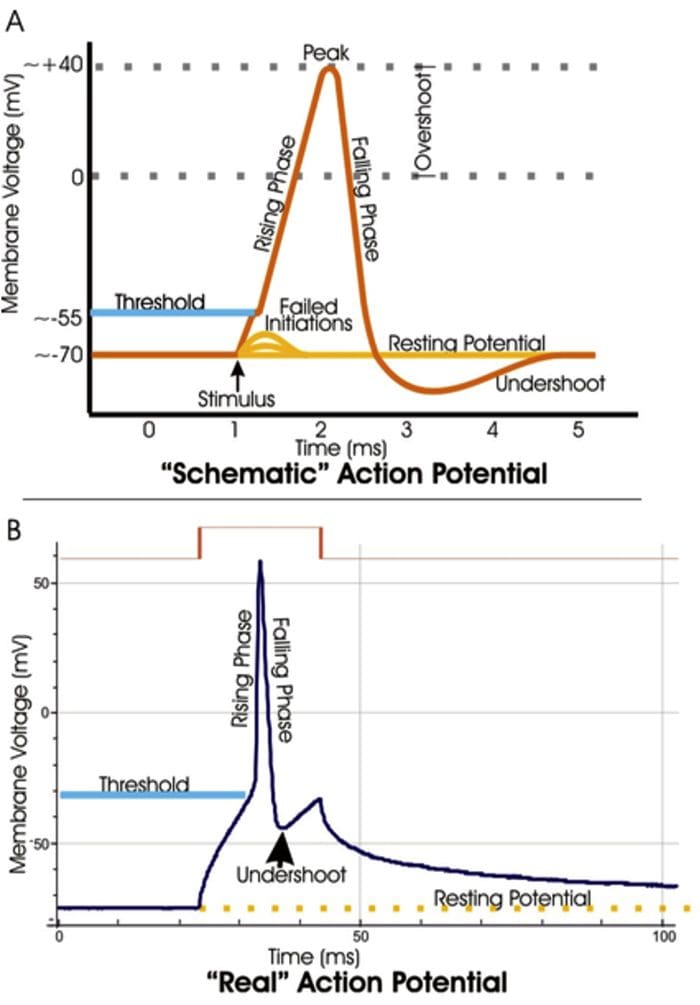
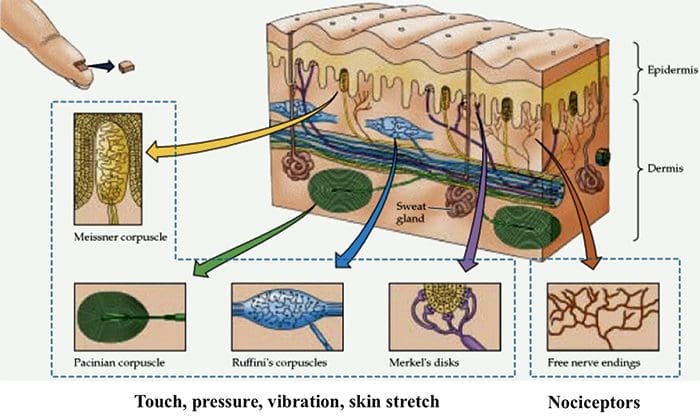
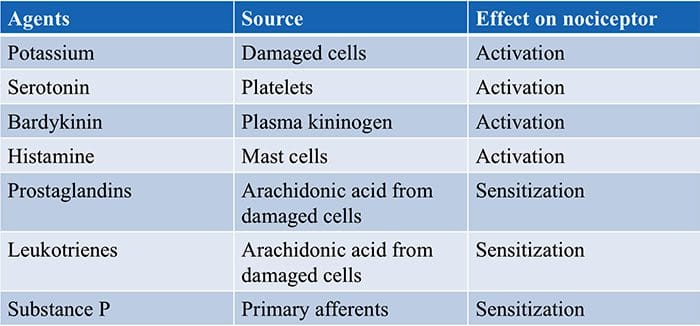
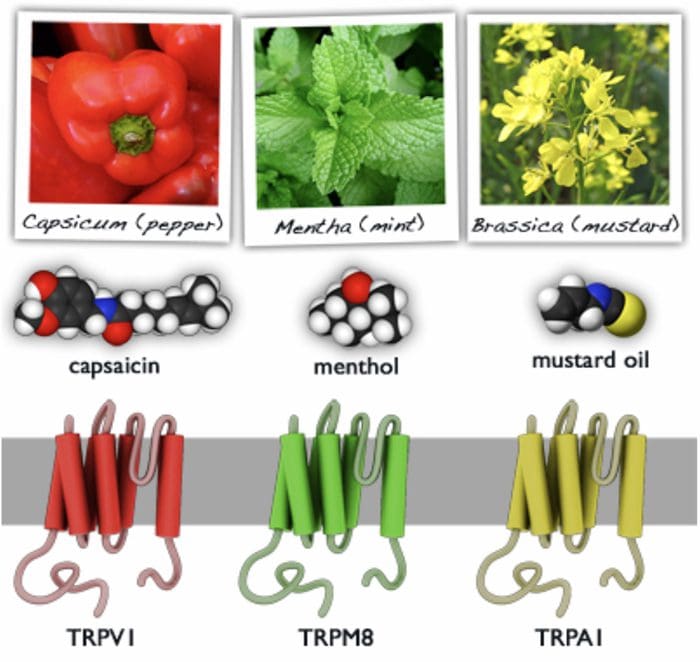
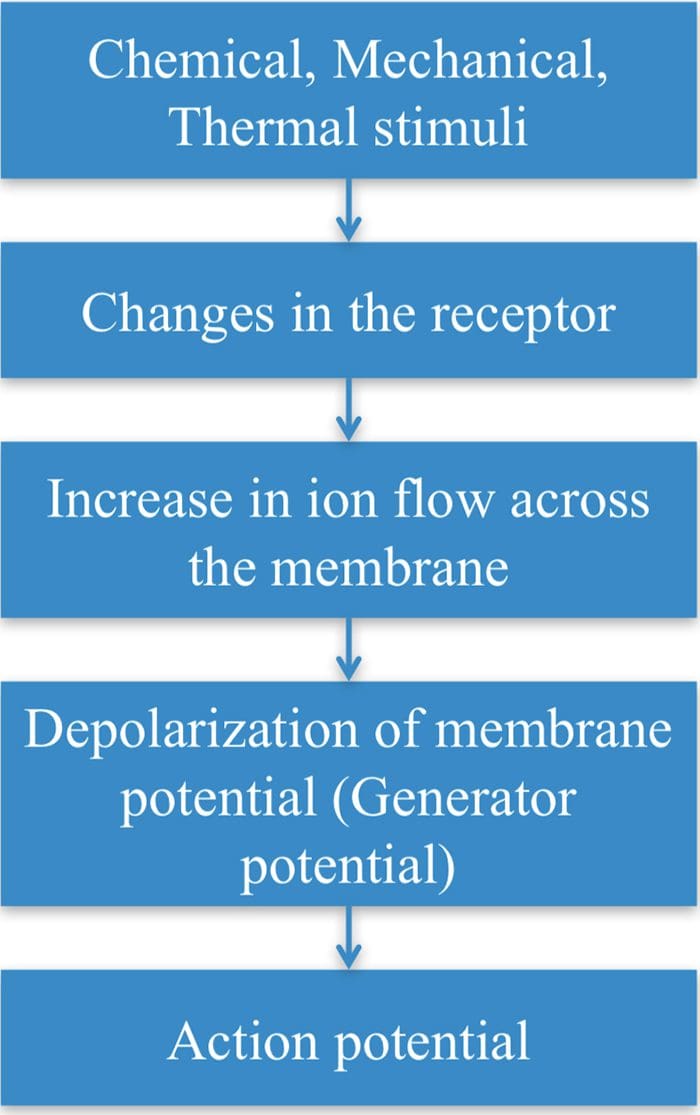 Canali TRP
Canali TRP